Historical Overview
Psychologiczne leczenie kobiecej dysfunkcji orgazmu przesunęło się z badania życia intrapsychicznego kobiety na poprawę jej relacji z partnerem.
Wcześniejsi teoretycy tłumaczyli kobiecą dysfunkcję orgazmu ówczesnym rewolucyjnym poglądem, że zachowanie seksualne jest zdrowe w takim stopniu, w jakim promuje kulturowe i biologiczne role mężczyzn i kobiet. Tak więc kobieta, której nie udało się osiągnąć satysfakcji seksualnej podczas stosunku genitalnego, która nie osiągnęła „orgazmu pochwowego”, była postrzegana jako ofiara neurotycznego zaprzeczenia swojego naturalnego miejsca jako pasywnego odbiorcy męskiego penisa. Zazdrościła genitaliów swojemu mężowi. Leczenie koncentrowało się na przepracowaniu jej wewnętrznych zahamowań przeciwko kobiecości.33
Ale teoretycy behawioralni odrzucili rolę zazdrości o penisa w anorgazmii, to jednak dostrzegli również wewnątrzkobiece źródło problemów: orgazm był odruchem, który został zahamowany w procesie warunkowania w odpowiedzi na niepokój kobiety związany z utratą kontroli podczas orgazmu. Celem leczenia było wyeliminowanie tego zahamowania poprzez nauczenie się, aby nie odwracać uwagi, kiedy rozpoczyna się odruch orgazmu.17
Podejście Mastersa i Johnsona34 do terapii seksualnej było jednym z pierwszych, w którym włączono do leczenia oboje partnerów. Zasugerowali oni, że presja wykonawcza i niepokój, które wywołują trudności z orgazmem, mogą wynikać z wewnętrznych konfliktów kobiety lub z psychologicznych potrzeb jej partnera. Bez względu na źródło początkowego niepokoju, Masters i Johnson doszli do wniosku, że oboje partnerzy mogli stracić koncentrację na doznaniach związanych z podnieceniem seksualnym, ponieważ byli zaabsorbowani osiągnięciem celu, jakim był orgazm. Zaproponowali, że celem leczenia jest nauczenie pary, aby stała się uczestnikami, a nie krytykami swojego życia seksualnego.
Istnieją różne podejścia do obecnej terapii seksualnej zaburzeń orgazmu. Psychodynamiczna terapia seksualna koncentruje się na relacjach interpersonalnych pary. Osiąga się to poprzez pomaganie każdemu z partnerów w rozróżnianiu między związkiem, jaki sobie wyobraża, a rzeczywistością (i możliwościami) związku, jaki istnieje.34 Leczenie behawioralne wykracza poza indywidualne zahamowania i obejmuje badanie unikalnych wyobrażeń, jakie kobieta i jej partner mają na temat swojego orgazmu: niebezpieczeństwo utraty kontroli nad uczuciami i zachowaniem wraz z obwinianiem siebie i obawami przed wiktymizacją. Terapia poznawcza ma na celu zwiększenie pozytywnych doświadczeń seksualnych i zmianę dysfunkcjonalnych przekonań, które leżą u podstaw niepowodzeń w leczeniu. Hurlbert i Apt31 podkreślają na przykład, że pary mogą być tak zakorzenione w swoich urazach, że każda z nich może interpretować seksualne zaloty drugiej osoby jako egoistycznie umotywowane.
Teoretycy systemowi przywiązują mniejszą wagę do samego objawu trudności z osiąganiem orgazmu niż klinicyści poznawczo-behawioralni czy psychodynamiczni. Terapeuci systemowi postrzegają anorgazmię jako po prostu najbardziej oczywistą oznakę większych zmagań o władzę, kontrolę, role i komunikację w związku pary. Na przykład kobiece trudności z orgazmem mogą być związane nie tylko z kobiecymi problemami z pożądaniem i pobudzeniem, ale także z męskimi problemami z ejakulacją. W rzeczywistości teoria systemów sugeruje, że wszystkie problemy seksualne są najlepiej postrzegane jako kwestia rozbieżności między partnerami, a nie jako to, że jeden z partnerów chce za dużo lub daje za mało. Terapia zorientowana systemowo zwraca uwagę na to, że kobiety z trudnościami w osiąganiu orgazmu często nie proszą o to, czego chcą seksualnie, ponieważ jeśli to zrobią, mogą obrazić pragnienie swojego męskiego partnera, by być seksualnym autorytetem.29
Pewna Iranka, która przyszła na terapię seksualną, poprosiła o pomoc w osiągnięciu orgazmu, ale nalegała, by jej leczenie wykluczyło jej męża. Wychowywała się w Iranie do momentu wyjścia za mąż w wieku 16 lat, a następnie przez kolejne 20 lat mieszkała w Stanach Zjednoczonych. Czuła się rozdarta pomiędzy przekazami, jakie każda kultura dawała jej na temat życia seksualnego. Mimo że tradycyjne wychowanie nauczyło ją tłumić popęd seksualny, jej zachodni przyjaciele wzbudzili w niej zainteresowanie orgazmem. Nie mogła poprosić męża, aby towarzyszył jej w terapii seksualnej, ponieważ wierzyła, że obraziłby się za jej prośbę o więcej gry wstępnej (co sugerowało, że nie udało mu się przewidzieć i zaspokoić jej potrzeb seksualnych).
Kilka sesji skupiło się na jej osobistym wkładzie w jej problemy z orgazmem. Następnie pacjentka została zachęcona do zaproszenia męża na sesję, aby opisać swoje doświadczenia i otworzyć drzwi do dyskusji na temat ich podejścia do seksu, które ograniczało romantyczne obejmowanie, które ją pobudzało. Jej małżonek, jak przewidziała, wyraził znaczne przerażenie, że była niezadowolona; pacjent zaczął wycofywać się z jej pozycji w sesji i zadzwonił później, aby ogłosić, że rodzina wraca do Iranu na dłuższą wizytę, kończąc leczenie.
Z perspektywy czasu ten przypadek jest przykładem ryzyka związanego z niedocenianiem systemowego wkładu w problemy seksualne; w szczególności potrzeby respektowania kulturowych ról płciowych, które były bardziej zakorzenione i związane z rolami małżeńskimi niż przewidywał terapeuta.
Ocena
Oczekuje się, że ginekolodzy i położnicy praktykujący w dzisiejszych czasach będą poinformowani i wykwalifikowani w sprawach seksualnych. Jednym ze sposobów wyrażenia tej wiedzy jest zebranie wywiadu seksualnego od każdego pacjenta, który:
Jest nowa w praktyce
Jest aktywna seksualnie
Przedstawia się z obawami dotyczącymi chorób przenoszonych drogą płciową (STD)
Przedstawia się z przewlekłą chorobą
Przeżywa ważne wydarzenie związane z cyklem życia (dojrzewanie, ciąża, menopauza), co może rodzić pytania dotyczące zmienionych reakcji seksualnych w tej nowej fazie
Przybywa na konsultację pooperacyjną
W środowisku opieki zarządzanej, gdy czas lekarza jest ograniczony, dobrze wyszkolona pielęgniarka, asystentka lekarza lub pracownik socjalny mogą przeprowadzić wywiad seksualny. Alternatywą jest zmiana kwestionariusza obejmującego istotny wywiad medyczny tak, aby zawierał pytania o antykoncepcję, choroby weneryczne, rodzaj stosowanych prezerwatyw, orientację seksualną oraz trudności z podnieceniem, orgazmem lub bólem podczas seksu. Lekarz może jednak uzyskać wiele cennych informacji, zadając dwa proste pytania w spokojny, rzeczowy sposób: (1) „Czy jest Pani aktywna seksualnie, a jeśli tak, to z kim i w jakich okolicznościach?”. (2) „Jakie pytania, obawy lub trudności ma Pani obecnie? „15
Leczenie trudności z orgazmem u kobiet musi rozpocząć się od dokładnej oceny względnej roli, jaką w każdym przypadku odgrywają kwestie psychologiczne, fizyczne i interpersonalne. W środowisku medycznym należy dokonać oceny fizycznych przyczyn trudności, zwracając szczególną uwagę na niezdiagnozowany ból seksualny oraz wpływ zażywania leków na receptę lub rekreacyjnie.
Większość zaburzeń orgazmu u kobiet ma jednak w przeważającej mierze charakter psychologiczny i to właśnie ta zmienna wymaga najszerszej oceny. Tematy, które powinny być uwzględnione w dokładnej ocenie trudności seksualnych obejmują przegląd wszystkich bieżących funkcji seksualnych oraz obserwację skoncentrowaną na problemie, kiedy problem jest prezentowany.
Obecne funkcjonowanie seksualne
Te informacje są potrzebne do określenia, czy dysfunkcja orgazmu trwa przez całe życie, jest uogólniona czy sytuacyjna. Klienci mają tendencję do posiadania niewypowiedzianych przekonań dotyczących źródła i przyczyny ich trudności, a przekonania te nie muszą być ważne, aby mieć potężny wpływ na wynik leczenia. Tak więc zdolność lekarza do wydobycia z pacjentki (i jej partnera) własnych teorii na temat problemu określi relację jako taką, w której te obawy są ważne i mile widziane. W rzeczywistości pacjenci często odczuwają początkowy przypływ nadziei w odpowiedzi na zainteresowanie i akceptację przez pytającego tego, co może być wstydliwym materiałem. Obszary pytań w ogólnym wywiadzie seksualnym powinny obejmować następujące zagadnienia:
1. Aktualna aktywność seksualna
Z partnerem(ami)
Orientacja seksualna
Liczba partnerów w poprzednim roku
Stosowanie antykoncepcji
Ból seksualny
Choroby weneryczne
Podczas masturbacji
Satysfakcja
Specyficzne problemy lub pytania
2. Adekwatność reakcji seksualnych
Pożądanie (czy jest go za dużo, za mało, czy poziom jest zbyt różny od poziomu partnera?)
Podniecenie (adekwatność lubrykacji, subiektywne podniecenie)
Orgazm (częstotliwość, łatwość osiągnięcia)
3. Historia wykorzystywania seksualnego obecnie i w przeszłości
4. Schorzenia medyczne, które mogą wpływać na funkcjonowanie seksualne
(ciąża, menopauza, operacja, rak, zapalenie stawów, leki)
Zbieranie informacji na temat dysfunkcji orgazmu
Gdy pacjentka zgłasza się z dysfunkcją orgazmu lub gdy wywiad seksualny ujawnia niepokojące objawy, lekarz powinien zadać pytania dotyczące konkretnej trudności. Celem jest uzyskanie od pacjentki (i jej partnera, jeśli jest dostępny) szczegółowych informacji na temat następujących kwestii:35, 36, 37
Jak definiuje problem orgazmu (aby ustalić, czy lekarz i pacjentka podzielają tę samą definicję)
Kiedy problem się rozpoczął (aby zróżnicować anorgazmię pierwotną i wtórną oraz zidentyfikować wszelkie związane z nią urazy lub choroby)
Czy dysfunkcja występuje cały czas, czy tylko podczas określonych czynności lub z określonymi partnerami (aby rozróżnić dysfunkcję pierwotną,
Jak problem zmienił jej życie, uczucia i relacje (aby ocenić powagę dysfunkcji dla pacjentki i jej partnera)
Jak próbowała rozwiązać problem i jak jej rozwiązania działały (aby lekarz nie sugerował nieumyślnie podejścia, które już zawiodło)
Czy chce leczenia problemu (aby można było zaplanować sposób postępowania)
Jednym z problemów, które lekarz może napotkać podczas oceny dysfunkcji orgazmu jest prawdopodobieństwo, że tylko kobieta będzie dostępna podczas wywiadu. W przypadku pierwotnych trudności z orgazmem, wywiad z parą jest mniej istotny, ponieważ leczenie skupi się na nauczeniu kobiety doprowadzania się do orgazmu. W przypadku wtórnej lub sytuacyjnej anorgazmii ważne jest jednak, aby ocenić satysfakcję seksualną pary, a także liczbę osiąganych orgazmów. Ważne jest również ustalenie, czy przyczyną jest postawa, zachowanie, komunikacja dotycząca potrzeb seksualnych, czy też większe problemy w związku pary, które wyrażają się w sferze seksualnej.
Niektórzy pacjenci są w stanie udzielić informacji na temat perspektywy partnera w odniesieniu do problemu, ale skuteczne leczenie wtórnych trudności w osiąganiu orgazmu jest często wynikiem poprawy komunikacji między partnerami. W takich przypadkach można zaproponować przeprowadzenie wspólnego wywiadu. Wywiad powinien dotyczyć opinii obojga partnerów na temat trudności orgazmicznych kobiety, a także ich odczuć związanych z tym problemem. (Czy on/ona jest zawstydzony/a, niezainteresowany/a, nieświadomy/a, zły/a, czy nieświadomy/a? Czy któreś z nich uważa, że łatwość osiągania orgazmu ma związek z moralnością? Czy postrzegają trudności orgazmiczne jako jej, jego lub ich problem?)
Lekarz leczący pacjenta z dysfunkcją orgazmu musi również ocenić zdrowie psychiczne jednostki i pary. Czy kobieta ma nieleczoną depresję, która obniżyła jej pobudzenie seksualne? Czy wspomnienie traumatycznych przeżyć seksualnych jest dla niej tak uciążliwe, że nie jest w stanie odczuwać obecnej aktywności seksualnej jako przyjemnej? Czy nie rozprasza jej troska o pracę, chorego członka rodziny lub problemy finansowe? Czy jeden z partnerów obawia się, że drugi ma romans lub będzie go miał, jeśli problem nie zostanie rozwiązany?
Po dokonaniu oceny podejmowana jest decyzja dotycząca odpowiedniego leczenia. W zależności od przewlekłości problemu i niepokoju, który spowodował, położnik lub ginekolog może wybrać, aby zapewnić leczenie w biurze. W bardziej skomplikowanych przypadkach lub gdy lekarz nie ma pewności co do wyników oceny, może skierować pacjentkę do innego lekarza specjalisty (w przypadku współistniejących problemów fizycznych lub konsultacji na temat wybranych leków), do psychoterapeuty (w przypadku problemów psychiatrycznych lub traumatycznej historii), do terapeuty seksualnego (w przypadku długotrwałych trudności seksualnych, bólu seksualnego lub leczenia w całym cyklu reakcji seksualnych: pożądania, pobudzenia i orgazmu) lub do terapeuty par (w przypadku problemów małżeńskich lub komunikacyjnych).
Pomimo że zaburzenia orgazmu mogą być leczone na wiele sposobów, pewne wytyczne pomogą lekarzowi w skierowaniu na terapię i w wyjaśnieniu jego lub jej powodów pacjentowi. Kiedy terapia seksualna jest wskazana dla samotnych kobiet, skuteczne jest zarówno leczenie indywidualne, jak i grupowe. Terapia grupowa stanowi potężne źródło wsparcia i zachęty oraz zmniejsza poczucie izolacji, jakie często odczuwają te kobiety.38, 39 Jeśli pacjentka jest częścią stabilnego związku lub małżeństwa, wyniki są na ogół lepsze, gdy para jest leczona wspólnie. Jeśli ocena ujawni poważne problemy ze stabilnością psychiczną któregoś z partnerów lub jeśli ujawni związek, w którym dochodzi do nadużyć, terapia indywidualna lub małżeńska powinna zostać podjęta przed terapią seksualną dla par.
Leczenie pierwotnych zaburzeń orgazmu
Leczenie pierwotnej anorgazmii może być dość proste. Ukierunkowana masturbacja (DM) jest leczeniem z wyboru.40 Biblioterapia często wystarcza, aby pomóc kobiecie przedorgazmicznej osiągnąć pierwszy szczyt.28 Książka Heimana i LoPiccolo41 „Becoming Orgasmic” oraz książka Barbacha38 „For Yourself” oferują kobietom prywatne i kompleksowe wprowadzenie do masturbacji i używania wibratorów. Jeśli lekarz stworzył bezpieczne, oparte na zaufaniu środowisko, w którym można omówić problem, instruktaż w zakresie DM może być przeprowadzony w środowisku medycznym. Heiman 14 nakreśla cztery etapy DM: (1) przegląd tła, kontekstu i znaczenia poprzednich doświadczeń seksualnych; (2) badanie emocjonalnego i fizycznego związku z ciałem poprzez prywatną, nieseksualną eksplorację narządów płciowych; (3) odkrywanie indywidualnych wzorców pobudzenia poprzez myśli, dotyk i wyobrażenia; oraz (4) uczenie się włączania partnera do zmienionego podejścia seksualnego. Znajomość podejścia DM przez lekarza umożliwi mu dostosowanie ćwiczeń do indywidualnych potrzeb pacjenta.
Celem DM jest stopniowe wprowadzenie kobiety do przyjemnego poznawania własnego ciała. Lekarz może zainicjować ten proces poprzez przeprowadzenie edukacyjnego badania miednicy, aby pomóc pacjentce w identyfikacji jej narządów płciowych i wizualizacji jej anatomii. Następnie może przedstawić pacjentce podsumowanie procesu DM, z którym zostanie zapoznana w swojej lekturze. Pacjentka zostanie poinstruowana, aby poświęciła dwie lub trzy krótkie sesje (w prywatnym otoczeniu, z dala od czynników rozpraszających uwagę) na ćwiczenie różnych rodzajów dotyku (lekki kontra twardy, szybki kontra wolny itd.) na niegenitalnych częściach swojego ciała. Kiedy pacjentka ustali wzorzec relaksującej eksploracji, rozpoczyna sesje eksploracji narządów płciowych, podczas których koncentruje się na samych doznaniach, a nie na budowaniu podniecenia; utrzymanie postawy eksploracyjnej pomaga pacjentce uniknąć osądzania siebie lub zniechęcania się, kiedy nie odczuwa natychmiastowego podniecenia. Na koniec sugerowane jest użycie wibratora. Do czasu zakończenia programu DM 95% pacjentek będzie miało orgazm. Jeżeli długotrwałe używanie wibratora nie powoduje orgazmu u zmotywowanej kobiety z orgazmem wstępnym, uzasadniona jest bardziej szczegółowa ocena medyczna.29 Wizyta kontrolna powinna być zaplanowana w ciągu 2-3 miesięcy w celu określenia postępów i utrzymania otwartych dróg komunikacji lekarz-pacjent.
May była samotną, 36-letnią pracownicą naukową, której trwający dziesięć lat związek z chłopakiem zakończył się rok wcześniej, kiedy rzucił ją dla kobiety, która, jak twierdził, była bardziej wrażliwa seksualnie. May nigdy nie lubiła seksu i nigdy nie miała orgazmu. Rozpoczęła indywidualną terapię seksualną i równoległą grupę, aby rozwiązać te problemy. May powiedziała, że stawała się pobudzona seksualnie, kiedy fantazjowała sama, ale straciła tę zdolność z partnerem. Podczas tych „podnieconych” chwil mówi, że czuła się „jakbym nie była nawet w swoim ciele”.
Terapia skupiła się najpierw na pomocy May w rozróżnieniu pomiędzy poczuciem porażki, które miała w związku ze swoimi doświadczeniami seksualnymi ze swoim chłopakiem, a przyjemnością, którą była w stanie odczuć w szczytowym doświadczeniu, które miało miejsce w motelu „lover’s hideaway”, gdzie była wolna od zahamowań, które odczuwała w domu. May relacjonowała sen, w którym uwodziła żonatego mężczyznę od jego nieatrakcyjnej, pasywnej żony, do której czuła wielką empatię. May czuła się głęboko pobudzona i napędzana do uwiedzenia tego mężczyzny, mimo że wiedziała, że to złe. Dyskusja grupy na temat tego snu doprowadziła do ujawnienia przez May, że jej własny ojciec był otwarcie niewiernym mężem, który nie zdołał przekazać May żadnego poczucia, że jest ona atrakcyjną lub interesującą młodą kobietą. Jej matka była oburzona, ale biernie tolerowała porzucenie przez męża. Gdy inni członkowie grupy ujawniali podobne historie, May połączyła swoje własne poczucie zagrożenia związane z byciem w pełni seksualną z nieszczęściem matki z powodu tych romansów.
Gdy terapia przeszła do ukierunkowanej masturbacji, May ujawniła swoją naiwność dotyczącą własnego ciała i seksualności, którą starała się ukryć, udając bardziej wyrafinowaną niż była w rzeczywistości. May celowo straciła dziewictwo w późnych latach dwudziestych, ponieważ była zmęczona udawaniem, że jest aktywna seksualnie. Nie tylko ona w grupie czuła się silniej zakorzeniona w obrazie ciała i tożsamości z dzieciństwa niż w dorosłej kobiecości; doprowadziło to do jej niechęci do odrabiania zadań domowych, które wymagały oglądania nagiego ciała i spania nago. Przyznała, że nigdy się nie masturbowała i wiązała to z uporczywą i przymusową presją seksualną ze strony swojego chłopaka. May wyraziła obawę, że jej postępy będą spowolnione z powodu braku partnera; wyraz zazdrości grupy, że może skupić się na własnej przyjemności zamiast na potrzebach partnera, był miłą niespodzianką.
Po kilku tygodniach wahania i zwątpienia w siebie, May osiągnęła swój pierwszy orgazm podczas masturbacji z wibratorem. Doświadczenie to uwolniło ją od poczucia bycia fizycznie wadliwą, lęku, którego nigdy nie podzielała. Doprowadziło również do przewartościowania odrzucenia jej chłopaka, ponieważ May odróżniła gloryfikowaną wersję orgazmicznego seksu, którą jej dawał, od rzeczywistej przyjemności, której doświadczyła. May opisała bogatszą akceptację siebie jako kobiety, która może dokonać wyboru, aby osiągnąć przyjemność seksualną i opuściła grupę, ogłaszając swój zamiar zrobienia tego.
Leczenie wtórnych lub sytuacyjnych trudności z orgazmem
Strategia leczenia nie jest tak prosta w przypadkach, w których pacjentka była w stanie mieć orgazmy z jednym partnerem, ale nie ma tej zdolności z obecnym partnerem (wtórna), lub w przypadkach, w których celem jest orgazm współżycia (sytuacyjny). Podejście do leczenia powinno być oparte na względnej roli czynników fizycznych, psychologicznych i interpersonalnych. Na przykład, gdy problemem pary jest przekonanie, że orgazmy współżycia są jedynymi prawdziwymi orgazmami, lekarz może zapewnić edukację na ten temat i może skonfrontować i zakwestionować to błędne przekonanie, zachęcając parę do rozszerzenia scenariusza seksualnego o opcje, które wywierają mniejszą presję na obu partnerów, aby osiągnąć orgazm.
Gdy potrzebne jest więcej wskazówek, leczenie sytuacyjnej anorgazmii powinno obejmować szkolenie w zakresie DM, tak aby kobieta nauczyła się, jak doprowadzić się do szczytowania i jakie pozycje, dotyk i ruchy są najbardziej pomocne. Następnie ona i jej partner mogą zostać nauczeni manewru mostka, w którym kobieta jest doprowadzana do orgazmu poprzez masturbację lub manualną i oralną stymulację przez kochanka. Następnie para przechodzi do współżycia z równoczesną stymulacją łechtaczki aż do osiągnięcia orgazmu. Pomocne jest, aby para rozszerzyła swój scenariusz seksualny o więcej czasu poświęconego technikom silnie pobudzającym. Jeśli kobieta preferuje określoną technikę masturbacyjną, należy ją włączyć do scenariusza seksualnego pary.
Zarówno wtórne, jak i sytuacyjne trudności z orgazmem można leczyć za pomocą ćwiczeń koncentrujących uwagę.19, 34 Pomocne może być odesłanie pacjentki do jednej z wielu popularnych książek opisujących koncentrację na doznaniach, jak również opisanie procesu pacjentce i pozwolenie jej na zareagowanie na zalecenia.35
Koncentracja na doznaniach ma wspólny z DM cel, jakim jest nauczenie pary, aby przestała się „gapić” i zaczęła koncentrować na faktycznych doznaniach związanych z wymianą seksualną. Ćwiczenia polegają na tym, że każdy z partnerów na zmianę jest pieszczony przez drugiego. Para negocjuje, kto zainicjuje pierwszą sesję, a następnie na zmianę bierze odpowiedzialność za inicjację. Początkowe sesje są ograniczone do dotyku pozagenitalnego. Pacjentowi mówi się, aby skupił się na własnych doznaniach w sposób nieoceniający. Para jest instruowana, aby nie eskalować koncentracji na doznaniach do seksu genitalnego.
Sesje następnie przechodzą do dotykania genitaliów (przy czym stosunek nadal jest zabroniony). Wprowadzana jest technika „jazdy na rękach”, w której kobieta kładzie swoją dłoń na dłoni mężczyzny, gdy ten ją dotyka. W ten sposób niewerbalnie komunikuje, jak, gdzie i jak długo chce być dotykana. Każdy z partnerów może osiągnąć orgazm podczas tej fazy, chociaż są one przestrzegane, aby nie zrobić orgazm celem.
Para następnie postępuje do wzajemnego dotykania sesji z odmian, takich jak ustne-genitalnego kontaktu i stosowania olejów lub balsamów, aby dodać zmysłową różnorodność. Wiele par spontanicznie przechodzi do stosunku w tym momencie. Jeśli nie, są one uczone praktykowania zmysłowego stosunku. Zmysłowy stosunek będzie prawdopodobnie znacznie różnił się od technik współżycia, które para praktykowała wcześniej, ze względu na nacisk, jaki kładzie się na pozagenitalne dotykanie, prowadzenie za rękę i zalecaną pozycję kobieta-astryd. Parę zachęca się do praktykowania płytkiej penetracji bez energicznych pchnięć, połączonej z bezpośrednią stymulacją łechtaczki, fantazjowaniem i zabawą z wibratorem.
Eichel i współpracownicy42 wprowadzili korektę w technice współżycia, mającą na celu poprawę zdolności do wywoływania orgazmu u kobiet w wyniku współżycia mężczyzny z kobietą. Pozycja ta, nazwana Coital Alignment Technique (CAT), łączy intymność kontaktu twarzą w twarz ze zmianą pozycji mężczyzny (tzw. wariant „jeżdżenia wysoko”), tak aby zapewnić większy kontakt trzonu prącia z łechtaczką i wzajemne kołysanie (a nie pchanie). Ryc. 1 i ryc. 2 ilustrują technikę CAT.
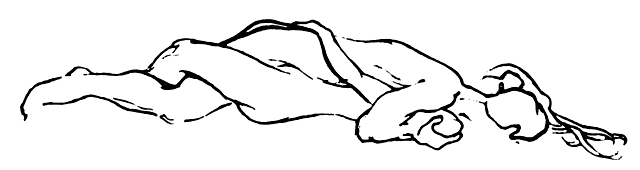 Ryc. 1. Pozycja ułożenia koitalnego. (Przedruk za zgodą z Eichel E, Eichel J, Kule S: The technique of coital alignment and its relation to female orgasmic response and simultaneous orgasm. J Sex Marital Ther 14:131, 1988)
Ryc. 1. Pozycja ułożenia koitalnego. (Przedruk za zgodą z Eichel E, Eichel J, Kule S: The technique of coital alignment and its relation to female orgasmic response and simultaneous orgasm. J Sex Marital Ther 14:131, 1988)
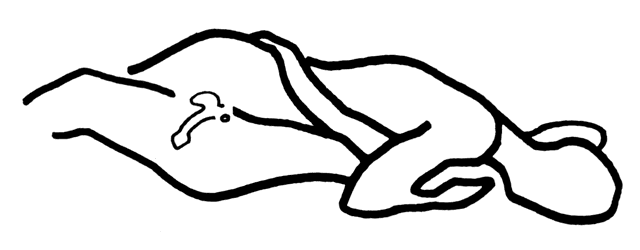 Ryc. 2. Położenie męskich i żeńskich narządów płciowych w technice wyrównywania współżycia. (Przedruk za zgodą z Eichel E, Eichel J, Kule S: The technique of coital alignment and its relation to female orgasmic response and simultaneous orgasm. J Sex Marital Ther 14:133, 1988)
Ryc. 2. Położenie męskich i żeńskich narządów płciowych w technice wyrównywania współżycia. (Przedruk za zgodą z Eichel E, Eichel J, Kule S: The technique of coital alignment and its relation to female orgasmic response and simultaneous orgasm. J Sex Marital Ther 14:133, 1988)
Wczesna obietnica CAT nie została powtórzona pod względem zdolności do zwiększania orgazmów kobiecych, ale niektóre pary zgłaszają, że podoba im się bardziej intymny styl współżycia.43 Eichel i Nobile opublikowali popularną książkę na temat tej techniki, którą można polecić pacjentom.44
Interesującym przykładem kompleksowego leczenia anorgazmii sytuacyjnej jest tzw. trening spójności orgazmu.37 Program ten, pierwotnie opracowany dla kobiet o niskim pożądaniu seksualnym, okazał się również skuteczny u kobiet, które mają rzadkie orgazmy. Obejmuje on koncentrację zmysłową DM i par, a także CAT i techniki zwiększające samokontrolę mężczyzn i czas osiągania orgazmu. Ten ostatni element odnosi się do przekonania Hurlberta, że kobiety, których męscy partnerzy opóźniają orgazm do czasu, gdy ona osiągnie szczytowanie, będą bardziej zainteresowane uprawianiem seksu. Strategia „panie przodem” teoretycznie zwiększa komunikację, przywiązanie i świadomość seksualną.
Danielle, 39, była zamężną kierowniczką bezdzietną, która była przyzwyczajona do wysokiego poziomu osiągnięć w swoim biznesie i życiu społecznym. Postawiła sobie za cel osiągnięcie orgazmu koitalnego, ale do tej pory nie udało jej się to. Danielle i jej mąż rozpoczęli terapię seksualną, choć mąż twierdził, że jest zadowolony ze status quo. Ciągłe dążenie Danielle do osiągnięcia orgazmu współżycia doprowadziło do zmniejszenia pożądania seksualnego. Kiedy rozpoczęła terapię grupową, oznajmiła: „Byłabym szczęśliwa, gdybym już nigdy nie musiała uprawiać seksu”.
Danielle podeszła do terapii grupowej z taką samą wysoką motywacją i entuzjazmem, jaki wykazywała przez całe życie. Przyjęła rolę asystenta prowadzącego i robiła długie notatki podczas każdej sesji. Po kilku tygodniach zintelektualizowanego uczestnictwa Danielle oznajmiła, że w poprzednim tygodniu wzięła długą, zmysłową kąpiel i nasmarowała się balsamem. Poczucie winy, którego doświadczyła, gdy to robiła, doprowadziło ją do powiązania poczucia wstydu z powodu swoich odczuć seksualnych i potrzeby kontrolowania kontaktów seksualnych z doświadczeniem wykorzystywania seksualnego w dzieciństwie (kiedy powiedziała rodzicom o molestowaniu jej przez sąsiada, ci w złości obwinili ją). Empatyczna pomoc grupy zdawała się przełamywać bariery obronne Danielle, która na kolejnych sesjach zaczęła mówić o swojej rosnącej świadomości i akceptacji własnego ciała. Zainteresowanie jej męża wzrosło, kiedy Danielle poinformowała go, że chce się skupić na własnym zmysłowym przebudzeniu, a nie na stosunku. Doprowadziło to do eksploracji subtelnej dynamiki władzy wynikającej z bycia seksualnym dystansowcem, a nie prześladowcą. Podczas kolejnej sesji Danielle poinformowała, że uprawiała seks ze swoim mężem i czerpała z tego ogromną przyjemność. Do końca sesji grupowych Danielle osiągnęła orgazm współżycia. Chociaż Danielle była zadowolona z tego osiągnięcia, zarówno ona, jak i jej mąż zgłosili, że mają szerszy repertuar seksualny, który stał się możliwy dopiero po tym, jak orgazm Danielle przestał być celem każdego spotkania seksualnego.
Chociaż bezpośredni charakter tych technik może sprawić, że to podejście do leczenia wyda się proste, Kelly i współpracownicy45 zwracają uwagę, że pary muszą znaleźć sposoby komunikowania najbardziej intymnych preferencji seksualnych kobiety, jeśli mają odnieść sukces w ostatecznym osiągnięciu orgazmu.37 Preferencje kobiety dotyczące jakiejś konkretnej aktywności seksualnej niekoniecznie opierają się na empirycznych dowodach, że dana czynność może doprowadzić do orgazmu. Na przykład długotrwałe uprawianie cunnilingus, kiedy kobieta uważa tę czynność za poniżającą, z pewnością doprowadzi do frustracji pary i zakończy się niepowodzeniem leczenia. Lekarz musi pomóc parze odpowiedzieć na takie pytania, jak: „Czy kobieta jest zainteresowana osiągnięciem orgazmu? Czy angażuje się w gry seksualne, które uważa za podniecające? Jeśli lubi gry seksualne, czy trwają one wystarczająco długo, aby zmaksymalizować podniecenie? Czy intensywne pobudzenie lub uczucie zbliżającego się orgazmu powoduje strach przed utratą kontroli?”
Gdy problem orgazmu nie odpowiada na te techniki, wzrasta prawdopodobieństwo, że jest on związany z innymi problemami u danej osoby lub w związku. W takich przypadkach wskazane jest skierowanie do terapeuty par lub seksuologa. Terapie te zakładają podwójny nacisk, w którym terapeuta równoważy techniki redukcji objawów z leczeniem podstawowych problemów w komunikacji, rozwiązywaniu konfliktów, władzy, zaufaniu i kontroli.
Gina, zamężna, 40-letnia profesjonalistka, miała wtórną dysfunkcję orgazmu. W pierwszym małżeństwie była zdolna do odczuwania podniecenia i orgazmu, ale podejście seksualne jej drugiego męża sprawiło, że czuła się „całkowicie zbuntowana” i „niezdolna do poczucia się jak kobieta”. Terapia par i terapia grupowa były skuteczne tylko w takim stopniu, w jakim ujawniały zasadniczą trudność. Gina przedstawiała swojego męża jako osobę obraźliwą werbalnie i manipulującą seksualnie. Lubił szereg czynności seksualnych, które ona uważała za dziwaczne, w tym lekkie zniewolenie i dominację, a także cunnilingus. Gina, w międzyczasie, opisała swoje seksualne szczytowanie jako chwile emocjonalnego połączenia i uznała cunnilingus za poniżające.
Jak Gina stawała się coraz bardziej komfortowa z własnymi uczuciami seksualnymi, stopniowo przekonała się, że ciągłe naleganie męża, aby uczestniczyła w czynnościach seksualnych, których nie lubiła, było dowodem jego potrzeby władzy i kontroli. Stała się wytrawną i skrytą masturbatorką, która ukrywała przed partnerem swoją na nowo rozbudzoną seksualność. Nalegania grupy, by skonfrontowała swoje uczucia z mężem, doprowadziły do tego, że Gina zrozumiała, iż terapia dla par jest niezbędna. Uznała, że walka o kontrolę nad praktycznie każdym aspektem ich małżeństwa zanieczyszczała jej seksualną relację z mężem.
.