Původní editor – Lauren Newcombe v rámci projektu World Physiotherapy Network for Amputee Rehabilitation
Nejlepší přispěvatelé – Sheik Abdul Khadir, Tarina van der Stockt, Tony Lowe, Aicha Benyaich a Kim Jackson
Úvod
Stejně jako každý chirurgický zákrok s sebou amputace nese riziko komplikací. Chirurgové se budou snažit o co nejlepší rekonstrukci končetiny s ohledem na životaschopnost měkkých tkání, délku kosti a další anatomické aspekty. Základní chorobný stav a pooperační léčba však mohou vést ke komplikacím, z nichž nejčastější jsou:
- Otok
- Rány a infekce
- Bolest
- Svalová slabost a kontraktury
- Kloubní nestabilita
- Autonomní dysfunkce
- Komplikace specifické pro oseointegraci
Low et al. přezkoumali údaje o 2879 pacientech v USA, kteří měli velké amputace dolních končetin po úrazech dolních končetin. Zjistili vysokou míru komplikací u této skupiny pacientů a nejméně 41,8 % těchto pacientů muselo podstoupit alespoň jednu revizní amputaci. Tito pacienti zůstali v nemocnici o 5,5 dne déle ve srovnání s pacienty, kteří revizi nepodstoupili. U této populace byl kompartment syndrom po prvním úrazu významným prediktorem komplikací po operaci.
Odém
Odém pahýlu vzniká v důsledku traumatu a nesprávného zacházení s tkáněmi během operace . Po amputaci dochází k nerovnováze mezi přenosem tekutin přes kapilární membrány a lymfatickou reabsorpcí . To může v kombinaci se sníženým svalovým tonusem a nečinností vést k edému pahýlu. Komplikace, které mohou vzniknout v důsledku otoku pahýlu, zahrnují rozpad rány, bolest, sníženou pohyblivost a potíže s nasazením protézy.
K zvládnutí a prevenci pooperačního otoku pahýlu se používá řada intervencí, včetně kompresních ponožek, pevných snímatelných obvazů, cvičení, desek na pahýl invalidního vozíku a pomůcek PPAM. Pokyny BACPAR pro pooperační edém (2012) podrobně popisují důkazy o těchto intervencích a doporučují použití tuhých snímatelných obvazů, pokud to odborné znalosti, čas a zdroje dovolují. Také podle tohoto pokynu mají pomůcky PPAM, pahýlové desky a kompresní ponožky určité důkazy pro kontrolu edému, ale není to jejich hlavní funkce. Více informací naleznete v části Akutní pooperační péče o pacienta po amputaci.
Rány a infekce
Infekce v místě chirurgického zákroku po amputaci je častá a kromě toho, že zvyšuje morbiditu pacienta, může mít negativní vliv na hojení, fantomovou bolest a dobu do nasazení protézy . Mezi rizikové faktory infekce pahýlu patří diabetes mellitus, vysoký věk a kouření, což jsou společné jmenovatele v populaci amputovaných . Rozhodnutí zavést drén a použít klipy místo stehů je rovněž spojeno se zvýšeným rizikem infekce .
Literatura uvádí, že míra pooperační infekce se ve Spojeném království pohybuje v rozmezí 12-70 %, což je však do značné míry způsobeno rozdílnou klasifikací pahýlových ran. Kritéria Centra pro kontrolu nemocí (CDC) pro infekce v místě chirurgického výkonu (SSI) (2008) se snaží tuto klasifikaci více standardizovat:
| Povrchová incizní infekce v místě chirurgického výkonu | Hluboká incizní infekce v místě chirurgického výkonu |
|---|---|
|
Povrchová incizní infekce v místě chirurgického výkonu musí splňovat následující kritérium :
|
Hluboká incizivní infekce v místě chirurgického výkonu splňuje toto kritérium :
|
Potenciální následky infekce zahrnují vakcinaci, odstranění rány a revizní operaci. To může prodloužit délku hospitalizace a riziko sekundárních morbidit, jako je pneumonie nebo snížená funkce. Rány by měly být pravidelně kontrolovány, aby bylo možné odhalit jakékoli známky infekce.
Rána se také může otevřít podél chirurgické linie (dehiscence). K tomu dochází, když rána není dostatečně silná, aby odolala silám, které na ni působí, a mohlo by dojít k obnažení svalů a kostí. Mezi tyto síly patří přímý pád (nejčastěji), úraz nebo střih. Mezi další příčiny může patřit příliš brzké odstranění stehů nebo otok zbytkové končetiny. Chirurgický zákrok je obvykle indikován při úplné dehiscenci.
Lze se setkat s následujícími typy ran:
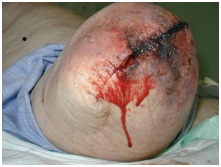
Nekróza tkáně
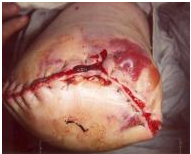
Slabá perfuze tkáně vede k ischemii a nekróze. Lze pozorovat šeroslepé změny kůže, skvrnité zbarvení a odlupování. To může vést k následnému rozpadu rány a dehiscenci . V závislosti na rozsahu neživé tkáně je často nutný debridement rány nebo revizní chirurgický zákrok.
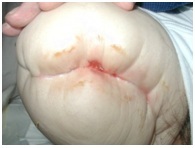
Kožní puchýře
Otok rány, snížená elasticita nebo těsné obvazy pahýlu a adhezivní obvazy aplikované s napětím mohou zvýšit tření epidermis a způsobit puchýře na kůži. Puchýře mohou vznikat také v důsledku infekce, trakce a alergické reakce.
Dutiny a osteomyelitida
Hluboká, infikovaná dutina může často maskovat osteomyelitidu a zpomalovat hojení. Sinus může přesahovat z kůže do podkoží a léčba často zahrnuje agresivní antibiotickou terapii. Někdy přichází v úvahu chirurgický zákrok, který však může ovlivnit tvar pahýlu a výsledky rehabilitace
Více informací o hojení ran po amputaci dolní končetiny od The American Academy of Orthotists & Prothetists.
Bolest
Bolest je nevyhnutelným důsledkem amputace. Existuje několik typů pocitů po amputaci, které by měly být diskutovány, když se mluví o bolesti po amputaci. Některé z nich jsou extrémně bolestivé a strašně nepříjemné, jiné jsou prostě jen divné nebo nepříjemné. V té či oné podobě je po amputaci zažívá většina lidí.
Bolest po amputaci může být izolovaná na zbytkovou končetinu nebo se může vyskytovat jako fantomová bolest. U mnoha lidí nebude bolest pouze důsledkem traumatu z operace, ale bude zahrnovat i neuropatický projev známý jako fantomová bolest končetiny (PLP). Pokud amputace vznikla v důsledku traumatické události, například při katastrofě, může být komplikována současným poraněním téže končetiny nebo jiných částí těla. Pro fyzioterapeuty, kteří se podílejí na časných a postakutních fázích rehabilitace, je výzvou určit nociceptivní a neuropatické příčiny, kterým je třeba věnovat pozornost, aby bylo možné pacienta zvládnout a umožnit tak účinnou rehabilitaci.
- Bolest po amputaci: Bolest po amputaci v místě rány je třeba odlišit od bolesti zbytkové končetiny a fantomové končetiny. Po amputaci se mohou vyskytovat všechny tři bolesti dohromady
- Bolest ve zbytkové končetině (RLP): Pacienti často pociťují bolest nebo pocity v oblastech sousedících s amputovanou částí těla. Jedná se o tzv. zbytkovou bolest končetiny (RLP) nebo pahýlovou bolest. Často bývá zaměňována s PLP a její intenzita často pozitivně koreluje s PLP.
- Pocit fantomové končetiny: Jedná se o normální zkušenost většiny amputovaných, ale nejedná se o noxní pocit, který by pacient mohl popsat jako nepříjemný. Často jej lze popsat jako lehké brnění nebo v takových případech je klíčové opětovné ujištění.
- Fantomová bolest končetin (PLP): Klasifikuje se jako neuropatická bolest, zatímco RLP a bolest po amputaci se klasifikují jako nociceptivní bolest. PLP je často intenzivnější v distální části fantomové končetiny a může být zesílena nebo vyvolána fyzickými faktory (tlak na zbytkovou končetinu, denní doba, počasí) a psychologickými faktory, např. emočním stresem. Mezi běžně používané deskriptory patří ostrá, křečovitá, pálivá, elektrická, skákavá, drtivá a křečovitá.
Kromě těchto 4 typů bolesti, které se mohou vyskytnout po amputaci, by si lékaři měli být vědomi také bolesti, která může být způsobena koexistující patologií:
- Cévní bolest – například klaudikace vyvolaná cvičením nebo bolest způsobená cévním onemocněním
- Muskuloskeletální bolest – bolest způsobená jinými zraněními utrpěnými při traumatické amputaci, muskuloskeletální bolest způsobená abnormálními vzorci chůze, bolest způsobená běžnými procesy stárnutí nebo nadměrným opotřebením kloubů a měkkých tkání zbytkové končetiny.
- Neuromy – lokalizovaná bolest, ostrá/střelná/paraestezie reprodukovaná lokální palpací a Tinelovým příznakem, zmírněná injekcí LA.
Bolest při protézování je také problémem a může být způsobena:
- Špatně padnoucí pouzdro – nedostatečný distální kontakt, nedostatečný kostní reliéf, příliš těsné, příliš volné, pistonování způsobující tření/puchýře
- Nesprávné nastavení a rozložení tlaku
- Nesprávně nasazená protéza, včetně počtu/tloušťky ponožek
- Přílišné pocení/rozpad kůže Verukózní hyperplazie
Léčba
Pro léčbu bolesti po amputaci existuje velké množství lékařských/chirurgických i nelékařských metod:
- Adekvátní pooperační analgezie
- Edukce pacienta
- Omezit otoky
- Předcházet kontrakturám
- Řešit muskuloskeletální slabost a nerovnováhu
- Desenzibilizace – masáž/obvazování
- Přimět pacienta k pohybu, pomáhá rozptýlení
- Včasný protetický trénink
Níže Peter Le Feurve, fyzioterapeut se zájmem o bolest, hovoří o léčbě bolesti u amputovaných;
Přečtěte si více o léčbě bolesti u amputovaných
Přečtěte si o fantomové bolesti končetin
Přečtěte si o zrcadlové terapii a stupňované motorické imaginaci
Svalová slabost, Kontraktury a nestabilita kloubů
Po amputaci není neobvyklé, že pacienti pociťují bolest, svalovou slabost nebo nestabilitu ve strukturách, které nejsou přímo spojeny s amputací. Tyto kompenzační struktury jsou svaly a klouby, které musí po amputaci plnit další funkce, což často vede ke ztuhlosti, křečím nebo bolesti.
Důsledky klidu na lůžku a snížené pohyblivosti jsou rovněž dobře zdokumentovány. Dekondice má za následek snížení svalové hmoty, zkrácení sarkomer, snížení svalové síly a změny v chrupavčitých strukturách . Je proto velmi důležité, aby pacienti po amputaci absolvovali funkční rehabilitaci a individuální cvičební programy již od prvního dne po operaci. Flekční kontraktury kyčelního a kolenního kloubu jsou častými komplikacemi po amputaci a mohou významně ovlivnit protetickou rehabilitaci.
Mělo by být zařazeno cvičení ROM, aby se předešlo vzniku kontraktur, a také cvičení vleže na zádech, aby se zabránilo vzniku flekčních kontraktur kyčle, vedle rezidua by mohl být umístěn pytel s pískem, aby se zabránilo vzniku abdukční kontraktury kyčle. Na spodní část transtibiálního rezidua by mohl být při poloze vleže na zádech umístěn také sáček s pískem, aby se předešlo flekčním kontrakturám kyčle.
Fyzioterapeutické režimy by se měly skládat z následujících prvků:
- Rozsahová pohybová cvičení
- Cvičení na posílení
- Protahovací cviky
- Cvičení na stabilitu jádra
- Cvičení na ranou pohyblivost
- Cvičení na přenášení
- Cvičení na rovnováhu
- Pomocné cviky na PPAM a re.edukace
Autonomní dysfunkce
Komplexní regionální bolestivé syndromy (CRPS) jsou neuropatické bolestivé poruchy vznikající jako nepřiměřený následek traumatu postihujícího končetiny . Mezi příznaky patří distální bolest, alodynie a autonomní a motorická dysfunkce. Reziduální končetina se může jevit jako horká, oteklá a trofická v důsledku změněné kontroly sympatického nervového systému.
Vzhledem k nedostatečnému pochopení patofyziologických abnormalit, které jsou základem CRPS, by léčba měla být multidisciplinární a měla by zahrnovat neurology, fyzioterapeuty a psychology, abychom jmenovali alespoň některé. Je prokázáno, že antidepresiva vedle nervových blokád, TENS, odstupňovaného cvičení a mobilizace příznivě působí na snížení neuropatické bolesti.
Specifické komplikace oseointegrace u transfemorálních pacientů
Vzácné závažné komplikace
- Mechanické: zlomeniny abutmentových šroubů, abutmentů, fixací, uvolnění implantátu
Časté drobné komplikace:
- Nejčastější je povrchová infekce a komplikace měkkých tkání
Zdroje
Muskuloskeletální komplikace u amputovaných: Jejich prevence a řešení
- 1.0 1.1 Low EE, Inkellis E, Morshed S. Complications and revision amputation following trauma-related lower limb loss. Injury. 2017 Feb 1;48(2):364-70. (abstrakt)
- Elizabeth Bouch, Katie Burns, Elizabeth Geer, Matthew Fuller a Anna Rose. Pokyny pro multidisciplinární tým k léčbě pooperačního reziduálního edému u pacientů po amputaci dolní končetiny. BACPAR
- Airaksinen, O., Kolari, P.J., Herve, R. a Holopainen, R. (1988) Treatment of post- traumatic oedema in lower legs using intermittent pneumatic compression. Scandinavian Journal of Rehabilitation Medicine, 20(1), s. 25-28
- Engstrom, B a Van de Ven, C (1999). Therapy for Amputees. Churchill Livingstone.
- Bouch E, Burns K, Geer E, Fuller M, Rose A. Guidance for the mulfi-disciplinary team on the management of post-operafive residuum oedema in lower limb amputees. BACPAR postoperative oedema guidance (2012)
- Coulston, J E, Tuff V, Twine C P, Chester J F, Eyers P S a Stewart A H R (2012) Surgical Factors in the Prevention of Infection Following Major Lower Limb Amputation. European Journal of Vascular and Endovascular Surgery, 43 (5), s. 556-560
- 7.0 7.1 Mcintosh J a Earnshaw J J (2009) Antibiotická profylaxe pro prevenci infekce po velké amputaci dolní končetiny. European Journal of Vascular and Endovascular Surgery. 37 (6) s. 696-703
- http://www.cdc.gov/HAI/ssi/ssi.html
- 9,0 9,1 9,2 9,3 Harker J. Wound healing complications associated with lower limb amputation. World Wide Wounds. 2006 Sep;9. Dostupné na: www.worldwidewounds.com
- CM, Kooijmana Dijkstra PU, Geertzena JHB, et al. Phantom pain and phantom sensations in upper limb amputees: an epidemiological study. Pain 2000;87:33-41
- MacIver K, Lloyd DM, Kelly S, et al. Phantom limb pain, cortical reorganization and the therapeutic effect of mental imagery. Brain 2008;131:2181-91.
- Le Feuvre P, Aldington D. Know Pain Know Gain: proposing a treatment approach for phantom limb pain. J R Army Med Corps 2014; 160(1):16-21
- Gillis A a Macdonald B (2005) Deconditioning in the hospitalized elderly. Canadian Nurse (Kanadská zdravotní sestra). Vol 101 (6)pp. 16-20
- Pasquina PF, Miller M, Carvalho AJ, Corcoran M, Vandersea J, Johnson E, Chen YT. Zvláštní zřetele při amputaci více končetin. Aktuální zprávy z fyzikální medicíny a rehabilitace. 2014 Dec 1;2(4):273-89. Dostupné z: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4228106/ (Přístup 11. 11. 2017)
- Ottobock. Svalové kontraktury po amputaci. Jan 2019.
- Ottobock. Jak předcházet svalovým kontrakturám po amputaci pomocí protahovacích cvičení? Leden 2019
- Wasner G, Schattsneider J, Binder A a Baron R (2003) Komplexní regionální bolestivý syndrom – diagnostické mechanismy, postižení CNS a terapie. Spinal Cord. Vol 41. pp. 61-75
- Max MB et al. Účinky desipraminu, amitriptylinu a fluoxetinu na bolest u diabetické neuropatie. N Engl J Med 1992; 326: 1250
- 19.0 19.1 Li Y, Brånemark R. Osseointegrované protézy pro rehabilitaci po amputaci. Der Unfallchirurg. 2017 Apr 1;120(4):285-92.
- 20.0 20.1 Atallah R, Leijendekkers RA, Hoogeboom TJ, Frölke JP. Complications of bone-anchored protheses for individuals with an extremity amputation [Komplikace kostních protéz pro jedince s amputací končetiny]: A systematic review. PloS one. 2018 Aug 9;13(8):e0201821.