Med RANZCOG Intrapartum Fetal Surveillance (IFS) Guideline 20141 definition er en føtal bradykardi en føtal hjertefrekvens (FHR) under 100 slag pr. minut (bpm) i mere end fem minutter. Dette er en enkel definition, og den er rimelig konsistent i litteraturen. I praktisk forstand kan man dog med fordel betragte en føtal bradykardi som værende enten hypoxisk eller ikke-hypoxisk af oprindelse.
I RANZCOG Fetal Surveillance Education Program2 (FSEP) henviser vi til den ikke-hypoxiske føtale bradykardi som en baselinebradykardi. Med andre ord, et foster med en bradykardi, der ikke kan tilskrives hypoxi. Da RANZCOG IFS-retningslinjerne definerer den normale baselineføtale hjertefrekvens på 110-160bpm, vil dette også omfatte fostre med en baselineføtalefrekvens på mellem 100 og 110bpm.
De mere almindelige årsager til en (ikke-hypoxisk) føtal baselinebradykardi vil omfatte et modent parasympatisk system (figur 1), moderens medicinering (højdosis betablokkere), en føtal hjerteledningsfejl (hjerteblokade) eller, lejlighedsvis, hvad der viser sig at være utilsigtet overvågning af moderens hjerterytme, især under aktiv fødsel. Disse fostre og moderen vil generelt udvise et eller flere fysiologisk betryggende træk, f.eks. regelmæssige bevægelser, normal baselinevariabilitet, accelerationer eller endog simple decelerationer. Selv om en fosterhjerteblokering eller utilsigtet overvågning af moderens hjertefrekvens i sidste ende kan have konsekvenser for fosterets velbefindende, er de ikke genstand for denne artikel.
Den prænatale kardiotokografi (CTG) i figur 1 blev optaget fra en primigravid kvinde i 41+4 ugers gestation. Hun blev overvåget for efterfødsler. AFI blev rapporteret til 12 cm. Med en baselineføtal hjertefrekvens på 90-95bpm, normal baselinevariabilitet og accelerationer er der tale om et veloxygeneret foster. Der er dog pr. definition tale om en unormal CTG. I fravær af moderens medicinering er baselinebradykardi højst sandsynligt resultatet af et modent parasympatisk nervesystem. Fosteret har det godt.
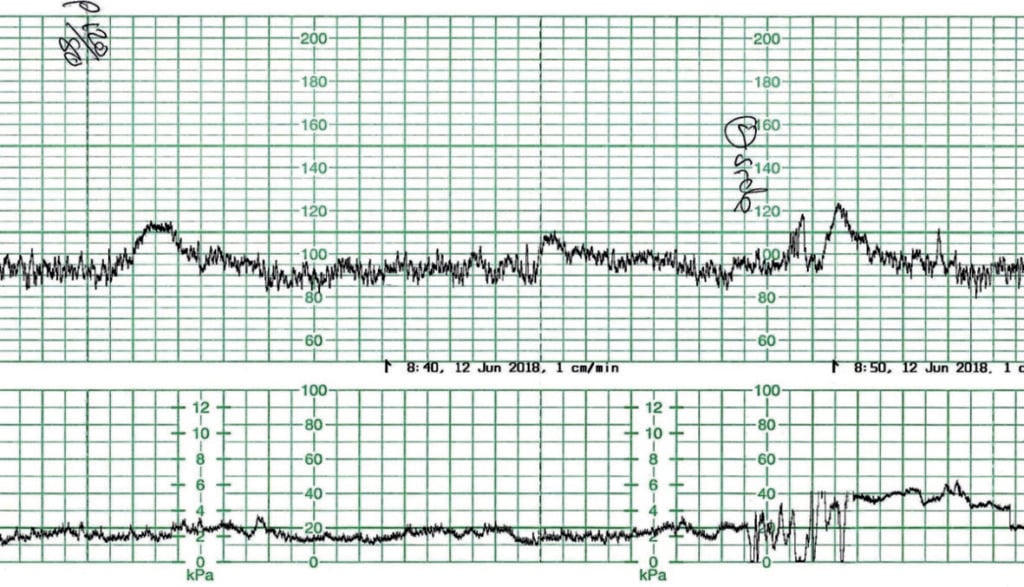
Figur 1. Føtal baselinebradykardi.
Den hypoxiske føtale bradykardi er et tidskritisk hjerterytme-mønster, der kræver øjeblikkelig genkendelse og passende behandling. Forskning viser klart, at jo længere bradykardi, jo dårligere er resultatet.3 Hvis et foster virkelig er kompromitteret, er det underperfunderet med ilt. Første linje i behandlingen bør derfor, og til en vis grad uanset årsagen til hypoxi, være:
- omlægge moderen for at begrænse kompression af navlestrengen og forbedre hendes blodtryk,
- korrigere det maternelle blodtryk efter behov; og
- eliminere uterinaktiviteten, hvis den er til stede, med 250μg SC terbutalin (eller tilsvarende).
Mere specifik behandling, herunder fødsel, vil i vid udstrækning blive bestemt af det overordnede kliniske billede, en vurdering af det fysiologiske grundlag for bradykardi og responsen på førstelinjebehandling. Der bør foretages en vaginal undersøgelse for at vurdere fremskridtet, udelukke en navlestrengeprolaps, lette anbringelsen af en fosterskalpelektrode og bestemme den mulige fødselsmåde. Hvis det fysiologiske grundlag for den føtale bradykardi er usikkert, bør det overvejes, om der er tale om en sentinel hændelse som f.eks. en abruption eller en uterusruptur.
De mere almindelige årsager til vedvarende hypoxi hos fosteret og efterfølgende bradykardi omfatter uterin hyperstimulering (ved tachysystoli eller hypertonus)4 , moderens hypotension (positionel, proceduremæssig eller anæstesiologisk),5 vedvarende kompression af navlestrengen, herunder navlestrengeprolaps, eller en hurtig nedstigning af fosterhovedet gennem bækkenet. Mindre almindelige årsager kan være placentaabruption, placentainfarkt, uterusruptur eller moderens hypoxi.
Glædeligvis har de fleste føtale bradykardier en klar årsag og kan behandles på passende vis uden en akut kejsersnit. I erkendelse af, at nogle bradykardier har ukendt ætiologi, bør forberedelse til en operativ fødsel med rimelighed være en del af den overordnede behandlingsstrategi i disse tilfælde. Dette er især vigtigt, når der kan være en forsinkelse i forbindelse med åbningen af en operationsstue, f.eks. på et mindre hospital uden for åbningstiden. Planlægning fremadrettet er nøglen under disse omstændigheder.
Tå ofte er den “ukendte ætiologi” af en bradykardi simpelthen en dårligt registreret uterin hyperstimulering. Klinikere arbejder typisk hårdt for at sikre, at et fosterhjertefrekvensmønster af høj kvalitet er godt registreret, men dette er ikke altid tilfældet med uteruskontraktioner. Den maternelle habitus kan spille en rolle i dette, og den rolle, som det intrauterine trykkateter spiller, selv om det er effektivt, er ikke veldefineret.
Figur 2 viser et sådant eksempel, hvor en primigravid kvinde i 39+6 ugers gestation blev augmenteret med Syntocinon på grund af langsom fremgang. Der var ingen andre kendte risikofaktorer. Den forudgående CTG viste en baseline fosterhjertefrekvens på 145bpm med normal baselinevariabilitet. Der var lejlighedsvise accelerationer. Der blev konstateret isolerede variable decelerationer, ned 30-60bpm, der varede 45-60 sekunder. Den uterine aktivitet blev registreret kl. 3-4:10 stærk.
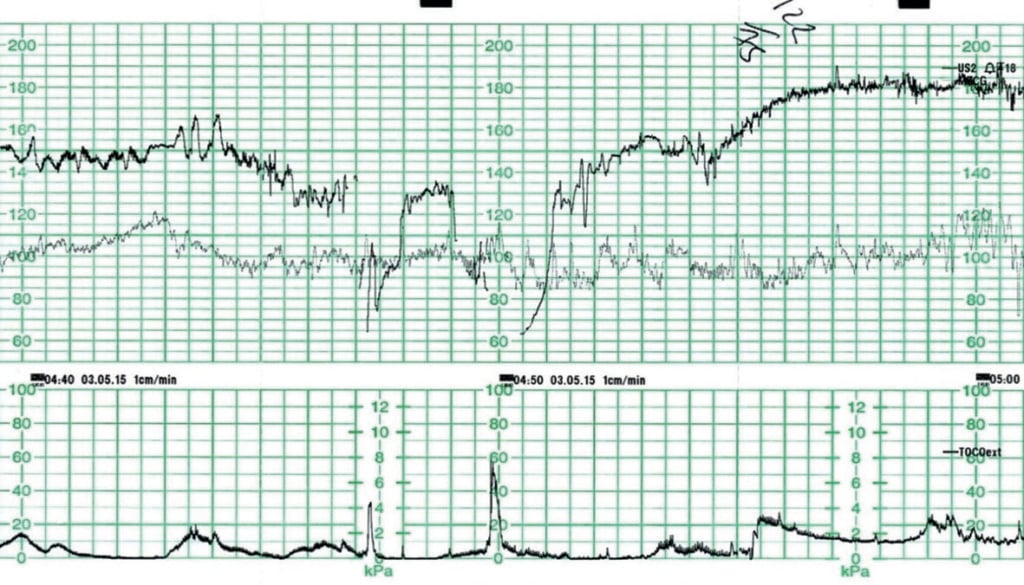
Figur 2. Fetal bradykardi som følge af (dårligt registreret) uterin hyperstimulering.
Behandlingen omfattede moderens repositionering og ophør af Syntocinon. En vaginal undersøgelse kl. 04.50 afslørede en tyk forreste cervikallæbe og fosteret i direkte OP-stilling. Der ses en overskridelse efter decelerationen, da fosteret kompenserer for hypoxi. Kvinden blev overført til operationsstuen til en kejsersnitfødsel, og barnet blev født i god tilstand. Navlestrengenes arterielle og venøse laktater var inden for normalområdet.
Den senere vurdering og diskussion vedrørende CTG’et drejede sig om, at selv om veerne blev registreret 3-4:10 stærke og virkede “beskedne” på CTG’et, varede de fleste af dem over to minutter. Tocolyse blev ikke overvejet på det tidspunkt og var heldigvis ikke nødvendig. Denne uterine aktivitet burde have været beskrevet som uterin hyperstimulering (ved hypertonus)6 , og konservativ behandling kunne have været overvejet tidligere.
Figur 3 blev optaget fra en multigravid kvinde i 40 ugers gestation. Hun blev overvåget efter en deceleration konstateret ved auskultation. Kvinden repositionerede sig på alle fire som følge af et stigende tarmtryk. Mens der blev tilkaldt hjælp, og der blev gjort forberedelser til at fremskynde fødslen, skete der en spontan fødsel. CTG’en forud for bradykardi tyder i høj grad på, at fosteret er godt iltet, og barnet forventes at være i god tilstand ved fødslen. Barnet blev født lettere “bedøvet” kl. 10.50 med Apgar-scoringer på 7 og 9. Der var ikke behov for genoplivning. Der blev ikke foretaget navlestrenge-laktater.
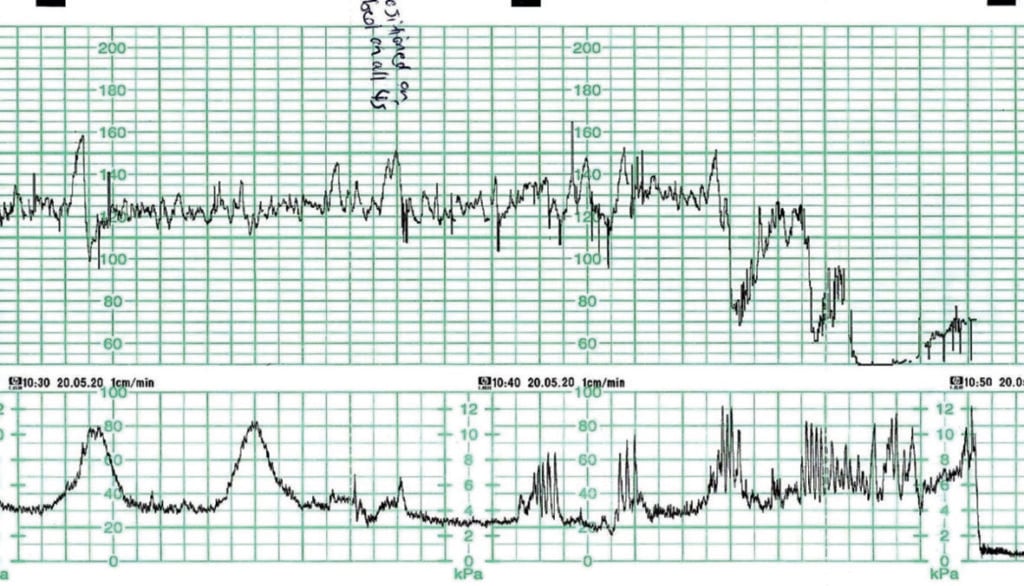
Figur 3. Fosterbradykardi som følge af hurtig fremgang/nedgang/fødsel.
Figur 4 blev optaget fra en primigravid kvinde, der blev induceret ved terminen på grund af nedsatte fosterbevægelser. Cervikal modning blev foretaget ved hjælp af ballonkateter. CTG’erne før og efter ballonkateteretret var normale. Der blev foretaget en kunstig bristning af membranerne med klar væske, der løb ud. En syntocinoninfusion var blevet påbegyndt ca. to timer tidligere. Den forudgående CTG viste en baseline fosterhjertefrekvens på 130-135bpm med normal baselinevariabilitet. Der var ingen accelerationer. Der blev konstateret isolerede variable decelerationer, nedad 30-40bpm, der varede 30-45 sekunder. Uterusaktivitet blev registreret kl. 3-4:10 stærk.
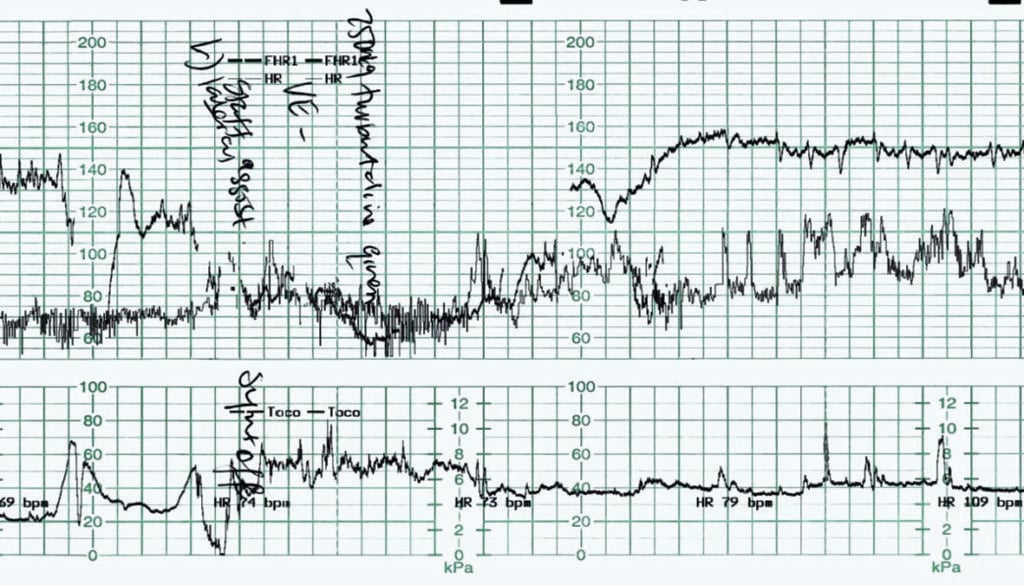
Figur 4. Fetal bradykardi.
Behandlingen i dette tilfælde var rettidig og hensigtsmæssig. Moderen blev i første omgang repositioneret, og infusionen af Syntocinon blev standset. Der blev foretaget en vaginal undersøgelse, som afslørede en cervikal dilatation på 5-6 cm og ingen navlestrenge synlig. Terbutalin 250 µg blev administreret subkutant, mens forberedelserne til en kejsersnitfødsel var i gang. Der ses igen en overskridelse af fosterets hjertefrekvens efter decelerationen. Den føtale reaktion afviste behovet for en nødfødsel. Syntocinon blev genoptaget ca. en time senere, da den føtale hjertefrekvens og variabiliteten på basislinjen var vendt tilbage til normalen. Da de fleste af uteruskontraktionerne varede 90-120 sekunder, blev en kontraktionshastighed på 3:10 opretholdt med fornuftig brug af Syntocinon. En assisteret vaginal fødsel ca. seks timer senere var det endelige resultat, og barnet blev født i god tilstand. Der blev registreret arterielle og venøse navlestrenge-laktater på 6,7 og 4,4 mmol/L, hvilket er inden for normalområdet for en vaginal fødsel.
Mens der er kontraindikationer for terbutalin/tokolysebrug, såsom placentaabruption eller maternel hjertesygdom, er det sandsynligvis et underudnyttet redskab i vores behandling af uterin hyperstimulering. Der kan forventes bivirkninger i form af en maternel og føtal takykardi. Bekymringer vedrørende uterinatoni og overdreven blødning som følge af terbutalinbrug understøttes ikke i litteraturen og er med en meget kort halveringstid usandsynlige. Det er vigtigt, at terbutalin ikke stopper fødslen, men letter den intrauterine genoplivning og “køber” tid til beslutninger om behandling. Med en kort halveringstid vil de fleste kvinder genoptage veerne inden for 15 minutter, hvilket giver klinikerne en føtal “stresstest” til støtte for beslutninger om håndtering.
Og selv om nogle føtale bradykardier i sidste ende ikke kan håndteres, er de i mindretal. Af dem, der kan behandles på passende vis, er mange et resultat af hyperstimulering af livmoderen. Da de fleste velvoksne, terminerede fostre har brug for mindst 60-90 sekunders “hvile” i livmoderen mellem veerne for at opretholde en passende iltning, bør de, der yder barselspleje, være opmærksomme på vigtigheden af at vurdere ikke blot veerne, men også pausen mellem dem.
Det er pausen mellem veerne, der tæller, ikke at tælle veerne! Klinikere bør også være bekendt med deres protokol for tokolyse, da der vil forekomme hyperstimulering af livmoderen.
- Royal Australian and New Zealand College of Obstetricians and Gynaecologists. Intrapartum Fetal Surveillance Clinical Guideline Tredje udgave. East Melbourne, Victoria: RANZCOG, 2014.
- The RANZCOG Fetal Surveillance Education Program (FSEP) www.fsep.edu.au
- Giorn It. Ost Gin. Giornale Italiano di Ostetricia e Ginecologia CIC Edizioni Internazionali 2013 November-December; 35(6):717-721. ISSN: 0391-9013 Publiceret online 2014 marts
- The RANZCOG Fetal Surveillance Education Program (FSEP) www.fsep.edu.au
- Edward T. Riley MD Labour analgesia and fetal bradycardia. Canadian Journal of Anaesthetics 2003 / 50: 6 / pp R1-R3.
- Royal Australian and New Zealand College of Obstetricians and Gynaecologists. Intrapartum Fetal Surveillance Clinical Guideline Tredje udgave. East Melbourne, Victoria: RANZCOG, 2014.