By RANZCOG Intrapartum Fetal Surveillance (IFS) Guideline 20141 definition, a fetal bradycardia is a fetal heart rate (FHR) below 100 beats per minute (bpm) for more than five minutes. これは単純な定義であり、文献上も合理的に一貫しているものである。
RANZCOGの胎児サーベイランス教育プログラム2(FSEP)では、非低酸素性胎児徐脈を基線徐脈と呼んでいる。 言い換えれば、低酸素に起因しない徐脈のある胎児です。 RANZCOG IFS Guidelineが正常な胎児心拍数を110-160bpmと定義していることから、胎児心拍数が100-110bpmの間である胎児も含まれることになる。
(非低酸素性)胎児ベースライン徐脈のより一般的な原因は、成熟した副交感神経系(図1)、母親の投薬(高用量βブロッカー)、胎児心伝導障害(心ブロック)、または、特に活発な陣痛で、母親の心拍数を誤って監視することが判明した場合などが含まれるでしょう。 これらの胎児や母親は、一般に、規則的な動き、正常な基線変動、加速、あるいは単純な減速など、生理学的に安心できる特徴を示すようになります。 胎児の心ブロックや母体の心拍数の偶発的なモニタリングは、最終的に胎児の幸福に影響を与えるかもしれませんが、それらはこの記事の焦点ではありません。
図1の出生前心電図(CTG)は、妊娠41+4週の初産婦から記録されました。 彼女は後日談をモニターしていた。 AFIは12cmと報告されている。 ベースラインの胎児心拍数は90-95bpmで、ベースラインの変動と加速度は正常であり、これは十分に酸素化された胎児である。 しかし、定義上CTGの異常である。 母体の投薬がない場合、ベースラインの徐脈は副交感神経系が成熟しているためである可能性が高い。 胎児は元気である。
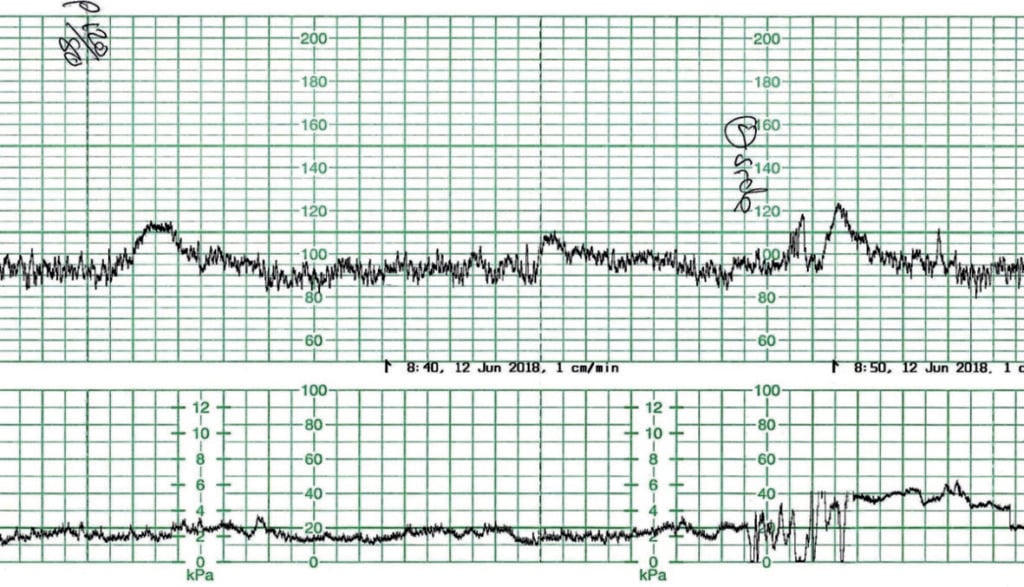
図1. 胎児ベースライン徐脈。
低酸素胎児徐脈は、即時認識と適切な管理を必要とするタイムクリティカルな心拍パターンである。 3 胎児が本当に危険な状態にある場合、酸素が十分に供給されていない。 したがって、第一の管理は、低酸素の原因に関係なく、ある程度、次のようにすべきです:
- 臍帯圧迫を制限し、母親の血圧を改善するために母親の位置を変える、
- 必要に応じて母親の血圧を修正する、
- 子宮活動があれば、テルブタリン(または同等)250μg SC で子宮活動を停止させる。
出産を含むより具体的な管理は、全体的な臨床像、徐脈の生理学的基盤の評価、第一選択管理への反応によってほぼ決定される。 経過を評価し、臍帯脱出を除外し、胎児頭皮電極の装着を容易にし、可能な出産様式を決定するために膣診を行うべきである。 胎児徐脈の生理学的根拠が不明な場合、剥離や子宮破裂などのセンチネルイベントを考慮すべきである。
持続的な胎児低酸素とそれに続く徐脈のより一般的な原因は、子宮過刺激(頻拍または過緊張による)4、母体低血圧(体位、処置または麻酔)5、臍帯脱出を含む持続的臍帯圧迫または骨盤内の胎児の頭部の急速な下降である。
幸いなことに、ほとんどの胎児徐脈には簡単な原因があり、緊急帝王切開出産をしなくても適切な管理が可能である。 一部の徐脈は原因不明であることを認識し、合理的に、これらの症例の全体的な管理戦略の一部を形成するために、手術分娩の準備を行うべきである。 これは、時間外の小規模病院など、手術室の開設が遅れる可能性がある場合に特に重要である。 1572>
徐脈の「原因不明」は、単に子宮過刺激の記録が不十分であることがあまりに多い。 臨床医は通常、質の高い胎児心拍パターンをしっかり記録できるように努力していますが、子宮収縮の場合はそうとは限りません。
図2はそのような例を示しており、妊娠39+6週の初産婦が、進行が遅いためにシントシノンで増量されているところである。 他の既知の危険因子はなかった。 事前のCTGで、ベースラインの胎児心拍数は145bpmで、ベースラインの変動は正常であることが示された。 時折、加速が見られた。 単独で30-60bpmの減少、45-60秒の持続する変動性減速が認められた。 子宮活動は3-4時10分強に記録された
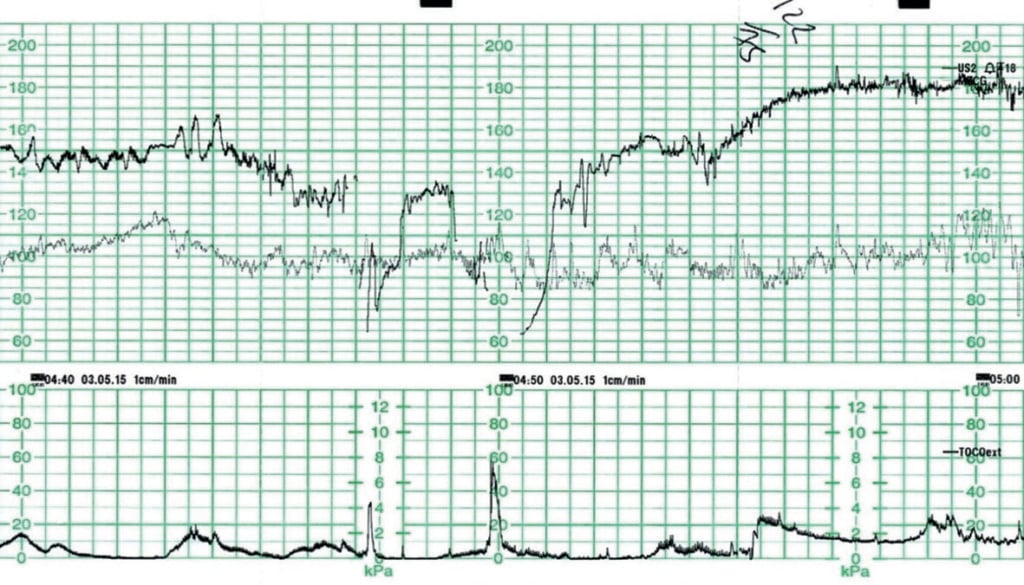
Figure 2. 記録不十分な)子宮過刺激による胎児の徐脈
管理は、母親の体位変換とシントシノンを中止した。 04:50hrsの膣内検査では、厚い前頚部唇と胎児が直達位であることが判明した。 胎児が低酸素の期間を補うために減速後のオーバーシュートが明らかである。 女性は帝王切開による出産のため手術室に移され、赤ちゃんは良好な状態で生まれました。 臍帯動脈および静脈乳酸値は正常範囲内であった。
CTGに関するその後の評価と議論は、陣痛が3-4時10分に強く記録され、CTGでは「控えめ」に見えるが、ほとんどは2分以上持続しているという事実に集中した。 その時、滴定は考慮されず、幸いにも必要とされませんでした。 この子宮活動は(過緊張による)子宮過刺激と表現されるべきであり6、保存的管理はもっと早くから検討されたかもしれない。 彼女は聴診で減速を指摘された後、監視されていた。 腸の圧迫が強くなったため、女性は四つん這いになった。 助産師が呼ばれ、出産を早めるための準備が行われていたが、自然分娩となった。 徐脈になる前のCTGは、胎児が十分に酸素化されていることを示すものであり、出生時の胎児は良好な状態であることが予想される。 赤ちゃんは10時50分にわずかに「気絶」して生まれ、アプガースコアは7と9であった。 蘇生措置は必要なかった。 臍帯腔液の測定は行われなかった
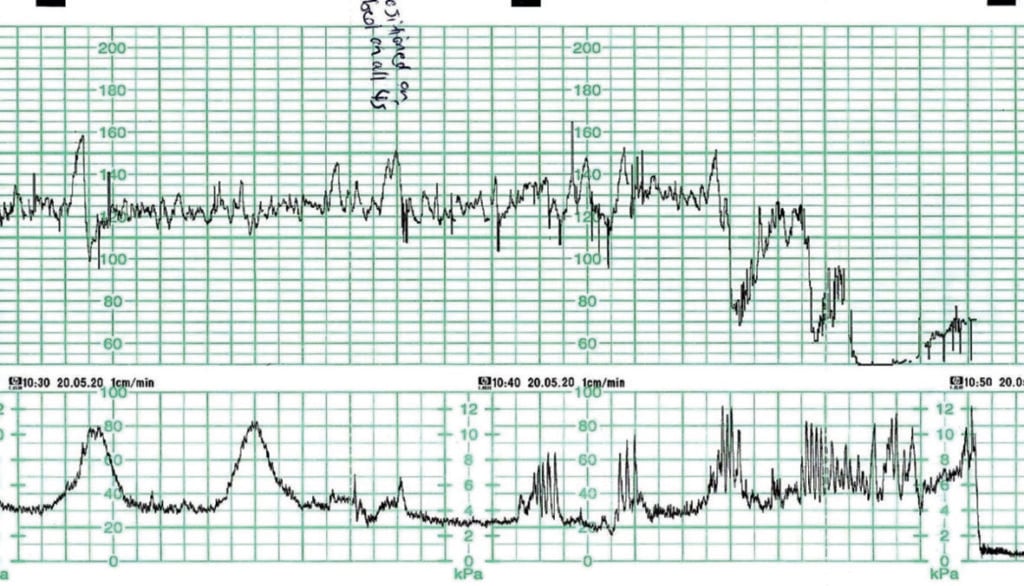
Figure 3. 急速な進行/下降/出産による胎児徐脈。
図4は、胎動減少のために満期誘発された原妊娠の女性から記録されたものである。 子宮頸管熟成はバルーンカテーテルで行われた。 バルーンカテーテル前後のCTGは正常であった。 人工膜破裂が行われ、透明な液体が排出された。 約2時間前にシントシノンの点滴が開始された。 事前のCTGでは、胎児心拍数は130-135bpmで基線変動は正常であった。 加速はなかった。 30-40bpmの減少が30-45秒続く、孤立した変動性減速が認められた。 子宮活動は3-4時10分強に記録された
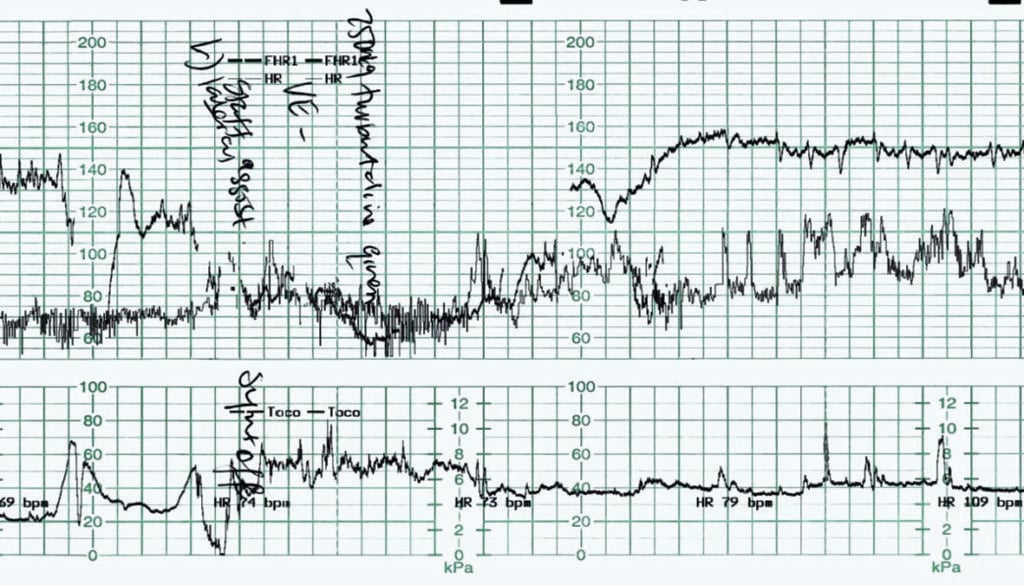
Figure 4. 胎児徐脈。
このケースの管理はタイムリーで適切であった。 母親は最初に体位を変えられ、シントシノンの注入が停止された。 膣検査が行われ、子宮頸管の拡張は5-6cmで、臍帯は確認されなかった。 テルブタリン250μgが皮下投与され、帝王切開分娩の準備が進められた。 減速後の胎児心拍のオーバーシュートが再び明らかになった。 胎児の反応から、緊急分娩の必要性は否定された。 シントシノンは約1時間後、ベースラインの胎児心拍数とベースラインの変動が正常に戻った時点で再投与された。 子宮収縮のほとんどは90-120秒であり、シントシノンを適切に使用することにより、3:10の収縮率を維持することができた。 約6時間後の経腟分娩が最終結果であり、赤ちゃんは良好な状態で誕生した。 胎盤剥離や母体の心疾患など、テルブタリン/トコールシスの使用に禁忌がある一方で、子宮過刺激の管理においては、おそらく十分に活用されていない手段であると思われます。 母体および胎児の頻脈の副作用が予想されます。 テルブタリンの使用による子宮アトニーと過剰出血に関する懸念は、文献的には支持されておらず、半減期が非常に短いため、その可能性は低いです。 重要なことは、テルブタリンは陣痛を停止させないが、子宮内蘇生を促進し、管理決定のための時間を「稼ぐ」ことである。 半減期が短いため、ほとんどの女性は15分以内に陣痛を再開し、臨床医に管理決定を助ける胎児の「ストレステスト」を提供する。
最終的に管理に従わない胎児徐脈もあるが、それは少数派である。 適切な管理が可能なもののうち、多くは子宮過刺激の結果である。 十分に成長した有期胎児の多くは、十分な酸素供給を維持するために、収縮と収縮の間に少なくとも60~90秒の子宮の「休息」を必要とするため、産科医療従事者は、収縮だけでなく、その間の休息を適切に評価する重要性を認識すべきです
収縮を数えるのではなく、その間にあるものが重要なのです! また、子宮過刺激が起こるので、臨床医はトコーリシスのプロトコルに精通している必要があります。
- Royal Australian and New Zealand College of Obstetricians and Gynaecologists. 産科婦人科医会(Royal Australian and Zealand College Obstricians and Gynaecologists):産科胎児サーベイランス臨床ガイドライン第3版. イーストメルボルン、ビクトリア州。 RANZCOG, 2014.
- The RANZCOG Fetal Surveillance Education Program (FSEP) www.fsep.edu.au
- Giorn It. オスト・ジン Giornale Italiano di Ostetricia e Ginecologia CIC Edizioni Internazionali 2013 November-December; 35(6):717-721. ISSN: 0391-9013 Published online 2014 March
- The RANZCOG Fetal Surveillance Education Program (FSEP) www.fsep.edu.au
- Edward T. Riley MD Labour analgesia and fetal bradycardia.邦訳は「陣痛と胎児徐脈」。 Anaesthetics 2003 / 50のカナダジャーナル:6 / pp R1-R3.
- Royal Australian and New Zealand College of Obstetricians and Gynaecologists(オーストラリア・ニュージーランド産科婦人科学会). 産科・婦人科学会誌「産科・婦人科」(2003年9月号). イーストメルボルン、ビクトリア州。 RANZCOG, 2014.