Dieser Artikel wird derzeit überarbeitet und ist möglicherweise nicht auf dem neuesten Stand. Bitte kommen Sie bald wieder, um das fertige Werk zu sehen! (25. März 2021)
Originalherausgeber Kirianne Vander Velden
Top Mitwirkende – Naaike Verhaeghe, Aarti Sareen, Kirianne Vander Velden, Kim Jackson und Simisola Ajeyalemi
Definition/Beschreibung
Das lumbale Facettensyndrom bezieht sich auf eine Funktionsstörung auf der Ebene der hinteren Facettengelenke der Wirbelsäule. Diese Gelenke bilden zusammen mit der Bandscheibe das Zwischenwirbelgelenk. Veränderungen auf der Ebene der hinteren Facettengelenke können sich auf die Bandscheibe auswirken und vice versa. Der Begriff „Dysfunktion“ bedeutet, dass diese drei Komponenten auf einer bestimmten Ebene (meist L4-L5 oder L5-S1) nicht normal funktionieren. Im Jahr 1976 wiesen Forscher darauf hin, dass die Facettengelenke eine mögliche Ursache für Rückenschmerzen beim Menschen sein könnten. Sie injizierten eine intraartikuläre Kochsalzlösung, die bei gesunden Personen starke lokale und ausstrahlende Schmerzen im Gesäß und im hinteren Oberschenkel verursachte. Spätere Studien untersuchten, wie diese Schmerzen durch intraartikuläre Injektionen gelindert werden können, obwohl die Behandlung heutzutage hauptsächlich konservativ erfolgt. (31) (32)
Das lumbale Facettensyndrom ist eine schmerzhafte Reizung des hinteren Teils der Lendenwirbelsäule. Schwellungen der umgebenden Strukturen können aufgrund einer Reizung der Nervenwurzeln Schmerzen verursachen. Auf der Höhe der hinteren Facettengelenke können durch ein Trauma kleine Kapselrisse entstehen. Dies kann zu einer Subluxation des Gelenks führen. Die Synovia, die das Gelenk umgibt, wird geschädigt und führt zu einer Synovitis. Zweitens kommt es zu einer hypertonen Kontraktion der umgebenden Muskeln. Dies ist ein Schutzmechanismus, der die Schmerzen verstärkt. Diese Veränderungen führen zu einer Fibrose und Osteophytenbildung. Die häufigste Ursache ist ein wiederholtes Mikrotrauma und als positive Folge davon eine chronische Degeneration. Im täglichen Leben kann dies bei wiederholter Streckung des Rückens auftreten. Also meist alle Bewegungen mit den Armen über dem Kopf. Diese wiederkehrenden Verletzungen können beim Sport auftreten, wenn es notwendig ist, wiederholt starke Überstreckungen der Lendenwirbelsäule auszuführen. Eine Reizung kann auch auftreten, wenn die Bandscheibe beschädigt ist und sich die Biomechanik des Gelenks verändert hat. In diesem Fall sind die Facettengelenke einer höheren Belastung ausgesetzt.
Klinisch relevante Anatomie
Die betroffene Anatomie bei dieser Pathologie sind die Facettengelenke. Die lumbalen Facettengelenke bilden die posterolateralen Gelenke. Dabei handelt es sich um die Verbindung zwischen dem Wirbelbogen eines Wirbels und dem Bogen des benachbarten Wirbels. Sie werden richtiger als Zygapophysengelenke bezeichnet. Es handelt sich um ein Synovialgelenk. Jedes Facettengelenk umfasst einen Gelenkspalt, der zwischen 1 und 1,5 ml Flüssigkeit aufnehmen kann, eine Synovialmembran, hyaline Knorpelflächen und eine Faserkapsel (1 mm). Dieses Gelenk ist eine potenzielle Schmerzquelle. Jede Ebene der Wirbelsäule verfügt über einen Dreigelenkkomplex, der für die Gelenkfunktionen zuständig ist. Im Rücken befinden sich zwei Facettengelenke und davor eine große Bandscheibe. Diese sorgt für die Stabilität. Bei den lumbalen Facettengelenken kommt es zu einer Entzündung der Gelenke. Wegen der hohen Druckkräfte sind Facettenschmerzen in diesem Bereich recht häufig.
Jedes Facettengelenk erhält eine doppelte Innervation durch mediale Äste, die von hinteren primären Rami ausgehen. Einer auf derselben Ebene, einer eine Ebene oberhalb des Z-Gelenks. Die medialen Äste der dorsalen Rami L1-L4 verlaufen über die Spitze der Querfortsätze eine Ebene unterhalb des genannten Spinalnervs. Nach diesem Punkt verläuft jeder Nerv nach unten und folgt der Verbindung der Querfortsätze mit den oberen Gelenkfortsätzen. Von diesem Punkt aus teilt sich der Nerv beim Überqueren der Wirbellamina in mehrere Äste auf. Der Nerv L5 unterscheidet sich von den anderen, da der Ramus dorsalis selbst entlang der Verbindung zwischen der Ala sacralis und dem oberen Gelenkfortsatz des Kreuzbeins verläuft. Auf dieser Ebene ist es wahrscheinlicher, dass der Ramus dorsalis blockiert, als der mediale Ast. (9)(48)(49)
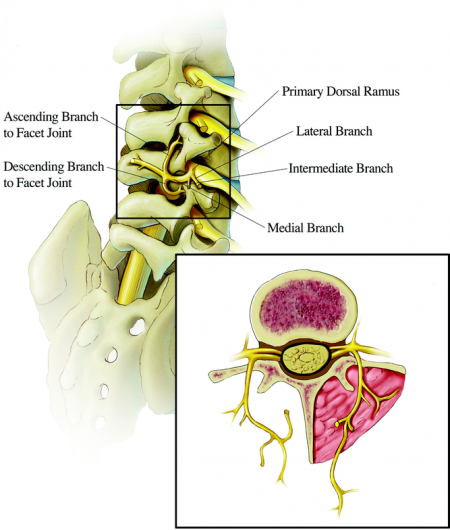
Epidemiologie /Etiologie
Low Back Pain (LBP) ist eine der Hauptursachen für Behinderungen und der häufigste Grund für Arztbesuche, da dieses Schmerzproblem die Aktivitäten des täglichen Lebens und die Arbeitsleistung beeinträchtigt. (43) Der Kreuzschmerz ist die häufigste Muskel-Skelett-Erkrankung der Industriegesellschaft und die häufigste Ursache für Behinderungen bei Personen unter 45 Jahren, kann aber Menschen jeden Alters betreffen. (44) In Anbetracht der Tatsache, dass 90 % der Erwachsenen irgendwann im Laufe ihres Lebens von Muskel- und Skeletterkrankungen betroffen sind, ist es nicht verwunderlich, dass sie die zweithäufigste Ursache für Arztbesuche bei Hausärzten und der häufigste Grund für Besuche bei Orthopäden und Neurochirurgen sind. Als Hauptursache für arbeitsbedingte Verletzungen ist LWS die kostspieligste aller medizinischen Diagnosen, wenn man die Ausfallzeiten, die langfristige Arbeitsunfähigkeit sowie die medizinischen und rechtlichen Kosten berücksichtigt.
Niedrige Rückenschmerzen haben in den Industrieländern eine Prävalenz von 60-70 %. (44) Das lumbosakrale Facettengelenk ist Berichten zufolge bei 15-45 % der Patienten mit chronischem Kreuzschmerz die häufigste Ursache für mechanische Kreuzschmerzen. (45) Allerdings wird das Facettengelenksyndrom bei Patienten mit chronischen Kreuzschmerzen häufig übersehen. Die Autoren glauben, dass dies aus folgenden Gründen geschieht: (a): das Fehlen eines klinischen Bildes beim Facettengelenksyndrom, (b): weder die konventionelle klinische Untersuchung noch die radiologische Untersuchung können das Facettengelenksyndrom diagnostizieren, (c): nur sehr wenige Ärzte führen eine manuelle Funktionsuntersuchung zur Diagnose des Facettengelenksyndroms durch, (d): die diagnostische anasthetische Blockade zur Bestätigung des Facettengelenksyndroms ist nicht allgemein zugänglich. (46) Ray vertrat die Auffassung, dass der durch die Wirbelgelenke vermittelte Schmerz die Ursache für die meisten Fälle von mechanischem LWS-Schmerz ist, während andere Autoren argumentierten, dass er in fast 80 % der Fälle eine Rolle spielen könnte. Daher kann die Diagnose und Behandlung dieser Entität dazu beitragen, LBP bei einer großen Anzahl von Patienten zu lindern.
Nachemson et al. zufolge ist die Arthrose der Facettengelenke für die Diagnose irrelevant und kann nicht als Erklärung dafür herangezogen werden, woher die Schmerzen des Patienten kommen. (47)
Charakteristika/Klinische Präsentation
- (45)
● Lokaler Druckschmerz auf Höhe des betroffenen Gelenks
● Lokaler Druckschmerz des M. Multifidi und M. Erector Spinae (bei Palpation sehr steif durch Hypertonie)
● Verminderte Streckung und lokal auf die betroffenen Gelenke beschränkter Schmerz
● Einseitige abnorme Lateroflexion
● Antalgie
● Kann beim Aufstehen mit gebeugtem Oberkörper auftreten
● Manchmal eine funktionelle Skoliose in Anteflexion
● Sensibilität/Schmerz lokal und ipsilateral
● Schmerz in Hyperextension
● Schmerz in Lateralflexion und y-Achsendrehung in Extension
● Schmerzen in Hüfte, Gesäß und Rücken beim Anheben eines gestreckten Beines
● Schmerzen nicht weiter als bis zum Knie
● Lokale Steifheit
● Kemp-Test positiv
● Springing Test positiv
● Schmerzen: Leicht – stark, unterschiedlich zwischen Patienten und innerhalb eines Patienten. Schmerzen variieren bei verschiedenen Positionen
● Schmerzen bei Palpation der Facettengelenke
● Bei der Rückkehr aus der Beugung in die aufrechte Position klettert der Patient mit den Händen die Beine hoch
Bewegungen/Aktivitäten, die den Schmerz verstärken, sind:
- Streckung
- Drehung
- Längeres Stehen
- Plötzliche Bewegungen
- Nach Ruhe
- Seitliche Beugung in Richtung der betroffenen Seite
- Rückkehr aus gebeugter Position
- Bewegungen im Allgemeinen
- Sitzen, Beugen, Kuppeln (in einem Fahrzeug), Husten und/oder Niesen und langes Gehen
Bewegungen/Aktivitäten, die Schmerzen verringern, sind u. a:
- Gehen
- Liegen mit gebeugten Knien
- Medikamente
- Gestütztes Beugen, Sitzen, Stehen mit Gewicht auf Händen und Ellbogen
- Ruhe
- Seitliche Beugung zur gesunden Seite
- Wechselnde Aktivität
Diagnostische Verfahren
Das lumbale Facettensyndrom kann klinisch nicht zuverlässig diagnostiziert werden (Jackson RP2 1992). Die am häufigsten verwendeten Verfahren zur Diagnose dieses Syndroms sind eine Röntgenaufnahme, eine Computertomographie (CT) der Wirbelsäule oder eine Magnetresonanztomographie (MRT). Eine einfache Röntgenaufnahme liefert keine Informationen für die Diagnose des Facettengelenksyndroms. Sie kann jedoch bei der Beurteilung des Grades der Degeneration helfen. Nur wenn die Degeneration auf dem Röntgenbild sichtbar ist, ist sie bereits fortgeschritten. (52)
Es ist sehr wichtig, nach den folgenden Symptomen zu fragen, da diese Symptome diese Diagnose einschließen oder ausschließen können. Wenn die meisten der folgenden Symptome positiv sind, kann man zur nächsten Untersuchung übergehen.
● Die Episoden sind typischerweise intermittierend und treten ein paar Mal pro Monat oder Jahr auf.
● Es gibt eine anhaltende Druckempfindlichkeit über den entzündeten Facettengelenken und einen gewissen Grad an Verlust der Flexibilität der Wirbelsäulenmuskulatur
● Es gibt mehr Beschwerden beim Zurücklehnen als beim Vorwärtslehnen.
● Schmerzen im unteren Rückenbereich strahlen von den Facettengelenken hinunter in das Gesäß und die Rückseite des Oberschenkels. (damit können wir zur Differentialdiagnose mit Diskushernie).
● Der Schmerz kann auch in die Schultern oder den oberen Rücken ausstrahlen. (auch Differentialdiagnose mit Diskushernie). (51)(53)
Die auf Anamnese und klinischer Untersuchung basierende Arbeitsdiagnose des Facettenschmerzes kann durch die Durchführung eines diagnostischen Blocks bestätigt werden. Diese gilt als positiv, wenn der Patient eine 50%ige Schmerzlinderung erfährt. Dabei wird ein Medikament in oder in die Nähe der Nerven injiziert, die das Facettengelenk versorgen. Wenn die Schmerzen durch die Injektion nicht gelindert werden, ist es unwahrscheinlich, dass das Facettengelenk die Ursache für die Schmerzen ist. Wenn diese Injektionen helfen und die Schmerzen lindern, können wir vermuten, dass der Schmerz vom Facettengelenk ausgeht.Obwohl kein einzelnes Zeichen oder Symptom diagnostisch ist, haben Jackson et al. gezeigt, dass die Kombination der folgenden 7 Faktoren signifikant mit der Schmerzlinderung nach einer intraartikulären Facettengelenkinjektion korreliert:
● Älteres Alter
● LBP in der Vorgeschichte
● Normaler Gang
● Maximaler Schmerz bei Streckung aus einer vollständig gebeugten Position
● Fehlen von Beinschmerzen
● Fehlen von Das Fehlen von Muskelspasmen
● Das Fehlen einer Exazerbation mit einem Valsalva-Manöver (51)(53)
Differenzialdiagnose
● Lumbosakrale Bandscheibenverletzungen und Degeneration
● Lumbosakraler diskogener Schmerz
● Lumbosakrale Radikulopathie
● Lumbosakrale Wirbelsäule Akute knöcherne Verletzungen
● Lumbosakrale Wirbelsäulenverstauchungen/Zerrungen
● Lumbosakrale (degenerative) Spondylolisthesis
● Spondylitis ankylosans
● Piriformis-Syndrom
● Iliosakralgelenksverletzung/Pathologie
● Entzündliche Arthriden (rheumatoide Arthritis, Psoriasis-Arthritis, reaktive Arthritis)
● Spondylarthropathien (z.B.. Osteoarthrose, Synovitis)
● Lumbosakrale Bandverletzungen
● Myofasziale Schmerzen
Im Rahmen der Facettenpathologie, entzündliche Arthritiden, wie rheumatoide Arthritis, Ankylosierende Spondylitis (axiale Spondyloarthritis), Gicht, Psoriasis-Arthritis, reaktive Arthritis und andere Spondylarthropathien sowie Osteoarthrose und Synovitis in Betracht gezogen werden. (50)
Ergebnismaße
VAS-Score
NRS-Schmerz-Score ( numerische Bewertungsskala): (33F),
Roland Disability Questionnaire (54)
Oswestry Disability Questionnaire (54)
Untersuchung
- Inspektion
Die Inspektion umfasst eine Bewertung der paraspinalen Muskelfülle oder Asymmetrie, der Zunahme oder Abnahme der Lendenlordose, der Muskelatrophie oder der Haltungsasymmetrie.
Patienten mit chronischem Facettensyndrom können eine Abflachung der Lendenlordose und eine Rotation oder seitliche Beugung am Iliosakralgelenk oder im thorakolumbalen Bereich aufweisen. (A)
- Palpation
Der Untersucher sollte entlang der paravertebralen Regionen und direkt über den Querfortsätzen palpieren, da die Facettengelenke nicht wirklich palpierbar sind. Auf diese Weise wird versucht, die Schmerzempfindlichkeit zu lokalisieren und zu reproduzieren, die in der Regel bei Schmerzen in den Facettengelenken auftritt. In einigen Fällen kann der Facettengelenksschmerz in die Gesäß- oder hintere Oberschenkelregion ausstrahlen. (A)
- Bewegungsumfang
Der Bewegungsumfang sollte durch Beugung, Streckung, seitliche Beugung und Rotation beurteilt werden. Bei Facettengelenks-vermitteltem LWS-Schmerz nehmen die Schmerzen oft im Stehen, bei Extension, Flexion und (Axial-)Rotation der Lendenwirbelsäule zu und können entweder fokal oder ausstrahlend sein. Auch das Sitzen und das Aufstehen vom Sitzen können die Schmerzen auslösen. Eine Rückenlage kann die Schmerzen verbessern. Meistens verschlimmern Husten, Aufrichten aus der Beugung, Streckung in Kombination mit Extension und Hyperextension den Schmerz nicht. (A)
- Flexibilität
Die Flexibilität der Beckenmuskulatur kann sich direkt auf die Mechanik der lumbosakralen Wirbelsäule auswirken. Bei einer Pathologie der Facettengelenke kann der Arzt eine abnormale Beckenkippung und Rotation der Hüfte feststellen, die auf angespannte Hamstrings, Hüftrotatoren und den Quadratus zurückzuführen ist. Diese Befunde sind jedoch unspezifisch und können auch bei Patienten mit anderen Ursachen für Lumbalgie auftreten. - Sensorische Untersuchung
Die sensorischen Befunde (d. h. leichte Berührungen und Nadelstiche in einer dermatomalen Verteilung) sind bei Personen mit einer Pathologie der Facettengelenke normalerweise normal. Eine sensorische Abnormalität kann auf eine andere Pathologie hinweisen. (A)
- Muskeldehnungsreflexe
Patienten mit Facettengelenk-vermitteltem LBP haben normale Muskeldehnungsreflexe. Radikuläre Befunde sind in der Regel nicht vorhanden, es sei denn, der Patient hat ein Impingement der Nervenwurzeln durch knöchernen Überwuchs oder eine Synovialzyste. Bei einer Asymmetrie von Seite zu Seite sollte man an ein mögliches Nervenwurzel-Impingement denken. (A)
- Muskelkraft
Manuelle Muskeltests sind wichtig, um festzustellen, ob eine Schwäche vorliegt und ob die Verteilung der Schwäche einer einzelnen Wurzel, mehreren Wurzeln oder einem peripheren Nerv oder Plexus entspricht. Auch die Untersuchung der funktionellen Kernkraft ist wichtig, um andere Anomalien zu erkennen. Die Ergebnisse von Muskelkrafttests sind bei Personen mit einer Pathologie der Facettengelenke normal; eine subtile Schwäche der Muskeln des Beckengürtels kann jedoch zu Anomalien der Beckenneigung beitragen. Diese subtile Schwäche kann sich durch eine Asymmetrie der Rumpf-, Becken- und Unterextremitätenstreckung bemerkbar machen. (A)
- Gerades Bein – Hebetest
Bei der neurologischen Untersuchung mit dem geraden Bein-Hebetest verspürt der Patient weder Schmerzen noch andere sensorische Anomalien. Wenn jedoch eine Hypertrophie der Facettengelenke oder eine Synovialzyste in das Foramen intervertebrale eindringt und ein Impingement der Nervenwurzeln verursacht, kann dieses Manöver eine positive Reaktion hervorrufen. (A)
Zu den speziellen Tests für Schmerzen im unteren Rückenbereich aufgrund von Facettengelenken gehören der Kemp-Test und der Springing-Test, die positiv sein können.
Medizinische Behandlung
● RFA (Radiofrequenzablation) oder RFN (Radiofrequenzneurotomie) der medialen Nervenäste
● RFN (Radiofrequenzneurotomie) gefolgt von mikroskopischer Diskektomie, wiederum gefolgt von RFN
● CRF (kontinuierliche Radiofrequenzthermoagulation): Verwendet eine heiße Sonde
● Computertomographie-geführte Kryorhizotomie: Verwendet eine kalte Sonde
● Facettengelenksinjektionen Lumbale_Facettengelenksinjektionen
● Lumbale Facettengelenksnervenblockaden
Die pharmakologische Therapie, die Ärzte bei akuten Rückenschmerzen, die durch ein Facettengelenksyndrom verursacht werden, anwenden, basiert auf der Verabreichung von Muskelrelaxantien.
Zu den Standard-Behandlungsmodalitäten für Schmerzen bei Facettengelenksyndromen gehören intraartikuläre Steroidinjektionen und die Radiofrequenzdenervierung der medialen Äste, die die Gelenke innervieren. In wissenschaftlichen Artikeln wird diese Standardbehandlung jedoch sehr kontrovers diskutiert.
Cohen S. P. et al. (2007) untersuchten mehrere Veröffentlichungen über die Wirksamkeit von intraartikulären Steroidinjektionen und Radiofrequenzdenervierung der medialen Äste. In unkontrollierten Studien an Personen, bei denen noch nie ein Facettengelenksyndrom diagnostiziert wurde, schwankt die langfristige Linderung von Rückenschmerzen nach intraartikulären Steroidinjektionen zwischen 18 % und 63 %. In kontrollierten Studien sind die Ergebnisse umstritten. In der größten Studie berichteten die Forscher über keinen signifikanten Unterschied im Ergebnis zwischen den Patienten, die großvolumige (8 ml) LA und Steroide in die Facettengelenke oder um die Facettengelenke herum oder intraartikuläre Kochsalzinjektionen erhielten. Cohen S. P. et al. (2007) bestätigten ebenfalls, dass die Radiofrequenzdenervierung der medialen Äste, die die Gelenke innervieren, eine wirksame Behandlung des Facettengelenksyndroms darstellt. Leider gibt es nicht genügend Studien, die demselben Protokoll folgen, um eine Schlussfolgerung darüber zu ziehen.
Es gibt auch eine Kontroverse über die Langzeitwirkung der Radiofrequenzdenervierung. Weitere Untersuchungen sollten bestätigen, ob die Radiofrequenz eine wirksame Behandlung bei Menschen mit Facettengelenksyndrom bedeutet.(53)
Physikalische Therapiebehandlung
Wenn die akuten Signale verschwunden sind, wird die zugrunde liegende Ursache durch Physiotherapie behandelt. Das erste, was zu tun ist, konzentriert sich auf Aufklärung, relative Ruhe, Schmerzlinderung, Beibehaltung einer Position, die Komfort bietet, Bewegung und einige Modalitäten. (A)
Aufklärung bedeutet: den Patienten zu informieren. Er muss die Probleme, die er hat, verstehen. Sie dürfen ihn nicht ängstlich machen, daher ist ein diplomatischer Ansatz notwendig, um zu verhindern, dass er katastrophale Folgen hat. Wenn er zu ängstlich ist, wenn er sich bewegen muss, können Sie Ihre Übungen nicht durchführen. Die Kinesiophobie muss also gebannt werden. (A)
Schmerzlinderung : Die physikalische Therapie umfasst Anweisungen zur richtigen Haltung und Körpermechanik bei Aktivitäten des täglichen Lebens, die die verletzten Gelenke schützen, die Symptome lindern und weitere Verletzungen verhindern.
Beibehaltung einer Position, die Komfort bietet : Positionen, die Schmerzen verursachen (z. B. Streckung, Schrägstellung) sollten vermieden werden. (G) Wenn Ihr Patient eine antalgische Haltung einnimmt, muss dies behandelt werden, indem er Anweisungen erhält, wie er seinen Rücken in der richtigen Position/gerade halten muss. Er muss alle physiologischen Krümmungen in seinem Rücken beibehalten (zervikale Lordose, thorakale Kyphose, lumbale Lordose). Diese Anweisungen sind nicht nur für passive Tätigkeiten, wie Sitzen und Stehen, sondern auch für aktive Bewegungen wichtig. Wenn er also eine bestimmte Bewegung ausführt, kann er eine bestimmte Haltung einnehmen, die seine Symptome nicht provoziert. (A)
Bettruhe: Bettruhe über 2 Tage hinaus wird nicht empfohlen, eher eine Änderung der Aktivität als Bettruhe. (A)
Nun können Sie mit den Übungen beginnen.
- Spezifische Übungen mit geringer Belastung :(J) : Das Baucheinzieh-Manöver (ADIM) wurde eingeführt, um den Transversus abdominis (TrA) willentlich zu aktivieren und so Beeinträchtigungen der motorischen Kontrolle zu korrigieren. (36)Der Zweck des ADIM besteht darin, die Verdickung des TrA und das seitliche Gleiten willentlich zu aktivieren, während der Obliquus internus (OI) und der Externus (OE) relativ unverändert bleiben sollen. Es gibt einige Hinweise darauf, dass ADIM-Übungen Defizite und Schmerzen zu Beginn reduzieren können (36).
- Spezifische Übungen mit hoher Belastung: Mit dem Redcord-Trainer wurden Sling-Übungen für den Lumbal-Becken-Bereich durchgeführt. Mit dem Schwerpunkt auf der Kontrolle der Lendenwirbelsäule in einer neutralen Position führten die Probanden schmerzfreie Übungen in geschlossener kinetischer Kette und unter zunehmender Belastung durch: Das allgemeine Ziel war die Verbesserung der Muskelkraft und der neuromuskulären Kontrolle. Elastische Seile, die an dem das Becken stützenden Band befestigt waren, wurden verwendet, um die Belastung zu verringern und den Probanden dabei zu helfen, jederzeit eine neutrale Position der Wirbelsäule beizubehalten, damit die Übungen schmerzfrei durchgeführt werden konnten. Die Progression der Übungen wurde erreicht, indem die Elastizität der Seile schrittweise verringert oder der Abstand (Drehmoment) zum distalen Band erhöht wurde. Das Gesamtziel bestand darin, die Muskelkraft und die neuromuskuläre Kontrolle zu verbessern. Die elastischen Seile, die an dem das Becken stützenden Band befestigt waren, wurden verwendet, um die Belastung zu verringern und den Probanden zu helfen, jederzeit eine neutrale Haltung der Wirbelsäule beizubehalten, und damit die Übungen schmerzfrei durchgeführt werden konnten. Die Progression der Übungen wurde durch eine schrittweise Verringerung der Elastizität der Seile oder eine Erhöhung des Abstands (Drehmoment) zum distalen Band erreicht. (36)

- Übungen zur Stärkung der Rumpf-, Bein- und Rückenmuskeln. Zu den Übungen gehörten Sit-ups, Liegestütze, Rückendrehung, Beinpresse und Klimmzüge. Die Anzahl der Wiederholungen/Sätze und die Progression der Übungen wurden individuell angepasst. (36)
- Die Therapie der lumbalen Instabilität muss nicht nur die Lendenregion, sondern auch die umliegenden anatomischen Strukturen wie die Muskeln des Bauches und der unteren Extremitäten ansprechen Übungen_für_Lumbale_Instabilität
Als Therapeut kann man passive Modalitäten anwenden. Sie können den unteren Rücken Ihres Patienten mobilisieren. In einer späteren Phase der Therapie können Sie den unteren Rücken manipulieren.
Zur Stärkung der Rumpf- und Beckenmuskulatur ist es auch notwendig, die Rumpfstabilität zu erhöhen (z.B. durch Übungen für Becken, Rücken und Po) (A)
Modalitäten :
- Gestufte Übungen: Eine Intervention mit abgestuften Übungen, die den Schwerpunkt auf stabilisierende Übungen für berufstätige Patienten mit unspezifischen rezidivierenden LBP legt, scheint die Behinderung und Gesundheitsparameter wie Selbstwirksamkeit und körperliche Gesundheit stärker zu verbessern als die Anweisung, täglich spazieren zu gehen. Allerdings ergaben sich keine derartigen positiven Ergebnisse in Bezug auf die längerfristigen Schmerzen oder die Angstvermeidungsüberzeugungen. Obwohl die abgestuften Stabilisierungsübungen bei LWS-Schmerzen von Vorteil zu sein scheinen, gibt es noch keine eindeutigen Beweise dafür, wie sie sich auf die Behinderung und die Schmerzwerte auswirken.(42)
- Oberflächliche Wärme und Kälte: Wärme und Kälte werden von Ärzten häufig bei LWS-Schmerzen empfohlen. Die Beweise für diese gängige Praxis sind nicht überzeugend. Es gibt mäßige Belege dafür, dass eine kontinuierliche Wärmetherapie bei einer gemischten Population mit akuten und subakuten Kreuzschmerzen (bis zu 3 Monate) kurzfristig Schmerzen und Behinderungen reduziert und dass die Ergänzung der Wärmewickeltherapie durch Bewegung die Schmerzen weiter reduziert und die Funktion verbessert. Die Anwendung von Kältebehandlungen bei Kreuzschmerzen ist noch begrenzter. Es können keine Schlussfolgerungen über den Einsatz von Kälte bei Kreuzschmerzen gezogen werden. Es gibt widersprüchliche Belege für die Unterschiede zwischen Wärme und Kälte bei Kreuzschmerzen. (A) (40)
- Therapeutische Massage: Massagen sind wirksam zur kurzfristigen Verbesserung der subakuten und chronischen LWS-Symptome und zur Verringerung der Behinderung unmittelbar nach der Behandlung und zur kurzfristigen Linderung, wenn die Massagetherapie mit therapeutischer Bewegung und Schulung kombiniert wird (O)
- Balneotherapie: positive Auswirkungen auf die Schmerzreduzierung und die Funktionsverbesserung, auf die Lebensqualität der Patienten sowie auf ihren Bedarf an Analgetika und NSAR. Die Kombination von Balneotherapie und Bewegungstherapie hatte Vorteile gegenüber der Therapie mit physikalischen Methoden plus Bewegung bei der Verbesserung der Lebensqualität und der Beweglichkeit von Patienten mit chronischen Kreuzschmerzen. (37) (38) (39)
- Stoßwellen (35) : Die Stoßwellentherapie zeigte bessere Langzeitergebnisse im Vergleich zur Gruppe der Facettengelenksinjektionen und eine geringfügig schlechtere Wirksamkeit im Vergleich zur Radiofrequenzmodulations-Neurotomie. In der Stoßwellentherapie-Gruppe wurden keine unerwünschten Wirkungen und Komplikationen beobachtet. Darüber hinaus wurde in den Gruppen der Stoßwellentherapie und der Radiofrequenzmodulations-Zweigneurotomie eine signifikante langfristige Verbesserung der Einschränkung der täglichen Aktivitäten beobachtet Die Stoßwellentherapie scheint eine sichere und perspektivische Option bei der Behandlung von Facettengelenksschmerzen mit vernachlässigbaren Nebenwirkungen zu sein.(35)
- Wirbelsäulenmanipulation(A)
- Wirbelsäulenmobilisation(A) Aktuelle Leitlinien empfehlen, dass Patienten mit unspezifischen LWS eine 12-wöchige manuelle Therapie einschließlich Wirbelsäulenmanipulation erhalten sollten (C) Wirbelsäulenmanipulationstherapie führt kurzfristig zu einer etwas besseren Funktion und Wahrnehmung der Wirkung als allgemeine Übungen, aber keine besseren mittel- oder langfristigen Effekte bei Patienten mit chronischen unspezifischen Rückenschmerzen (55)
Andere Behandlung
Für die Behandlung allgemeiner Kreuzschmerzen ist die Radiofrequenzbehandlung umstritten, für das lumbale Facettensyndrom scheint sie bessere Ergebnisse zu erzielen. Eine Studie, die die Ergebnisse der Radiofrequenzablation bei lumbalem Facettensyndrom in Bezug auf Funktion, Schmerzen und Medikamenteneinnahme untersuchte, zeigte einen dauerhaften Behandlungseffekt der Radiofrequenzablation bei lumbalem Facettensyndrom bei langfristiger Nachbeobachtung, gemessen an der Verbesserung von Funktion, Schmerzen und Analgetikaeinnahme. (33) ( 34)
Schlüsselforschung
Lumbales Facettensyndrom,Lumbales Facettensyndrom und Therapie,Behandlung und Management des lumbosakralen Facettensyndroms,Interventionelle Therapien für chronische Kreuzschmerzen,
Wärme oder Kälte und Kreuzschmerzen, Low back pain, lumbar facet syndrome and balneotherapy , „Zygapophyseal Joint/abnormalities“, „Zygapophyseal Joint/pathology“, „Zygapophyseal Joint/physiopathology“, Facet Joint Syndrome)
Clinical Bottom Line
Lumbar facet syndrome means: Eine Funktionsstörung auf der Höhe der hinteren Facettengelenke der Wirbelsäule. Diese Gelenke bilden zusammen mit der Bandscheibe das Zwischenwirbelgelenk. Veränderungen auf der Ebene der hinteren Facettengelenke können sich auf die Bandscheibe auswirken und vice versa. Der Begriff „Dysfunktion“ bedeutet, dass auf einer bestimmten Ebene (meist L4-L5 oder L5-S1) diese 3 Komponenten nicht normal funktionieren.
Charakteristika sind:
● Lokaler Druckschmerz des M. Multifidi und M. Erector Spinae
● Lokaler Druckschmerz auf Höhe des betroffenen Gelenks
● Verminderte Streckung und lokal auf die betroffenen Gelenke beschränkter Schmerz
● Einseitige abnorme Lateroflexion/Rumpfbeugung
● Antalgie
● Empfindlichkeit/Schmerz lokal und ipsilateral
● Schmerz bei Hyperextension/Lateralflexion und y-Achsendrehung in Extension
● Schmerz im Hüft, Gesäß und Rücken beim Anheben eines gestreckten Beins
● Referenzschmerz nicht weiter als bis zum Knie
● Lokale Steifigkeit
● Kemp-Test/Federtest positiv
● Schmerz bei Palpation der Facettengelenke
● Beim Zurückkehren aus der Beugung in die aufrechte Position klettert der Patient mit Hilfe der Hände die Beine hoch
Diagnostisches Verfahren: Am häufigsten werden Röntgen und MRT eingesetzt. Wirklich wichtige Hintergrundinformationen sind: Älteres Alter, Vorgeschichte von LBP, normaler Gang, maximaler Schmerz bei Streckung aus einer vollständig gebeugten Position, das Fehlen von Beinschmerzen, das Fehlen von Muskelspasmen, das Fehlen einer Exazerbation mit einem Valsalva-Manöver
Untersuchung beinhaltet: Inspektion, Palpation, Bewegungsumfang, Flexibilität, Muskeldehnungsreflexe, Muskelkraft, Heben des geraden Beins, Federn und Kemp-Test.Medizinisches Management…
Wenn die akuten Signale verschwunden sind, wird die zugrundeliegende Ursache durch Physiotherapie behandelt:
Das erste, was Sie tun müssen, konzentriert sich auf Bildung, relative Ruhe, Schmerzlinderung, Beibehaltung einer Position, die Komfort bietet, Bewegung und einige Modalitäten.
- Ribeiro, Luiza Helena MD; Furtado, Rita Nely Vilar MD; Konai, Monique Sayuri MD; Andreo, Ana Beatriz MD; Rosenfeld, Andre MD; Natour, Jamil MD, Effect of Facet Joint Injection Versus Systemic Steroids in Low Back Pain: A Randomized Controlled Trial, Volume 38(23), 01 November 2013, p 1995-2002
- G Lilius, EM Laasonen, P Myllynen, A Harilainen, G Gronlund, Lumbar facet joint syndrome. A randomised clinical trial, J Bone Joint Surg Br August 1989 vol. 71-B no. 4 681-684.
- Cohen S.P., Raja S.N.. Pathogenese, Diagnose und Behandlung von lumbalen Facettengelenkschmerzen. Anesthesiology. 2007;106;591-614.
- Pedersen HE, Blunck CF, Gardner E: The anatomy of lumbosacral posterior rami and meningeal branches of spinal nerves (sinuvertebral nerves). J Bone Joint Surg (Am) 1956; 38:377-91
- Bogduk N: Clinical Anatomy of the Lumbar Spine and Sacrum, 3rd edition. Edinburgh, Churchill Livingstone, 1997, S. 33-42.
- George E. Ehrlich, Low Back Pain, Bulletin of the World Health Organization 2003, 81 (9), S. 671-676, Link: http://www.who.int/bulletin/volumes/81/9/Ehrlich.pdf
- Béatrice Duthey, Ph.D, Background Paper 6.24 Low back pain, Priority Medicines for Europe and the World „A Public Health Approach to Innovation“, 15 March 2013, pp 3-4, p10.
- Prof. Dr. Meeusen R. , Rug- en Nekletsels deel 1: Epidemiologie, anatomie, onderzoek en letsels. Cluwer, Diegem, p 122- 124, 2001
- Hestbaek L. et Al., The clinical aspects of the acute facet syndrome: results from a structured discussion among European chiropractors. Chiropractic & Osteopathy, 17:2 doi:10.1186/1746-1340-17-2, 2009
- van Kleef M. et Al., Pain Originating from the Lumbar Facet Joints. Evidence based medicine, World Institute of Pain, Pain Practice, Volume 10, Issue 5,p 459-469, 2010
Hestbaek L. et Al., The clinical aspects of the acute facet syndrome: results from a structured discussion among European chiropractors. Chiropractic & Osteop
5. athy, 17:2 doi:10.1186/1746-1340-17-2, 2009
6. van Kleef M. et Al., Schmerzen, die von den lumbalen Facettengelenken ausgehen. Evidence based medicine, World Institute of Pain, Pain Practice, Volume 10, Issue 5,p 459-469, 2010
7. 6.0 6.1 Hestbaek L. et Al., The clinical aspects of the acute facet syndrome: results from a structured discussion among European chiropractors. Chiropractic & Osteopathy, 17:2 doi:10.1186/1746-1340-17-2, 2009
8. Mens J.M.. Der Einsatz von Medikamenten bei Schmerzen im unteren Rückenbereich. Best Pract Res Clin Rheumatol. 2005; 19;609-21.
9. Cohen S.P., Raja S.N.. Pathogenese, Diagnose und Behandlung von lumbalen Facettengelenkschmerzen. Anesthesiology. 2007;106;591-614. (Evidenzstufe 2C)
10. Lilius G., Laasonen E. M., Myllynen P., Harilainen A., Gronlund G.. Lumbar facet joint syndrome. Eine randomisierte klinische Studie. Journal of Bone and Joint Surgery. 1989;4;681-684.
11. McCormickZ. et al,Long term funtion, pain and medication use outcomes of radiofrequency ablation for lumbar facet syndrome,J Anesth PMC, 2015 (http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4440581/)
12. Myung Hoon K., et al, Effectiveness of Repeated Radiofrequency Neurotomy for Facet joint Syndrome after Microscopic Discectomy, Korean Journal of spine, 2014 (http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4303287/)
13. Schofferman J. et al, Effectiveness of Repeated Radiofrequency Neurotomy for Lumbar Facet Pain, Spine,2004 (http://ovidsp.tx.ovid.com/sp-3.17.0a/ovidweb.cgi?WebLinkFrameset=1&S=ALLMFPBNDADDBNCPNCJKFDIBIDELAA00&returnUrl=ovidweb.cgi%3f%26Full%2bText%3dL%257cS.sh.22.23%257c0%257c00007632-200411010-00022%26S%3dALLMFPBNDADDBNCPNCJKFDIBIDELAA00&directlink=http%3a%2f%2fgraphics.tx.ovid.com%2fovftpdfs%2fFPDDNCIBFDCPDA00%2ffs047%2fovft%2flive%2fgv024%2f00007632%2f00007632-200411010-00022.pdf&filename=Effectiveness+of+Repeated+Radiofrequency+Neurotomy+for+Lumbar+Facet+Pain.&pdf_key=FPDDNCIBFDCPDA00&pdf_index=/fs047/ovft/live/gv024/00007632/00007632-200411010-00022)
Beresford Z.M. et al., Lumbar facet syndrome, Sports medicine, 2010 (3)
Kroll H., A randomized, double-blind, prospective study comparing the efficacy of continuous versus pulsed radiofrequency in the treatment of lumbar facet syndrome, Journal of clinical Anesthesia, 2008 (2A) http://www.sciencedirect.com.ezproxy.vub.ac.be:2048/science/article/pii/S0952818008002833
Van Wijk R.M.A.W. Radiofrequency Denervation of Lumbar Facet Joints in the Treatment of Chronic Low Back Pain , Journal of pain 2005. (1A) http://www.rmaoem.org/Pdf%20docs/Radiofreq%20denervation%20lumbar%20facet%20rct.pdf
Staender M. et al., Computerized tomography-guided kryorhizotomy in 76 patients with lumbar facet joint syndrome, Journal of neurosurgery: Spine, 2005 http://thejns.org/doi/abs/10.3171/spi.2005.3.6.0444?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed (3)
Son H.J. The Efficacy of Repeated Radiofrequency Medial Branch Neurotomy for Lumbar Facet Syndrome, Journal of Korean neurosurgical society, 2010(3) http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2966726/
Boswell M. et al., A Systematic Review of Therapeutic Facet Joint Interventions in Chronic Spinal Pain, Pain Physician,2007 (3) http://www.painphysicianjournal.com/current/pdf?article=Nzgw&journal=31
Ribeiro et al,Effect of Facet Joint Injection Versus Systemic Steroids in Low Back Pain: A Randomized Controlled Trial, Spine, 2013 (1A)
Shulte T.L. Injection therapy of lumbar facet syndrome: a prospective study, Acta Neurochirurgica, 2006
Van Kleef M. et al., Pain Originating from the Lumbar Facet Joints, 0 World Institute of Pain, 2010 (2A)
Cabraja M., et al, The short- and mid-term effect of dynamic interspinous distraction in the treatment of recurrent lumbar facet joint pain, European spine journal, 2009 (2)
Kroll H. et al., A randomized, double-blind, prospective study comparing the efficacy of continuous versus pulsed radiofrequency in the treatment of lumbar facet syndrome, Journal of clinical anesthesia,2008
Beresford Z. et al, Lumbar Facet Syndromes, Current sports medicine reports, 2010
Manchikanti L. et al., Lumbar Facet Joint Nerve Blocks in Managing Chronic Facet Joint Pain: One-Year Follow-up of a Randomized, Double-Blind Controlled Trial, Pain physician journal, 2008 (1A)
Leggett L. et al., Radiofrequency ablation for chronic low back pain: A systematic review of randomized controlled trials, Pain, Research and Management, 2014 (2A)
Boden S. et al., Orientation of the Lumbar Facet Joints: Association with Degenerative Disc Disease, The journal of bone and joint surgery, 1996 (3B)
Revel M. et al., Capacity of the clinical picture to characterize low back pain relieved by facet joint anesthesia: Vorgeschlagene Kriterien zur Identifizierung von Patienten mit schmerzhaften Facettengelenken. Spine 1998; 23 (2C)
Young S. et al., Correlation of clinical examination characteristics with three sources of chronic low back pain, The Spine Journal, 2003 (2C)
(31): Ribeiro, Luiza Helena MD; Furtado, Rita Nely Vilar MD; Konai, Monique Sayuri MD; Andreo, Ana Beatriz MD; Rosenfeld, Andre MD; Natour, Jamil MD, Effect of Facet Joint Injection Versus Systemic Steroids in Low Back Pain: A Randomized Controlled Trial, Volume 38(23), 01 November 2013, p 1995-2002, Level of Evidence: 1B
(32): G Lilius; EM Laasonen; P Myllynen; A Harilainen; G Gronlund, Lumbar facet joint syndrome. A randomised clinical trial, J Bone Joint Surg Br August 1989vol. 71-B no. 4 681-684, Evidenzgrad: 1B
(33) McCormick (ZL, Marshall B, Walker J, McCarthy R, Walega DR. Long-Term Function, Pain and Medication Use Outcomes of Radiofrequency Ablation for LumbarFacetSyndrome. Int J Anesth 2015; 2 (2). PII: 028. (LOE : 2A)
(34). Elias Veizi, MD, PhD; Salim Hayek, MD, PhD, Interventional Therapies for Chronic Low Back Pain, International Neuromodulation Society Neuromodulation 2014; 17: 31-45 (LOE 2A)
(35). Tomas Nedelka 1,2,3, Jiri Nedelka 2, Jakub Schlenker 3, Christopher Hankins 4, Radim Mazanec , Mechano-transduction effect of shockwaves in the treatment of lumbar facet joint pain: Comparative effectiveness evaluation of shockwave therapy, steroid injections and radiofrequency medial branch neurotomy, Neuroendocrinol Lett 2014; 35(5):393-397 (LOE : 2A)
(36) Ottar Vasseljen*, Anne Margrethe Fladmark, Abdominal muscle contraction thickness and function after specific and general exercises: A randomized controlled trial in chronic low back pain patients, Manual Therapy 15 (2010) 482-489 (LOE : 1B)
(37) Nur Kesiktas – Sinem Karakas – Kerem Gun – Nuran Gun – Sadiye Murat – Murat Uludag, Balneotherapy for chronic low back pain: a randomized, controlled study, Rheumatol Int (2012) 32:3193-3199 evidence RCT (LOE : 1B)
(38) Ildiko‘ Katalin Tefner – Andra’s Ne’meth – Andrea La’szlo’fi – Tı’mea Kis – Gyula Gyetvai – Tama’s Bender, The effect of spa therapy in chronic low back pain: a randomized controlled, single-blind, follow-up study, Rheumatol Int (2012) 32:3163-3169 (LOE : 1B)
(39) Tefner IK, Németh A, Lászlófi A, Kis T, Gyetvai G, Bender T (2012) The effect of spa therapy in chronic low back pain: a randomized controlled, single-blind, follow-up study. Rheumatol Int 32:3163-3169 (LOE : 1B)
(40) Simon D. French, MPH, BAppSc(Chiro), Melainie Cameron, PhD, BAppSc(Osteo), MHSc(Research), Bruce F. Walker, DC, MPH, DrPH, John W. Reggars, DC, MChiroSc, und Adrian J. Esterman, PhD, AStat, DLSHTM, A Cochrane Review of Superficial Heat or Cold for Low Back Pain, SPINE Volume 31, Number 9, pp 998-1006 (LOE : 1A)
(41). Lucie Brosseau, PhD et al ,Ottawa Panel evidence-based clinical practice guidelines on therapeutic massage for low back pain , Journal of Bodywork & Movement Therapies (2012) 16, 424e455 (LOE :2C)
(42) Eva Rasmussen-Barr, RPT, MSc,*† Bjorn A¨ ng, RPT, PhD,* Inga Arvidsson, RPT, PhD,* und Lena Nilsson-Wikmar, RPT, PhD* , Graded Exercise for Recurrent Low-Back Pain A Randomized, Controlled Trial With 6-, 12-, and 36-Month Follow-ups, SPINE Volume 34, Number 3, pp 221-228 (LOE :1B)
(43): George E. Ehrlich, Low Back Pain, Bulletin of the World Health Organization 2003, 81 (9), pp 671-676, link: http://www.who.int/bulletin/volumes/81/9/Ehrlich.pdf Level of evidence: 1A
(44): Béatrice Duthey, Ph.D, Background Paper 6.24 Low back pain, Priority Medicines for Europe and the World „A Public Health Approach to Innovation“, 15 March 2013, pp 3-4, p10. Evidenzgrad 1A
(45): TM. Markwalder, M. Mérat, Das lumbale und lumbosakrale Facettensyndrom. Diagnostische Maßnahmen, operative Behandlung und Ergebnisse bei 119 Patienten, Acta Neurochirurgica, März 1994, Band 128, Heft 1, S. 40-46. Evidenzgrad 2B
(46): Grgić V, Lumbosakrales Facettensyndrom: funktionelle und organische Störungen der lumbosakralen Facettengelenke, Lijec Vjesn. 2011 Sep-Oct;133(9-10):330-6.) Level of evidence: 1A
(47): GEORGE E. EHRLICH, Back Pain, The Journal of Rheumatology, 2003;30 Suppl 67:26-31. Level of evidence: 1A
(48) Pedersen HE, Blunck CF, Gardner E: The anatomy of lumbosacral posterior rami and meningeal branches of spinal nerves (sinuvertebral nerves). J Bone Joint Surg (Am) 1956; 38:377-91Pedersen, HE Blunck, CF Gardner, E: 3A
(49) Bogduk N: Clinical Anatomy of the Lumbar Spine and Sacrum, 3rd edition. Edinburgh, Churchill Livingstone, 1997, pp 33-42Bogduk, N Edinburgh Churchill Livingstone (level of evidence: 4)
(50) NM Orpen, NC Birch – Journal of spinal disorders & techniques, 2003 – journals.lww.com
(51) Ray C, MD, symptoms and diagnosis of facet joint problems, spine health, 2002.
(52) Jackson, et al,The facet syndrome. Myth or reality?, Clin Orthop Relat Res. 1992 Jun;(279):110-21. (Evidenzgrad: 2C)
(53) Malanga G., Lumbosacral Facet Syndrome Workup, 2015, Medscape. (Evidenzgrad: 2A)
(54) Ronald M., The Roland-Morris Disability Questionnaire and the Oswestry Disability Questionnaire, Spine, 15 December 2000 – Volume 25 – Issue 24 – pp 3115-3124(Loe 5)
(55) Ferreira ML1, Ferreira PH, Latimer J, Herbert RD, Hodges PW, Jennings MD, Maher CG, Refshauge KM ; Comparison of general exercise, motor control exercise and spinal manipulative therapy for chroniclow back pain: A randomized trial; Pain . 2007 Sep;131(1-2):31-7. (LOE: 1B)