US Pharm. 2012;37(9):29-32.
L’emicrania, un disturbo di mal di testa, si verifica in fino al 15% della popolazione complessiva degli Stati Uniti.1Nell’infanzia, i tassi di emicrania sono simili tra ragazzi e ragazze.La prevalenza di emicrania nelle donne in età riproduttiva negli Stati Uniti è più del doppio rispetto agli uomini nello stesso gruppo di età. In entrambi i sessi, il tasso di emicrania declina rapidamente dopo l’età 65 years.1
I cambiamenti ormonali dal menarca attraverso l’età adulta influenzano l’intensità e la tempistica degli attacchi di emicrania nelle femmine. Adolescenti e womendescribe attacchi di emicrania associati con le mestruazioni come più grave, prolungata, e difficile da trattare di emicranie che si verificano in altri tempi.2,3 Fino al 60% delle donne emicrania esperienza emicrania intorno al momento delle mestruazioni (cioè, emicrania mestruale).4Pure emicrania mestruale (senza aura e che si verificano 2 giorni prima e fino a 3 giorni dopo l’inizio del sanguinamento) si verifica in solo 10% al 15% di thesepatients. Nell’emicrania mestruale, il mal di testa si verifica withoutaura perimenstrually, e con o senza aura in altri momenti del ciclo.5-7 Più della metà dei pazienti con emicrania mestruale hanno attacchi in altri momenti del mese.5
Diagnosi di emicrania mestruale è fatto se gli attacchi hanno luogo perimenstrually in due dei tre cicli mensili.3,5L’emicrania mestruale inizia più spesso al menarca, frequentemente èalleviata durante il secondo e terzo trimestre di gravidanza, e diminuisce un anno dopo la menopausa è stabilito.1
Patofisiologia
Nessun meccanismo definitivo di emicrania è stato chiarito. Currenttheory si basa su un meccanismo neurovascolare in cui il sistema simpatico nervoso provoca cambiamenti nella perfusione cerebrale.8Evidenza sta montando che l’emicrania mestruale è influenzato daalterazioni nel milieu ormonale della donna durante il suo ciclo di vita.9
Ci sono vari modi in cui il sistema nervoso centrale può essere influenzato da ormoni ovarici. I recettori degli estrogeni e del progesterone sono espressi nelle regioni corticali e sottocorticali del cervello. Le emicranie possono essere potenzialmente innescate dai sistemi neurotrasmettitoriali serontoninergici e piatergici, che hanno dimostrato, almeno nei modelli animali, di essere modulati dagli ormoni ovarici.2,3
Secondo la teoria dell’astinenza da estrogeni, un calo delle concentrazioni di estrogeni, come avviene durante la tarda fase luteale del ciclo mestruale, è correlato alla diminuzione della produzione di serotonina e l’eliminazione aumentata di estrogeni. Questo può portare alla vasodilatazione di cranialvasculature e una sensibilizzazione dei nervi trigeminali, che potrebbe innescare l’emicrania in alcune donne.8,9 Mantenimento dei livelli sierici di estrogeni nel range di 45 a 75 pg / ml sembra ridurre la frequenza e l’intensità dell’emicrania.9Le prostaglandine rilasciate durante il taglio dell’endometrio possono anche essere coinvolte nell’aumento dell’emicrania nella tarda fase luteale e nelle prime fasi di sanguinamento del ciclo mestruale.6
La gravidanza provoca un aumento dei livelli plasmatici di estrogeni e progesterone. In molte donne, le emicranie sono alleviati durante la gravidanza, con il maggior sollievo che si verifica nelle donne con mestruale relatedmigraine. Frequenza emicrania diminuisce nel corso della gravidanza, con alleviamento themost che si svolgono nel terzo trimestre.8 Inwomen che l’esperienza emicrania con aura, attacchi possono presentare for thefirst volta, rimanere lo stesso, o peggiorare durante la gravidanza. Durante il periodo post-partum, le donne le cui emicranie sono state alleviate durante la gravidanza possono sperimentare sollievo continuato durante l’allattamento. Thisprotection può essere attribuito agli aumenti di ossitocina e vasopressina o la soppressione di estrogeni e progesterone.8
I cambiamenti ormonali che si verificano durante la perimenopausa e menopausemay peggiorare mestrualmente emicrania correlati. Le donne sperimentano un aumento della prevalenza inmigraine durante questa fase della vita. Durante la perimenopausa, i livelli di estrogeni sono variabili e spesso superiori a quelli delle donne regularmenstruating. Inoltre, il numero di recettori degli estrogeni può aumentare. Circa un anno dopo la menopausa spontanea è stabilito, emicranie sono meno frequenti e possono scomparire. Questa riduzione si pensa di essere legato al livello abbastanza basso e stabile di estrogeni.8 Emicrania ormonale che si verifica postmenopausally spesso è associato alla terapia ormonale sostitutiva.2
Trattamento e prevenzione
Il trattamento dell’emicrania mestruale può essere impegnativo e può bespecifico per il paziente a causa di aumento, sintomi prolungati andresistance alla terapia.8 L’obiettivo del trattamento e della prevenzione dovrebbe essere una riduzione del carico di mal di testa.3Inizialmente, il paziente dovrebbe tenere un diario di mal di testa per 3 mesi tohelp determinare il modello di emicrania (mestrualmente correlati o purelymenstrual).2 Triggers per l’emicrania mestruale può differire da quelli per emicranie che si verificano in altri momenti. La maggior parte delle donne trarrà beneficio dalla scoperta e dall’evitare i fattori scatenanti dell’emicrania, mantenendo una buona idratazione e facendo regolare esercizio fisico e dormendo a sufficienza.3
Le terapie farmacologiche acute per gli attacchi di emicrania mestruale sono le stesse di quelle per le emicranie in generale.10 Analgesici, ergot e triptani (TABELLA 1) sono stati utilizzati come terapia abortiva nell’emicrania mestruale.11Tutti sono efficaci; tuttavia, la scelta del farmaco e le dosi efficaci sono specifiche del paziente, con percentuali variabili di risposta. I triptani hanno i migliori risultati complessivi. La combinazione di un triptano con un farmaco antinfiammatorio anonsteroideo (FANS) è anche benefico.12Terapie antinausea può essere necessario aggiungere per aumentare l’efficacia della terapia. L’emicrania mestruale può avere un regime diverso da attacchi che si verificano in altri momenti del ciclo.2,3
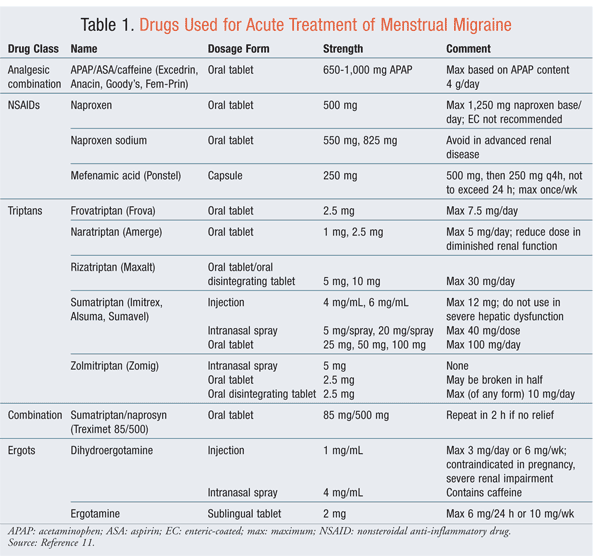
Profilassi: La profilassi dovrebbe ridurre la frequenza, la durata e l’intensità delle emicranie di qualsiasi origine e ridurre la necessità di terapia abortiva.2 La profilassi a breve termine può beneficiare le donne che hanno un modello definito di emicrania associata a mestruazioni regolari. Terapie intermittenti reducemedication esposizione e potenziali effetti avversi previsti con l’uso continuato. Uso premestruale di naprossene 500 mg due volte al giorno withdosing estendendo al giorno 3 delle mestruazioni ha una buona tollerabilità e efficacy.Women sperimentando nausea sono stati più propensi a interrompere thisregimen.2 Mefenamic acido 500 mg tre volte al giorno ha anche dimostrato di essere effective.3
Triptans: I triptani sono stati utilizzati come terapia preventiva a breve termine per l’emicrania mestruale. Sono dosati in 5 giorni: 2 giorni prima delle mestruazioni e 3 giorni dopo le mestruazioni. Efficaceveregimens sono sumatriptan 25 mg tre volte al giorno, naratriptan 1 mg twicedaily, frovatriptan 2.5 mg due volte al giorno, e zolmitriptan 2.5 mg due o tre volte al giorno.3,10,13 Questi agenti attualmente non sono indicati per prevenire l’emicrania mestruale puro. Frovatriptan, che iseffective per la prevenzione a breve termine di emicrania mestruale correlati, può avere un vantaggio farmacocinetico per la profilassi emicrania mestruale a causa della sua emivita prolungata.13 Naratriptan ha dimostrato un aumento di mal di testa post-trattamento rispetto zolmitriptan o frovatriptan.10 Il sumatriptan è stato efficace in studi open-label, ma non in studi randomizzati e controllati.10 A causa dei maggiori costi associati ai triptani rispetto agli analgesici, i triptani non dovrebbero essere usati in prima linea come profilassi. L’uso quotidiano dei triptani nel periodo perimenstruale riduce la frequenza e la gravità della cefalea, ma spesso richiede l’uso di dosi acute per la cefalea di rottura, e il dosaggio massimo è ancora valido. I pazienti con attacchi prolungati e intrattabili che non sono alleviati dalla terapia acuta ricevono il maggior beneficio da questi agenti.10
Supplementi: L’integrazione di magnesio ha dimostrato di ridurre i sintomi di emicrania nelle donne con sindrome premestruale.2Livelli di magnesio nel cervello sono bassi durante gli attacchi di emicrania, eridotti livelli di magnesio ionizzato sono stati proposti come una forma di trigger emicrania mestruale.14 Supplementi di magnesio (360 mg elementalmagnesio al giorno) presi durante gli ultimi 15 giorni del ciclo mestrualehanno impedito attacchi in alcuni emicranici. Sintomi gastrointestinali limitare l’uso in alcuni pazienti.9
Vitamina E, che ha effetti antiprostaglandine, ha un’efficacia limitata nelle donne con emicrania refrattaria. Nei casi in cui la vitamina E ha avuto un effetto, i pazienti hanno evidenziato riduzioni della gravità del dolore, disabilità funzionale, e le dosi di FANS quando si prende la vitamina E 400 UI al giorno per 5 giorni perimenstruale.15
Terapia estrogenica: Poiché l’emicrania mestruale è stata collegata all’astinenza da estrogeni, l’integrazione di estrogeni durante la fase lateluteale è stata valutata per il potenziale di sollievo.16 Il fumo, i disturbi tromboembolici e i tumori estrogeno-dipendenti sono controindicazioni alla terapia estrogenica.17 La profilassi ormonale ha effetti variabili sull’emicrania, e prima di iniziare la terapia estrogenica il paziente dovrebbe essere consigliato sulla possibilità di peggiorare gli attacchi di emicrania.3 Il paziente dovrebbe tenere un diario dei sintomi per almeno 2 mesi prima e dopo l’inizio di estrogeni.
Contracettivi orali a basso dosaggio (OCs) può essere provato in donne in età fertile con emicrania mestruale che hanno altre indicazioni mediche per il trattamento ormonale continuo. Il candidato non deve avere un historyof peggioramento dei sintomi con la terapia estrogenica o altre controindicazioni. Aregimen di OCs utilizzando un pacchetto di 91 giorni (o l’equivalente) che ha menoerdays off estrogeno potrebbe essere seguito, riducendo teoricamente attacchi reboundmigraine durante quei mesi.16
C’è stato qualche successo utilizzando estrogeni come terapia intermittente inthe late luteal phase per alleviare l’emicrania mestruale. Estradiolo percutaneo applicato come un 1.5-mg cerotto in gel sulla parte superiore della coscia o del braccio 6 daysprior al sanguinamento mestruale anticipato al giorno 2 ridotto il numero di giorni di emicrania. L’emicrania da astinenza durante i 5 giorni successivi alla fine della terapia è stata una fonte di preoccupazione per i pazienti, anche se il numero totale di giorni di mal di testa è stato ridotto.7 Supplementazione con un cerotto di estradiolo 0.1-mg durante l’intervallo ormonale-free di OC ormonali combinati ha qualche beneficio nell’alleviare withdrawalmigraines.2 L’uso combinato OC nelle donne con emicrania withoutaura è sconsigliato nel rapporto 2010 CDC, soprattutto nelle donne di età superiore ai 35 anni e quelli che fumano, hanno l’ipertensione, o sono obesi.18
No studi randomizzati su larga scala hanno stabilito un aumento del rischio di ictus dalla terapia OC nelle donne di età inferiore ai 35 anni che hanno emicrania senza aura e non hanno altri fattori di rischio.17,18Sintomi dovrebbe diminuire dopo pochi mesi di uso OC in pazienti cheexperience peggioramento di mal di testa. In caso contrario, OC o altre terapie contenenti estrogeni dovrebbe essere interrotto e metodi alternativivecontraccettivi considerati.16
MacClellan e colleghi hanno studiato quasi 1.000 soggetti femminili di età compresa tra 15 e 49 anni, un terzo dei quali aveva subito un ictus. Il rischio di ictus era aumentato nei soggetti con emicrania con aura ma nessun altro fattore di rischio. Nel gruppo emicrania con aura, il fumo ha aumentato il rischio. fumo più l’uso di OCs aumentato il rischio più di tre volte che nel gruppo di soli fumatori. Emicrania-senza-aura soggetti non hanno thesame aumentato rischio di ictus.19
Profilassi a lungo termine: Profilassi a lungo termine dovrebbe essere istituito nelle donne che sperimentano tre o più mal di testa debilitante mensile che non hanno ottenuto sollievo con regimi acuti.3Standard regimi profilattici possono essere provati, tra cui anticonvulsivanti, beta-bloccanti, bloccanti dei canali del calcio, e antidepressivi. Dosageincreases durante il periodo perimenstrual può essere di beneficio.3Long-term supplementazione ormonale è stato anche studiato. Estradiolimplants in dosi che sopprimono le fluttuazioni di estrogeni sierici mayimprove emicrania mestruale.16 Diversi studi hanno examinedthe uso di tamoxifene e gonadotropina di rilascio agonisti ormone toreduce emicrania. Risultati variabili, effetti avversi e la tolleranza limita l’uso di questi agenti.2,16
Perimenopausa: Le donne possono sperimentare peggiorato o rinnovato attacchi di emicrania durante il periodo perimenopausale, che può durare ben oltre 5 anni. Un regime OC o estrogeni supplementari può beused.16 Erratico livelli di estrogeni endogeni durante questo tempo può aumentare l’incertezza del dosaggio esogeno.3Terapia ormonale sostitutiva (HRT) può avere effetti diversi dependingupon la via di somministrazione, il tipo di estrogeni, e ciclico versus somministrazione continua. Preparati transdermici possono essere meno likelyto esacerbare l’emicrania, ma questo non è stato dimostrato in modo coerente.2,16 supplementazione di progesterone può essere efficace per il trattamento di emicrania mestruale sopprimendo le mestruazioni.7 In generale, il dosaggio di progesterone non sembra cambiare la frequenza di emicrania, la durata, o la gravità.16Una volta che la menopausa si è instaurata e l’ambiente ormonale si è stabilizzato, l’emicrania diminuisce di frequenza e molte donne cessano di avere attacchi.3
Ruolo del farmacista
Il farmacista può aiutare il paziente a determinare i fattori scatenanti, i sintomi e il momento dell’emicrania. Aiutare a determinare il trattamento più appropriato è importante. Il farmacista può anche consigliare il paziente e monitorare gli eventi avversi e l’efficacia dei farmaci. Vedere la TABELLA 2 per una lista di controllo.20

Conclusione
L’emicrania nelle donne è spesso associata ai cambiamenti ormonali durante il ciclo vitale, dal menarca alla postmenopausa. I cambiamenti ormonali, sia endogeni che esogeni, possono essere imprevedibili. Manywomen esperienza più gravi e debilitanti emicranie durante mensesthan in altri momenti. Emicrania mestruale può essere trattata con acutetherapies, profilassi intermittente, o profilassi a lungo termine. Triptansmay essere utilizzato per la profilassi acuta o intermittente. Anche se questi agenti sono altamente efficaci, le preoccupazioni esistono per quanto riguarda il loro costo.terapia a base di ormoni per l’emicrania mestruale può provocare mal di testa di ritiro, ma è dimostrato di diminuire il carico complessivo di mal di testa. Scelte di trattamento dovrebbe essere individualizzato in base alle esigenze del paziente per quanto riguarda la gravità del mal di testa e la frequenza e su dove lei è nel suo ciclo di vita, tenendo conto anche delle preoccupazioni contraccezione o gravidanza.
1. Victor TW, Hu X, Campbell JC, et al. Emicrania prevalenza per età e sesso negli Stati Uniti: un life-span studio. Cefalalgia. 2010;30:1065-1072.
2. MacGregor EA. Prevenzione e trattamento dell’emicrania mestruale. Farmaci. 2010;70:1799-1818.
3. Lay CL, Broner SW. Emicrania nelle donne. Neurol Clin. 2009;27:503-511.
4. IHS Classificazione ICHD-II. A1.1.2. Emicrania mestruale senza aura.http://ihs-classification.org/en/02_klassifikation/05_anhang/01.01.02_anhang.html.Accessed 17 aprile 2012.
5. Classificazione IHS ICHD-II. A1.1.1. Emicrania mestruale pura senza aura.http://ihs-classification.org/en/02_klassifikation/05_anhang/01.01.01_anhang.html.Accessed 17 aprile 2012.
6. Martin VT, Behbehani M. Ormoni ovarici e l’emicrania: meccanismi di comprensione e patogenesi-parte 1. Mal di testa. 2006;46:3-23.
7. MacGregor EA. Estrogeni e attacchi di emicrania con e senza aura. Lancet Neurol. 2004;3:354-361.
8. Gupta S, Mehrotra S, Villalón CM, et al. Ruolo potenziale degli ormoni sessuali femminili nella fisiopatologia dell’emicrania. Pharmacol Ther. 2007;113:321-340.
9. Martin VT, Behbehani M. Ormoni ovarici e l’emicrania: meccanismi di comprensione e patogenesi-part 2. Mal di testa. 2006;46:365-386.
10. Sullivan E, Bushnell C. Gestione di emicrania mestruale: una revisione delle attuali terapie abortive e profilattiche. Curr Pain Headache Rep. 2010;14:376-384.
11. Lacy CF, Armstrong LL, Goldman MP, Lance LL. Drug Information Handbook 2011-2012. 20th ed. Hudson, OH: Lexi-Comp; 2011.
12. Holland S, Silberstein SD, Freitag F, et al. Evidence-basedguideline update: FANS e altri trattamenti complementari per la prevenzione di episodicmigraine negli adulti: Quality Standards Subcommittee of theAmerican Academy of Neurology and the American Headache Society. Neurologia. 2012;78:1346-1353.
13. Silberstein SD, Holland S, Freitag F, et al. Evidence-basedguideline update: trattamento farmacologico per la prevenzione dell’emicrania episodica negli adulti; rapporto del Quality Standards Subcommittee ofthe American Academy of Neurology and the American Headache Society. Neurologia. 2012;78:1337-1345.
14. Mauskop A, Altura BT, Altura BM. Livelli di magnesio ionizzato nel siero e rapporti di calcio ionizzato / magnesio ionizzato nelle donne con emicrania mestruale. Mal di testa. 2002;42:242-248.
15. Ziaei S. Kazemnejad A, Sedighi A. L’effetto della vitamina E sul trattamento dell’emicrania mestruale. Med Sci Monit. 2009;15:CR16-19.
16. Loder E, Rizzoli P, Golub J. Gestione ormonale di emicrania associata a mestruazioni e la menopausa: una revisione clinica. Mal di testa. 2007;47:329-340.
17. Bousser MG, Conard J, Kittner S, et al. Raccomandazioni su therisk of ischaemic stroke associated with use of combined oralcontraceptives and hormone replacement therapy in women with migraine.The International Headache Society Task Force on Combined OralContraceptives & Hormone Replacement Therapy. Cefalalgia. 2000;20:155-156.
18. Criteri di ammissibilità medica degli Stati Uniti per l’uso di contraccettivi, 2010. MMWR Morb Mortal Wkly Rep. 2010;59:1-86.
19. MacClellan LR, Giles W, Cole J, et al. Probabile emicrania con aura visiva e rischio di ictus ischemico: lo studio Stroke Prevention in YoungWomen. Colpo. 2007;38:2438-2445.
20. Organizzazione Mondiale della Sanità e Federazione Europea delle Cefalee. Aiuti per la gestione dei comuni disturbi della cefalea nelle cure primarie. J Headache Pain. 2007;8:S1. www.who.int/mental_health/neurology/who_ehf_aids_headache.pdf. Accesso 31 maggio 2012.
.