眼内レンズの技術的進歩に伴い、患者選択、レンズ移植、患者管理を取り巻く問題はより複雑になってきています。 同時に、特定の患者に最適なレンズを選択するための技術も劇的に進歩し、適切な候補者を選択し、術前術後に管理する方法についての医師の理解は、プレミアムレンズが最初に登場したときよりもはるかに高度なものになっています。
R. ルイジアナ州アレクサンドリアにあるWallace Eye Associatesの創設者兼医療ディレクターであり、ニューオーリンズのルイジアナ州立大学およびチューレーン医学部の眼科臨床教授であるBruce Wallace III, MD, FACSは、これらのレンズでの成功が容易になったことを指摘しています。 「レンズの性能は向上しています。 「まだ術後の問題はありますが、以前ほどではありません」
とはいえ、問題はまだ起こりえます。 「先進技術のIOLに関しては、術後のいくつかの懸念が患者の不満につながる可能性があります」と、ノーフォークのバージニアアイコンサルタンツのパートナーであり、イースタンバージニア医科大学の助教授であるElizabeth Yeu、MDは指摘する。 「潜在的な問題には、ドライアイを含む眼表面に関する客観的または主観的な問題、残留屈折異常、夜間視力の問題や視力の質の問題などのIOL関連の懸念、後嚢濁化の結果としての視界のぼやけ、または単に満たされていない期待などがあります。 基本的に、患者は私たちの顧客であり、良い顧客サービスがすべての根底にあります。 臨床的な問題を解決しないままにしておくと、不満につながります」
ここで外科医は、発生しうる問題の管理方法に関する洞察を述べるとともに、術後の問題を最小限に抑えるのに役立つ術前患者管理のためのいくつかの真珠を提示します。 (レンズ度数の計算ミスを防ぐ方法については、「IOLの度数計算式」を参照してください。 10の質問にお答えします」(レビュー2018年1月号)をご覧ください) 角膜の問題やトーリックレンズの回転など、その他の問題も考慮する必要があります
「術後の眼表面の問題は、視覚障害、不快感、患者の不幸につながり、眼表面の問題の第一の原因はドライアイ疾患です」と、Yeu博士は指摘します。 術前のドライアイによって、乱視の補正不足や補正過多、球面等価の変化といった屈折矯正のサプライズを引き起こす可能性がありますが、術後のドライアイ症状の悪化も問題となることがあります」
「ドライアイは以前信じていたほど単純ではありません」と、彼女は続けます。 「Pria Gupta医学博士とChris Starr医学博士が行ったような研究1を見てみると、白内障手術を受けに来る患者の約4分の3は、少なくとも軽度から中程度のドライアイを持っていますが、実際にドライアイ病と診断された人はごく少数です。 多くの患者さんにとって、ドライアイは見逃しがちな診断です。 高齢の患者さんの多くは、それ自体、乾燥を感じていないかもしれませんし、刺激という典型的な症状がないのかもしれません。 術前が軽症であれば、視力の変動があるだけかもしれません。 しかし、術後は不顕性または無症状のドライアイが、臨床的に症状を呈するようになることがあります。 理由は完全に単純ではありませんが、白内障手術に関連する薬の使用が一般的な病因です」
術前に見逃していた微妙な角膜の問題、あるいは術後の点眼薬の使用により術後に発生した屈折の驚きが原因であることがあります。 上の写真。 10時の位置にあるサルツマン結節。
問題の複雑さに加えて、屈折率の驚きは、手術前に見逃された、または術後点眼のために手術後に発生した他の微妙な角膜問題の結果であることもある。 例えば、上皮基底膜ジストロフィー、結節性変性、術前に対処されなかった翼状片などがあります。 「白内障手術のために来院される患者さんの中には、上皮基底膜ジストロフィーが非常に小さく、周辺角膜の上10%しか侵されていない場合があります」とYeu博士は言う。 「蓋を開けてみると、実はこれが見つかることが比較的多いのです。 しかし、術後、患者がスポイトの先端で角膜外傷を起こしたためか、薬剤の毒性のためか、不顕性EBMDから臨床的に非常に関連性のあるEBMDになるのです。 このような可能性があるため、劣悪な視覚的結果につながる屈折の「ミス」に関連して不幸な患者がいる場合は常に、いくつかの点を探す必要があります」と、彼女は続けます。 「慎重に行われた屈折は非常に重要ですが、染色前と染色後の両方で、非常に慎重な眼表面検査を伴わなければなりません。 点眼を行う前に、術前に取得した診断画像を繰り返し、それらを比較し、驚きの結果の原因となり得る間隔の違いがあるかどうかを確認する必要があります。 もし問題が眼表面の不良に起因しているようであれば、他の介入を行う前に、最初のステップとして眼表面を正常化するための積極的な治療が必要でしょう。 最後に、黄斑OCTは、術後の視力が不十分な患者や屈折異常の評価の一部であるべきです」
残存屈折異常
カリフォルニア州エンシニタスのモリス・アイグループで診療するArrdalan Eddie Aminlari, MDは、単焦点レンズと老視矯正レンズの両方で、屈折矯正成績がいかに良くなったかは驚くべきことであると語っています。 「しかし、たまに、軸長が長かったり短かったり、角膜が急だったり平らだったりと、正常な範囲から外れてしまう人がいます。 「これらの患者さんに対して完璧な結果を出すのは少し難しいので、術後、屈折矯正の驚きに対処する必要がある場合もあります。 「非常に低い残存乱視であっても、近見、中間、遠見の視力に影響を与えることがあります。優れた光学系を必要とするプレミアムレンズを使用する患者には、これに対処することが重要です。 少量の乱視が混在していても、球面相当がプラノであれば、手動の辺縁緩和切開で対処することもあります。 複合乱視や混合乱視のレベルが高い患者さんには、レーシックやPRKを行うことが合理的な選択肢となります。
「残留球面誤差のレベルが高い患者さんは、レンズ交換や、まれにピギーバックIOLが必要になるかもしれません」と、彼は続けて言います。 「しかし、私がレンズ交換を行うには、大きな屈折異常である必要があります。 繰り返しになりますが、現在使用している新しい機器と処方では、屈折矯正手術の経験がある患者であっても、レンズ交換が必要になることは稀です」
Yeu博士も同意しています。 「屈折異常が小さく、例えば1.25D以下のオーダーで、球面等価が比較的屈折率に近いため混合乱視であれば、乱視角膜切開や1つまたは複数の辺縁緩和切開を行うことが答えとなりえます」と、彼女は言う。 「しかし、より大きな屈折異常であったり、球面等価が大きくずれていたりする場合は、その患者がレーシックやPRKなどのレーザーアプリケーションの候補であるか、あるいは眼内レンズ交換をした方が良いかを考える必要があります。 最終的には、特に視力の質に関わることであれば、眼内レンズの交換が必要になるかもしれません。 しかし、レンズ交換に頼ることはもうそれほど一般的ではありません。現在の最新技術のレンズは、全体的な視力の質が高く、患者が訴える夜間視力障害の懸念も少ないからです」
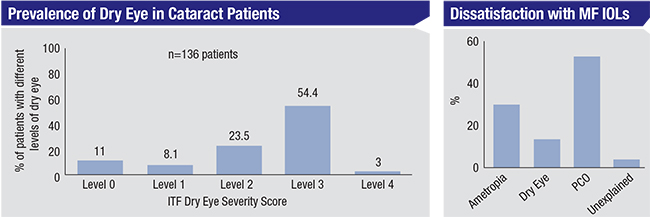
プレミアムレンズ患者の術前・術後におけるドライアイの対処は重要だと外科医は述べています。 白内障手術のために来院する患者の4分の3は、少なくとも軽度から中等度のドライアイであることが研究で示されていますが、実際に診断されているのはごく少数です1。 ある研究では、白内障患者の25.9%が以前にドライアイの診断を受けていましたが、80.9%は徴候や症状の有無からITFドライアイレベル2(中等度のドライアイを示す)以上であることがわかりました3 右。 同時に、かなりの数の多焦点レンズ患者が、レンズへの不満をドライアイの症状だと考えています4
もちろん、移植されたレンズがトーリックで、患者の乱視が効果的に解決されていない場合、術後の回転が明らかに潜在的原因となっています。 Aminlari博士によると、術後のトーリックレンズの回転を防ぐのに役立つ2つの戦略を見つけたそうです。 「手術の際、眼圧を通常より少し低めに設定しておきます。 「この状態ではレンズが回転する傾向があるので、触診で眼球が膨らみすぎていないことを確認します。 また、水晶体の下も含めて粘弾性体をすべて取り除くことも重要です。粘弾性体が残っていると、術後に水晶体が回転する原因になります。 これらの戦略は、トーリックマルチフォーカルや焦点深度の深いトーリックにも当てはまります。”
Aminlari博士は、術後の回転が起こった場合に役立つ機能を持つLENSARフェムトセカンドシステムを使用していると付け加えました。 「LENSARシステムにはIntelli-Axisが搭載されており、これが被膜マークを作成し、より高い確実性でレンズを配置することを可能にします」と彼は説明します。 「術後、屈折検査で乱視の誤差が残っていても、トーリックマーカーとカプセルマークとの位置関係を簡単に確認することができるのです。
「そのような状況で、もし回転が見られたら、私はレンズを回転させるのにそれほど長くはかかりません。 「
視力障害の管理
老視矯正眼内レンズを挿入した場合、まぶしさやハローなどの視力障害は術後よくある苦情です。 Yeu博士は、術後の視力障害に悩まされる可能性のある患者のほとんどは、術前に特定することができると指摘する。 「術前に患者と話すとき、患者がナイトビジョンに関連した問題で高いレベルの懸念や多くの恐怖を抱いているかどうかを確認します」と彼女は言います。 「もちろん、夜間に商業運転をする人や墓場勤務の人にとっては、これは懸念事項かもしれません。 もし、その人が老眼矯正レンズを試そうと決心したなら、私はできるだけ低添加のものを選び、中低添加の多焦点眼内レンズか焦点深度の深い眼内レンズを検討します。
「このような患者さんの治療を進めるのであれば、まず利き目でないほうの目を治療します」と、彼女は続けます。 「そして、術後に大きな問題が発生した場合は、一旦中断して、次にどのように進めるかを決めます。 利き手側の眼に遠用単焦点を装用し、利き手側の眼とバランスをとることも一つの方法です。 そうすることで、患者さんは一種のカスタマイズビジョンを得ることができ、「社会的読書」を維持することができるようになるのです。 つまり、近見視力をサポートするメガネがなければ、座って本を読んだり、10~15分以上コンピューターで作業したりすることはできませんが、少なくとも老眼鏡を探すことなく携帯電話を見たり、レストランのメニューを読んだりすることはできるのです。 また、夜間視力の問題も軽減されます。 このアプローチにより、私は多くの患者で眼内レンズの交換を避けることができました」
Yeu博士は、老視矯正眼内レンズの両側挿入に適しているように見える患者が、視力障害に不満を持つことになった場合、これと同じ戦略が有効であると述べています。 「このような患者さんが4~6ヵ月後に再び来院し、状況は良くなっていないが、眼鏡からの自立という自由を失いたくないという場合、私は同じ選択肢を提示します」と彼女は言います。 「利き目の眼内レンズ交換を行い、老眼矯正レンズを遠用単焦点レンズと交換すれば、両側の眼内レンズ交換をしなくて済むことが多いのです。
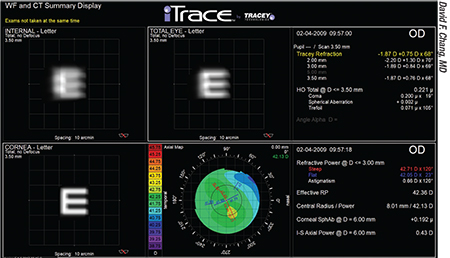
大きく傾いた眼内レンズは屈折の問題を引き起こし、特に多焦点眼内レンズや拡張焦点眼内レンズの場合は屈折乱視の移動につながる可能性があります。
術後疼痛
Yeu博士は、患者の不満はしばしば術後疼痛と関連していると指摘する。 「痛みを防ぐために、手術の前後にできることをすべて行うことが重要です」と彼女は言います。 「そのため、術前・術中のNSAIDsの使用を検討することが重要です。 術中はもちろん、眼内手術に必要な範囲を超えて、角膜上皮をできるだけ乱さないようにします。
「術後の痛みは、ドライアイや眼表面疾患が比較的無症状な状態から不快な状態になることと関連していることがあります」と、彼女は付け加えます。 「そして、眼表面検査を行い、見つかったものをどのように管理するかを決めなければなりません」
Aminlari博士は、彼が術後に見た痛みのほとんどは、ドライアイに関連したものであったと指摘します。 「術後に深刻な痛みを感じたことはありません。おそらく、使用する薬剤が目の炎症を抑え、それを予防するのに役立つからでしょう」と彼は言います。 「しかし、ドライアイは時々、灼熱感や視界のぼやけを断続的に引き起こします。これは、術後のドライアイを調べ、速やかに対処するもう一つの理由です」
偏位した眼内レンズの管理
「視覚的に著しい偏位した老視矯正眼内レンズに遭遇する珍しいケースですが、これは絶対に対処しなければなりません」とYeu医師は言います。 「もし、患者がすでにYAG被膜切除術を受けている場合、より困難なシナリオとなり、IOLを中央に配置しようとすることは良い選択肢ではないかもしれません。 しかし、カプセルが無傷であれば、バッグを再び開けて、眼内レンズのセンタリングを試みることを検討することができます。
「眼内レンズが偏位しているのは、ゾヌールに何か問題があって、バッグにかかる力が不均等に分散しているからなのか、それとも単にバッグ内で眼内レンズの位置を変えればいいのかを見極めなければなりません」と彼女は続けます。 「手術室で眼内レンズを中央に配置しようとすると、一方向にずれていることに気づくことがあります。 外科医としてまず考えるべきは、その1象限にある程度の座骨の弛緩があることです。 そのような患者さんには、赤道儀のバランスを保つためにカプセルテンションリングを配置することで、IOLをより容易に中央に配置することができます」
ウォレス博士は、レンズをまだ目の中に入れた状態でハプティクスをチェックすることを提案します。 「レンズが正しく中央に配置されないようであれば、ハプティックが正しく機能していない可能性があります」と彼は指摘します。 「虹彩の奥にあるハプティックが見えないと、なかなか判断がつきません。 レンズを目の中に入れたまま検査することが重要な場合もあります。レンズを前室に回転させ、ハプティクスを見て、そこに異常がないかどうかを確認します」
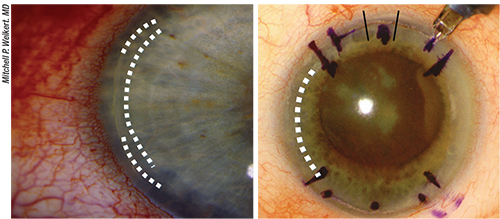
上、左の写真。 混合乱視が残存し、矯正が不十分な状態です。 このような場合、手術の選択肢としては、辺縁緩和切開を追加したり、フェムトセカンドレーザーLRIを開けたりします。 既存のLRIと同じ経絡内にある場合は、既存のLRIを長くするか、既存のLRIの中央に追加のLRIを配置することができます。 上、右。 残存する混合乱視の過矯正。 LRIに隙間がある場合は、縫合してから治療用包帯ソフトコンタクトレンズを装用します。 Flipped Axis」トーリックIOLの場合は、反対側の軸にLRIを追加することができます。 しかし、視力の質は低下するかもしれません。
Managing a Tilt IOL
Yeu 博士は、大きく傾いた眼内レンズは、特に多焦点眼内レンズや拡張焦点眼内レンズの場合、確実に屈折問題を起こし、屈折性乱視のシフトにつながると指摘します。 「Mitch WeikertとDoug Kochの研究により、眼内レンズが水平軸に対して均一に傾き、軽度の非点収差を引き起こすことは珍しくないことが実証されています2。眼内レンズの偏位、被膜収縮、不注意によるハプティック(例えば被嚢と溝に一つずつある)の位置ずれ、前嚢による視蓋端の被覆不良により、より著しい眼内レンズの傾きが生じることがあります。 そのため、被膜切開や被膜切開を行う際にはできるだけ正確に行うことが重要です。そのため、私は先端技術のIOLを使用する際には、フェムト秒レーザーかZepto被膜切開システムを使用しています。 これらの技術により、私は毎回、標準化された、完全に丸い、中心がしっかりした被膜切開を行うことができます。 そのため、視神経乳頭を周方向に均等にカバーすることができます」
Aminlari 博士は、患者がレンズの傾きを指摘すると、それは非常にまれで、しばしばレンズ交換が必要になると指摘します。 「外科医によっては、水晶体の強膜固定を試みたいと思うかもしれません」と彼は言います。 「被膜袋を固定しているゾヌールが破損している可能性があり、その場合、私たちはそれを修復することはできません。 そのような状況では、おそらく最も安全なアプローチは、眼からレンズを取り除き、毛様体溝に新しいレンズを入れるなど、より良い解決策を考えることです」
ピギーバックオプション
Yeu博士は、レンズの選択肢が限られているため、ピギーバックレンズを移植することはほとんど考えないと言います。 「以前はSTAARのシリコン3ピースIOLを使用することができました」と彼女は指摘する。 「これは、前方に丸みを帯びたシリコン製のスリーピースレンズで、標準的な眼内レンズよりも少し大きく、溝にも簡単に入れることができるので、とてもよかったのです。 低度数とマイナス度数があるので、近視や遠視の誤差が小さい患者さんに使用できました。
「現在、私たちの選択肢はもう少し限られています」と、彼女は続けます。 「ボシュロムのシリコンIOLはスクエアエッジの3ピースですが、ゼロディオプターまでしか対応できないので、近視の患者さんには使えません。 それから、ラウンドエッジの疎水性アクリル3ピースIOL「AR40」は、マイナス度数まで使用可能です。 しかし、両方の眼内レンズを同じ素材で作ると、レンズ間混濁を起こすのではないかという懸念があります。 私は、片方の眼内レンズが溝の中にあり、もう片方の眼内レンズがバッグの中にある限り、そのような現象が起こるのを見たことがありません。 しかし、どのレンズも理想的ではないので、私はあまりピギーバックを使いません」
ウォレス博士は、術後の問題を解決するために、ピギーバックレンズを移植することもあると言います。 「これらの患者の中には、レーシックの良い候補者ではない人もいます」と、彼は指摘します。 「これらの患者は20歳の近視ではありません。 ドライアイなど、レーシックで悪化する可能性のある問題を抱えているのです。 角膜が薄いなど、その他の眼科的な問題も、レーシックの候補としてはあまり好ましくない患者を作る可能性があります。
「レーシックと比較して、ピギーバックレンズの良い点の一つは、それが正しく機能しない場合、つまり視力の低下がある場合、角膜組織をより犠牲にする2度目のレーシック手術よりも、レンズを変える方が良いということです」とウォレス博士は付け加えました。 つまり、その眼に別の驚きがあったとしても、選択肢があるということです」
ストップ治療。 術後の眼が落ち着くまで数週間から数ヶ月かかることがあり、術後の問題の中には時間がたてば自然に解決するものもあるため、術後の訴え(トーリックIOLの不正回転を除く)に対処しようとしないことが重要であると外科医は考えています。
「患者がレンズに慣れるまで時間がかかると思われる場合、時間が経つまであまり介入しないことがよくあります」とAminlari医師は言います。 「その代わり、患者さんの訴えに注意を払い、できる限りサポートし、患者さんの代弁者になるようにします。 これは、累進レンズのメガネをかけ始めたばかりの患者さんに似ています。 最初は文句を言うかもしれませんが、やがて慣れます。 時間が経つにつれて、患者は多焦点レンズや焦点深度拡大レンズに神経適応し始め、長い目で見れば、その恩恵を受けることになります」
「残存乱視の治療に関しては、測定値が一定になるまで待つことが重要です」と彼は続けます。 「私は通常、4週間後に屈折を行い、そのときに残存乱視がないことを確認します。 乱視が残っていて、視覚的な不満がある場合は、積極的なドライアイ治療を開始し、1~2ヵ月後に再診してもらうことがよくあります。 乱視が継続している場合は、トポグラフィーを行い、自分で屈折をチェックします。 その時に、LRIを行うか、レーシックを行うか、レンズ交換を行うか、決断します。
「トーリックレンズの回転が原因なら、早く矯正したほうがいい」とYeu先生は言います。 「トレーシーテクノロジーズのiTraceのようないくつかの技術は、内部収差を測定し、トーリックIOLの最適な位置はどうあるべきかを決定することができます。 また、乱視fix.comには無料のアプリケーションもあり、問題を修正するのに役立ちます。 このアプリケーションを使用する場合、トーリックレンズの位置を正確に把握することが非常に重要です。そして、その情報は、自分自身または専門の屈折矯正医が行った、非常に慎重で正確な顕微屈折と組み合わされなければなりません。 正確なデータは、患者の術後の屈折誤差を最小にするために、レンズをどれだけ回転させるべきかを正確に決定するために不可欠です。
問題がトーリックレンズが目の中で回転することと関連していない限り、Yeu博士は、患者が術後の点眼を終了するまで問題に取り組むのを待つことが重要であると言います。 「患者がジェネリック医薬品を使用している場合は、投与回数を減らすか、防腐剤無添加の医薬品を使用するようにします。 「患者さんの中には、保存料が苦手な方もいらっしゃいます。 一般的ではありませんが、術後早期の経過観察で、眼球の表面が傷んでいるように見える患者さんを見たことがあります。 そのような場合、私はステロイドをテノン以下の少量で投与し、他の薬をすべてやめさせ、角膜表面を最適化するためにできる限りのことをします。 ステロイドは2週間から4週間は効果があります。 その間、防腐剤フリーの人工涙液で積極的に潤滑してもらいます。 目の状態がよくなったら、点滴を使ったり、オメガ3サプリメントを飲んでもらったりします」
Dr. Aminlariも同意見です。 「多くの場合、問題はむしろ術後のドライアイの問題であることがわかります」と彼は言います。 「
Wallace Eye Associatesの臨床ディレクターであるRobert T. Crotty, ODは、不完全な結果を補おうとする前に数ヶ月待つことが重要であるという考えを、彼の経験で確認したと述べています。 「最近、ウォレス博士はある患者の両目にトーリックマルチフォーカルを入れました」と彼は言います。 「最初の目は素晴らしく、すべてが計画通りに進み、患者さんはとても喜んでいました。 そして、2つ目の眼には乱視が少し残っており、しかも予想とは違う方向でした。 レンズは正しく配置され、回転の問題はありませんでした。 しかし、その患者はクリアな視界を得ることができず、私たちは彼を屈折させることができなかったのです。
「根拠がないと思っても苦情を無視すれば、結局は不幸な患者になってしまう」
-R. Bruce Wallace, MD
「明らかな説明がなかったので、私たちは困惑していました」と彼は続けます。 「彼の網膜所見はすべて正常でした。 YAGレーザーが効くかもしれないと思ってやってみたのですが、そうすると水晶体の交換が難しくなるので、やりたくなかったのです。 潤滑油による積極的な治療を行いましたが、効果はありませんでした。 手術から12週間も経っていなかったにもかかわらず、最終的にレンズを摘出することにしました。 しかし、その後、患者さんが来院されたので、すべての測定をやり直したところ、「視力が急によくなった」と言われました。 私たちは自分たちの目で確かめようと再測定しましたが、案の定、すべての問題は解決していました」
「私たちが学んだ教訓は、プロトコルに従うことです」とCrotty博士は締めくくりました。 「物事は本当に時間とともに変化するものです。 だから、術後12週間までは何もしないことにしているんです。 この患者は今、完全に幸せで、うまくいっているので、何もする必要がなかった。 しかし、2ヶ月間の視力低下を乗り切るには、医師と患者双方が少し手を差し伸べ、忍耐する必要がありました」
Postoperative Pearls
These strategies can help manage premium patients who present with postoperative concerns:
– 術後の不満が正当でないと思っても無視してはいけない。 「これは医師だけでなく、チーム全体で理解する必要があります」とWallace医師は指摘します。 「それは、技師や患者をケアするすべての人を含みます。 患者さんは、あなたが気にかけてくれていると感じたいのです。 クレームを無視すれば、たとえそれが根拠がないと思っても、結局は患者を不幸にすることになるのです。 少なくとも、再計測のために患者さんを呼び戻し、診察料を請求しないようにしましょう。 これは基本的なことですが、患者を幸せにするのに役立ちます」
Aminlari 博士も同意見で、患者が自分の味方であることを確認することが重要であると指摘しています。 「術後の不満のほとんどは解決可能なものです。ですから、患者の話をよく聞いて、彼らの味方になることが、術後ケアの最も重要な側面だと私は思います」と彼は言います。 「確かに、患者の訴えを無視してはいけません。 私たちは完璧な手術を行うことができますが、術後は患者にとって完璧ではないかもしれません」
|
術後トラブルを防ぐ術前パールズ |
||
|
-対処できる問題と時間が解決しそうな問題を切り離すことです。 Aminlari博士は、この区別は経験を積むことで容易にできるようになると指摘しています。 「そのため、患者と話し、彼らがどこから来たのかを理解することが重要です」と彼は言います。 「そして、黄斑浮腫や重度のドライアイなど、より重大な潜在的問題を排除するために、非常に徹底したチェックを行います。 これらの問題は治療することができ、患者の視力を改善できる可能性がありますが、患者の大半は大きな期待に関連した不満を持っています。 患者を安心させ、これらのレンズへの神経適応には6ヶ月かかることを理解させることが重要です」
– トポグラフィーだけに基づいて乱視を矯正したり、眼球表面がきれいなうちに乱視を矯正しないようにしましょう。 「特に、IOLMasterやLenstarを使用して見つけたものと、トポグラフィー上の残存乱視の大きさや経線に相違がある場合、トポグラフィーで見たものに基づいて残存する屈折異常を矯正すべきではありません」とYeu博士は言います。 「トポグラフィーデータは、ザルツマン結節性変性症や翼状片によって変化することもあるので、乱視エラーを修正しようとする前に、眼球表面をきれいにする必要があります」
– 術後ドライアイをチェックする。 Aminlari博士によると、ドライアイは彼の患者集団において重要な要素であるとのことです(彼が、通常乾燥した晴天が続くカリフォルニアに位置していることも理由の一つです)。 「多くの患者は術前にドライアイの治療を受ける必要がありますが、私は術後にもドライアイを見ることがあります。 「術後にお渡しする薬の多くには防腐剤が含まれており、ドライアイの原因となることがあります。 ですから、白内障手術の前と後の両方でドライアイの治療を積極的に行うことが、目の表面をきれいにして最適な視力を得るために有効です。 目の最初の屈折面は涙液膜であることを忘れてはいけません。ですから、最高の視機能を得るためには、それを最適化しなければなりません」
– 使用するレンズについて、スタッフに教育を受けさせることです。 「先端技術のレンズを提供し始めると、その会社の担当者を連れてきて、スタッフと話をします」と、Dr. Aminlariは言います。 「担当者は、そのレンズについて他の医師が経験したことを話してくれます。 担当者は、他の医師がこのレンズで経験したことを話してくれます。スタッフがこれらの問題を知ることで、術後に不満を持つ患者を安心させることができます。 また、患者さんの声を私に報告することもできます。
「患者が医師に対してよりも技師に対してオープンであることがあるので、これは特に役に立ちます」と彼は指摘します。 「患者は医師に愚痴をこぼす人だと思われたくないので、技師に話すようなことを医師には言わないかもしれません。 これは、私が使用している技術について、技師が非常に最新であることが良い理由です」
|
術前パールズ(続き) |
||
|
Things are Getting Better
高級レンズの移植は、まだそれを行っていない外科医にとって困難なように見えますが、それは少なからず、自己負担で追加費用を支払った患者を不幸にして終わる可能性があるということだからです。 しかし、Wallace博士は、プレミアムレンズの移植後の術後の問題が少なくなってきているので、ほとんどの外科医が気後れしないことを望んでいます。
「多くの外科医が多焦点レンズを使うことを恐れていると思います。 「それは事実ですが、それは対処可能な問題なのです。
「残念ながら、外科医は特定の患者についての恐ろしい話を聞いてしまい、これらのレンズを提供することに神経質になってしまうのです。 「誰も手術に戻ってレンズを取り出したくはないでしょう。 しかし、プレミアムレンズの摘出を必要とするような問題は、最近ではかなり稀であることを認識することが重要です。 レビュー
Aminlari、Wallace、Crottyの各博士は、議論されたいかなる製品にも関連する金銭的な関係を有していません。 Yeu博士はCarl Zeiss MeditecとBausch + Lombのコンサルタントです。
1. Gupta PK, Drinkwater OJ, VanDusen KW, Brissette AR, Starr CE. 白内障手術評価のために来院した患者における眼表面機能不全の有病率。 J Cataract Refract Surg 2018;44:9:1090-1096.
2. Wang L, Guimaraes de Souza R, Weikert MP, Koch DD.白内障手術に来院した患者における眼表面機能障害の有病率。 掃引型光干渉断層計バイオメーターを用いた水晶体および眼内レンズの傾きの評価。 J Cataract Refract Surg 2019;45:1:35-40.
3. Trattler W, Donnenfeld E, Majmudar P, et al. 白内障とドライアイの併存率: 白内障患者の眼表面に関する前向きな健康評価。 IOVS 2010;51:5411.
4. Woodward MA, Randleman JB, Stulting RD. 多焦点眼内レンズ移植後の不満足感。 J Cataract Refract Surg 2009;35:6:992-7.
5.