I takt med att intraokulära linser har blivit mer tekniskt avancerade har frågorna kring patientval, linsimplantation och patienthantering blivit mer komplexa. Samtidigt har den teknik som används för att välja den bästa linsen för en viss patient förbättrats dramatiskt, och läkarnas förståelse för hur man väljer lämpliga kandidater och hanterar dem före och efter operationen har blivit mycket mer sofistikerad än vad den var när premiumlinser först dök upp.
R. Bruce Wallace III, MD, FACS, grundare och medicinsk chef för Wallace Eye Associates i Alexandria, Louisiana, och klinisk professor i oftalmologi vid Louisiana State University och Tulane School of Medicine i New Orleans, konstaterar att det har blivit lättare att lyckas med dessa linser. ”Linserna är bättre nu”, säger han. ”Vi har fortfarande några få postoperativa problem, men inte alls lika många som tidigare.”
Det kan dock fortfarande uppstå problem. ”När det gäller IOL med avancerad teknik kan flera möjliga postoperativa problem leda till en missnöjd patient”, konstaterar Elizabeth Yeu, MD, partner på Virginia Eye Consultants i Norfolk och biträdande professor vid Eastern Virginia Medical School. ”De potentiella problemen omfattar objektiva eller subjektiva problem som är relaterade till ögonytan, inklusive torra ögon, kvarvarande brytningsfel, IOL-relaterade problem, t.ex. problem med nattsyn eller problem med synkvaliteten, suddig syn till följd av bakre kapselns opacificering, eller helt enkelt ouppfyllda förväntningar. I grund och botten är våra patienter våra kunder, och god kundservice ligger till grund för allt. Att lämna kliniska problem olösta leder till missnöje.”
Här erbjuder kirurgerna insikter om hur man hanterar problem som kan uppstå, tillsammans med några pärlor för preoperativ patienthantering som kan bidra till att minimera dessa postoperativa problem.
Refraktiva överraskningar
Och även om en ofullkomlig beräkning av linsstyrkan alltid är en möjlighet när en postoperativ refraktiv överraskning inträffar, så blir sådana problem alltmer sällan. (För mer information om hur man undviker att felberäkna linsstyrkan, se ”IOL Power Formulas”: 10 frågor besvarade” i januari 2018 års nummer av Review). Andra frågor som hornhinneproblem och rotation av toriska linser måste också beaktas.
”Postoperativa problem med den okulära ytan kan leda till synsvårigheter, obehag och en olycklig patient, och den främsta orsaken till problem med den okulära ytan är toriska ögonsjukdomar”, påpekar dr Yeu. ”Preoperativa torra ögon kan leda till en refraktiv överraskning, med under- eller överkorrigerad astigmatism eller ett förändrat sfäriskt ekvivalent resultat – men postoperativ förvärring av symtom på torra ögon kan också vara problematisk.
”Torra ögon är inte så okomplicerat som vi brukade tro”, fortsätter hon. ”Om man tittar på en studie som den som utfördes av Pria Gupta, MD och Chris Starr, MD,1 så har ungefär tre fjärdedelar av de patienter som kommer in för kataraktkirurgi åtminstone milda till måttliga torra ögon, men endast ett litet antal av dem har faktiskt diagnostiserats med torrögonsjukdom. Det är en diagnos som är lätt att missa hos många patienter. Många av våra äldre patienter kanske inte känner sig torra i sig, eller de kanske inte har det klassiska symptomet på irritation. De kanske bara har ett fluktuerande synproblem, om sjukdomen är lindrig före operationen. Men postoperativt kan ett subkliniskt eller asymtomatiskt fall av torra ögon bli kliniskt symptomatiskt. Orsakerna är inte helt okomplicerade, men användning av läkemedel i samband med kataraktoperationen är en vanlig etiologi.”
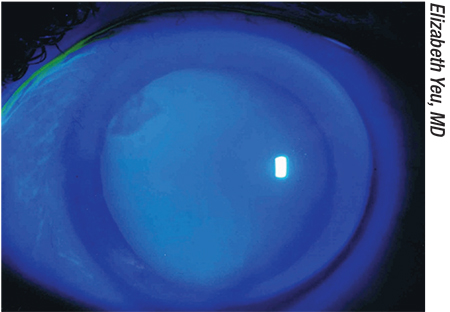
En refraktiv överraskning kan bero på subtila hornhinneproblem som missades före operationen – eller som uppstod efter operationen på grund av användning av postoperativa droppar. Ovan:
Ovan: En refraktiv överraskning kan också vara resultatet av andra subtila hornhinneproblem som missats före operationen – eller som uppstått efter operationen på grund av användningen av postoperativa droppar. Dessa kan inkludera subtil epitelial basalmembran dystrofi, nodulär degeneration eller ett pterygium som inte behandlades preoperativt. ”Vissa patienter som kommer in för kataraktkirurgi har en mycket liten epitelial basalmembrandystrofi som kanske bara omfattar de översta 10 procenten av den perifera hornhinnan”, säger dr Yeu. ”Om man lyfter på locket är det faktiskt relativt vanligt att hitta detta. Men postoperativt, oavsett om det beror på att patienten orsakade ett hornhinnetrauma med ögondroppens spets eller på grund av läkemedlens toxicitet, går det från subklinisk EBMD till en mycket kliniskt relevant EBMD. Det kanske inte är så att klinikern missade problemet – EBMD kan helt enkelt bli ett mycket större problem när ytan dekompenserar postoperativt.
”Eftersom detta är en möjlighet måste man, närhelst man har en olycklig patient som är relaterad till en refraktiv ”miss” som leder till ett undermåligt visuellt resultat, leta efter ett par saker”, fortsätter hon. ”En noggrant utförd refraktion kommer att vara mycket viktig, men den måste åtföljas av en mycket noggrann undersökning av ögonytan, både före och efter färgning. Före instillation av droppar bör man upprepa de diagnostiska bilder som togs före operationen för att jämföra dem och se om det finns en intervallskillnad som kan vara orsaken till det överraskande resultatet. Om problemet verkar orsakas av en dålig okulär yta kommer en aggressiv behandling för att normalisera ytan att vara nödvändig som ett första steg, innan man går vidare med någon annan åtgärd. Slutligen bör ett makulärt OCT vara en del av utvärderingen för patienter med suboptimal postoperativ syn och för refraktiva missar.”
Residual Refractive Error
Arrdalan Eddie Aminlari, MD, som praktiserar vid The Morris Eye Group i Encinitas, Kalifornien, säger att det är anmärkningsvärt hur goda refraktiva resultat som har blivit, med både monofokala och presbyopikorrigerande linser. ”Men då och då hamnar någon utanför det normala intervallet, med långa eller korta axiallängder eller branta eller platta hornhinnor”, konstaterar han. ”Det kan vara lite svårare att uppnå ett perfekt resultat med dessa patienter, så postoperativt måste refraktiva överraskningar ibland fortfarande åtgärdas.”
”Det finns flera sätt att åtgärda dem”, säger han. ”Även mycket låg kvarstående astigmatism kan påverka när-, mellan- och fjärrsynen, och det är viktigt att ta itu med detta hos patienter som får en premiumlins, vilket kräver ett utmärkt optiskt system. Om patienten har en liten mängd blandad astigmatism, men har en sfärisk motsvarighet till plano, kan jag ta itu med detta med manuella limbala relaxerande snitt. Att utföra LASIK eller PRK är ett rimligt alternativ för patienter som har en högre grad av sammansatt eller blandad astigmatism.
”Patienter med högre nivåer av resterande sfäriska fel kan kräva ett linsbyte, eller i sällsynta fall en piggyback IOL”, fortsätter han. ”Det måste dock vara en stor refraktiv miss för att jag ska göra ett linsbyte. Återigen, med den nya utrustning och de nya formler som vi använder i dag är det ovanligt att behöva byta lins, även hos patienter med tidigare refraktiv kirurgi.”
Dr Yeu håller med. ”Om brytningsfelet är litet, säg i storleksordningen 1,25 D eller mindre, och det bara är blandad astigmatism eftersom den sfäriska ekvivalenten ligger relativt nära emetropi, kan utförandet av astigmatisk keratotomi eller ett eller flera limbala relaxerande snitt vara lösningen”, säger hon. ”Men om det är ett större brytningsfel, eller om den sfäriska ekvivalenten är avsevärt avvikande, måste man fundera på om patienten är en kandidat för en lasertillämpning som LASIK eller PRK, eller om patienten skulle vara bättre betjänt av att göra ett IOL-byte. I slutändan kan patienten behöva ett IOL-byte, särskilt om det är ett problem med synkvaliteten. Det är dock inte längre så vanligt att man tillgriper ett linsbyte, eftersom våra nuvarande linser med avancerad teknik ger en bättre övergripande synkvalitet, med färre problem med dysphotopsi vid nattsyn som patienterna kan klaga på.”
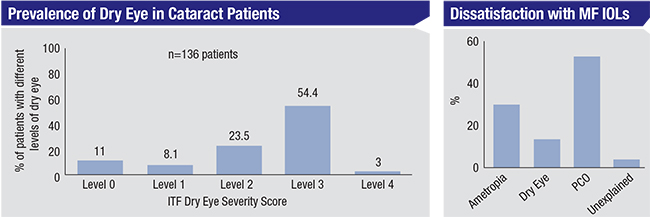
Det är av avgörande betydelse att behandla torra ögon hos patienter som använder premiumlinser, både preoperativt och postoperativt, säger kirurgerna. Studier tyder på att tre fjärdedelar av de patienter som kommer in för kataraktkirurgi har åtminstone milda till måttliga torra ögon, men endast ett litet antal av dem har faktiskt blivit diagnostiserade.1 Ovan, till vänster: En studie visade att 25,9 procent av kataraktpatienterna tidigare hade fått en diagnos av torra ögon, men 80,9 procent hade en ITF-nivå för torra ögon på 2 (vilket indikerar måttligt torra ögon) eller högre, baserat på förekomsten av tecken och symtom.3 Till höger: Samtidigt anger ett betydande antal patienter med multifokala linser att de är missnöjda med sina linser på grund av symtom på torra ögon.4
När den implanterade linsen är torisk och patientens astigmatism inte löses på ett effektivt sätt är rotation efter operationen förstås en uppenbar potentiell bovärd. Dr Aminlari säger att han har hittat två strategier som hjälper till att förhindra rotation av toriska linser efter operationen. ”Vid tidpunkten för operationen låter jag det intraokulära trycket vara lite lägre än vad jag normalt skulle låta det vara”, säger han. ”Jag kan kontrollera genom palpation för att se till att ögat inte är överinflaterat, eftersom det finns en tendens till att linsen roterar i denna situation. Det är också viktigt att ta bort all viskoelastik, även under linsen, eftersom kvarvarande viskoelastik också kan leda till att linsen roterar efter operationen. Dessa strategier kommer till användning även vid toriska multifokala linser och toriska linser med utökat fokusdjup.”
Dr Aminlari tillägger att han använder LENSAR femtosekundssystemet, som har en funktion som hjälper honom om postoperativ rotation uppstår. ”LENSAR-systemet innehåller Intelli-Axis, som skapar ett kapselmärke som gör det möjligt att placera linsen med en mycket högre grad av säkerhet”, förklarar han. ”Postoperativt, om man hittar ett kvarstående astigmatiskt fel vid refraktionering, är det lätt att identifiera de toriska markörernas placering i förhållande till kapselmärket.
”I den situationen, om jag ser rotation, väntar jag inte särskilt länge med att gå in och rotera linsen”, tillägger han. ”Jag brukar göra det inom de första veckorna.”
Hantering av dysphotopsi
När man implanterar en presbyopikorrigerande IOL är dysphotopsi som bländning och halo ett vanligt postoperativt klagomål. Dr Yeu påpekar att de flesta patienter som sannolikt kommer att besväras av postoperativ dysphotopsi kan identifieras före operationen. ”När jag pratar med patienten före operationen försöker jag se om patienten har en hög grad av oro eller rädsla för nattseende-relaterade problem”, säger hon. ”Naturligtvis kan detta vara ett bekymmer för någon som kör kommersiell körning på natten eller arbetar på kyrkogårdsskiftet. Om den personen är fast besluten att prova en presbyopikorrigerande lins, väljer jag den lägsta möjliga tilläggsgraden och överväger en multifokal lins med medelhög till låg tilläggsgrad eller en IOL med utökat fokusdjup.
”Om vi fortsätter med en av dessa patienter börjar jag med att behandla det icke-dominanta ögat”, fortsätter hon. ”Om patienten sedan har ett betydande problem under den postoperativa perioden kan vi stanna upp och bestämma hur vi ska gå vidare. Ett alternativ är att balansera det icke-dominanta ögat med en monofokal för avstånd i det dominerande ögat. Det ger patienten ett slags skräddarsydd syn, där han eller hon kan bibehålla ’social läsning’. Det innebär att även om de inte kommer att kunna sitta och läsa en bok eller arbeta vid datorn i mer än 10 eller 15 minuter utan glasögon som stöd för närseendet, kan de åtminstone titta på sin telefon eller läsa en restaurangmeny utan att behöva leta efter läsglasögon. Samtidigt kommer detta arrangemang att mildra deras problem med mörkerseende. Detta tillvägagångssätt har gjort det möjligt för mig att undvika att göra ett IOL-byte hos ett antal patienter.”
Dr Yeu säger att samma strategi kan fungera när en patient verkar vara en bra kandidat för bilateral implantation av en presbyopikorrigerande IOL, men slutar missnöjd med dyspho-
topsierna. ”Om en sådan patient kommer tillbaka fyra till sex månader senare och situationen inte har blivit bättre, men patienten inte vill förlora friheten att vara oberoende av glasögon, erbjuder jag dem samma alternativ”, säger hon. ”Att göra ett IOL-byte på det dominerande ögat och byta ut den presbyopikorrigerande linsen mot en monofokal lins för avstånd sparar oss ofta från att behöva göra ett bilateralt IOL-byte. Patienterna är ofta nöjda med den kompromissen.”
En IOL som är kraftigt lutande kan orsaka ett refraktivt problem och leda till en förskjutning av den refraktiva astigmatismen – särskilt när det är en multifokal IOL eller en IOL med utökat fokusdjup.
Postoperativ smärta
Dr Yeu konstaterar att patienternas missnöje ofta är förknippat med postoperativ smärta. ”Det är viktigt för oss att göra allt vi kan kring operationstillfället för att förebygga smärta”, säger hon. ”Därför är det viktigt att överväga att använda preoperativa och perioperativa NSAID-preparat. Intraoperativt försöker vi naturligtvis störa så lite som möjligt av hornhinnans epitel, utöver vad som är nödvändigt för att utföra intraokulär kirurgi.
”Ibland är postoperativ smärta kopplad till torra ögon eller en okulär ytsjukdom som har gått från att vara relativt symtomfri till att bli obekväm”, tillägger hon. ”Då måste man göra en undersökning av ögonytan och bestämma hur man ska hantera det man hittar.”
Dr Aminlari konstaterar att de flesta smärtor som han har sett postoperativt har haft samband med torra ögon. ”Jag har aldrig sett någon allvarlig postoperativ smärta, förmodligen på grund av att de mediciner vi använder kontrollerar inflammationen i ögat och hjälper till att förhindra detta”, säger han. ”Torra ögon orsakar dock ibland en brännande känsla och suddig syn med jämna mellanrum, vilket är ytterligare en anledning att leta efter postoperativt torrt öga och åtgärda det omedelbart.”
Hantering av en decentrerad IOL
”I det ovanliga fallet att jag stöter på en visuellt signifikant decentrerad presbyopikorrigerande IOL, måste den definitivt åtgärdas”, säger dr Yeu. ”Om patienten redan har genomgått en YAG-kapsulotomi är det ett mycket mer utmanande scenario, och att försöka centrera IOL:n kanske inte är ett bra alternativ. Men om kapseln är intakt kan man överväga att öppna påsen igen och sedan försöka centrera IOL:en.
”Man måste ta reda på om IOL:n är decentrerad på grund av att det är något fel på zonulerna, vilket leder till ojämn fördelning av krafterna på påsen, eller om IOL:n bara behöver omplaceras inuti påsen”, fortsätter hon. ”Någon gång är man i operationssalen och försöker centrera IOL:n och inser att den fortsätter att krypa åt ett håll. Det första du bör tänka på som kirurg är att det finns en viss grad av zonulär slapphet i den ena kvadranten. Om man hos en sådan patient placerar en kapselspänningsring för att ge ekvatorial balans i stödet överallt kommer man att kunna centrera IOL:n mycket lättare”.
Dr Wallace föreslår att man kontrollerar haptiken när linsen fortfarande är inne i ögat. ”Om en lins inte verkar centreras ordentligt kan det finnas en haptik som inte fungerar som den ska”, konstaterar han. ”Det är svårt att avgöra om man inte kan se haptiken bakom iris. Ibland är det viktigt att undersöka linsen medan den fortfarande sitter i ögat; rotera den in i främre kammaren och titta på haptiken för att se om det finns någon avvikelse där.”
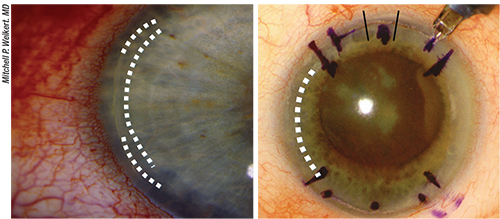
Ovan till vänster: Återstående blandad astigmatism, underkorrigerad. I denna situation omfattar de kirurgiska alternativen att lägga till ett limbal relaxerande snitt eller att öppna LRI med femtosekundlaser. Om man håller sig inom samma meridian som en befintlig LRI kan man förlänga den befintliga LRI:n eller placera ytterligare en LRI centralt i förhållande till den befintliga. Ovan, till höger: Återstående blandad astigmatism, överkorrigerad. Om det finns en gapande LRI kan man sy den och sedan placera en mjuk kontaktlins med terapeutiskt bandage. Om det rör sig om en torisk IOL med ”omvänd axel” kan man lägga till en LRI i motsatt axel. Synkvaliteten kan dock försämras.
Hantering av en lins med snedställd IOL
Dr Yeu påpekar att en IOL som är kraftigt snedställd definitivt kan orsaka ett refraktivt problem – särskilt om det är en multifokal IOL eller en IOL med utökat fokusdjup – och leda till refraktiva astigmatismförskjutningar. ”Arbete av Mitch Weikert och Doug Koch har visat att det inte är ovanligt att IOL:er lutar jämnt över den horisontella axeln, vilket leder till en mild astigmatism mot regeln.2 En mer betydande liktning av IOL:n kan uppstå vid decentrering av IOL:n, kapselsammandragning, oavsiktligt felplacerad haptik (t.ex. en i kapselsäcken och en i sulcus), eller dålig täckning av den optiska kanten av den främre kapseln. Därför är det viktigt för oss att vara så noggranna som möjligt när vi gör capsulorhexis eller capsulotomi, vilket är anledningen till att jag använder antingen en femtosekundlaser eller Zepto-kapsulotomisystemet när jag använder en IOL med avancerad teknik. Dessa tekniker gör det möjligt för mig att skapa en standardiserad, perfekt rund och väl centrerad kapsulotomi varje gång. Det gör att den optiska kanten täcks på ett mycket omkretsmässigt och jämnt sätt.”
Dr Aminlari påpekar att när patienterna har en linsvinkel – vilket han säger är mycket ovanligt – behöver de ofta ett linsbyte. ”En del kirurger kanske vill försöka med skleral fixering av linsen”, säger han. ”Det är möjligt att zonulerna som håller kapselsäcken på plats är trasiga, och i så fall finns det inget vi kan göra för att fixa dem. I dessa situationer är förmodligen det säkraste tillvägagångssättet att ta bort linsen från ögat och hitta en bättre lösning, t.ex. att sätta in en ny lins i sulcus ciliarius.”
Optionen piggyback
Dr Yeu säger att hon sällan överväger att implantera en piggyback-lins eftersom linsalternativen är begränsade. ”Vi brukade ha tillgång till den tredelade IOL:n i silikon från STAAR”, påpekar hon. ”Det var bra eftersom det var en tredelad lins av silikon med rundad kant i främre delen, som var lite större än en standard IOL; den kunde lätt gå in i sulcus. Den fanns i låg- och minusstyrkor, så man kunde använda den till de patienter som hade ett myopiskt eller litet hyperopiskt fel.
”Nu är våra alternativ lite mer begränsade”, fortsätter hon. ”Bausch + Lomb silikon IOL är en tredelad med en fyrkantig kant, men den går bara till noll dioptrier, så den kan inte användas hos patienter med ett myopiskt fel. Sedan har vi AR40, som är en tredelad IOL i hydrofob akryl med rund kant, och den linsen finns tillgänglig för minusstyrkor. Det finns dock farhågor om att om man använder samma material för båda IOL:erna kan det leda till interlenticular opacification. Jag har inte sett det hända så länge en av IOL:erna är i sulcus och den andra IOL:n är i säcken. Eftersom inget av våra linsalternativ är idealiskt använder jag dock inte det sekundära piggy-back-alternativet särskilt ofta.”
Dr Wallace säger att han ibland har tillgripit en piggy-back-lins för att lösa ett postoperativt problem. ”Vissa av dessa patienter är inte bra kandidater för LASIK”, påpekar han. ”Det är inte 20-åriga myopiker. De har problem som torra ögon som kan förvärras av LASIK. Andra okulära problem som t.ex. en tunn hornhinna kan också göra en patient mindre lämplig som kandidat för LASIK. Man måste göra en grundlig utvärdering av ögat, utöver det refraktiva felet, för att ta reda på om patienten skulle gynnas av LASIK.
”En av de goda sakerna med en piggyback-lins jämfört med LASIK”, tillägger dr Wallace, ”är att om den inte fungerar som den ska – om den visuella skärpan försämras – så är det bättre att byta lins än att göra ett andra LASIK-ingrepp, vilket skulle innebära att man offrar mer hornhinnevävnad. Det betyder att du har ett alternativ om du senare får en annan överraskning med det ögat.”
Poststop-behandling: Eftersom det kan ta veckor eller månader för ögat att lugna ner sig efter operationen – och eftersom vissa postoperativa problem löser sig av sig själva om man får tid – är kirurgerna överens om att det är viktigt att avvakta med att försöka åtgärda postoperativa besvär (med undantag för malrotation av en torisk IOL).
”Om jag misstänker att patienten bara behöver tid för att anpassa sig till linserna, gör jag ofta inte mycket i form av ingrepp förrän det har gått en viss tid”, säger dr Aminlari. ”I stället uppmärksammar jag patientens klagomål, försöker vara så stödjande som möjligt och blir deras förespråkare. Detta liknar patienter som precis har börjat bära progressiva glasögon. De kan klaga i början, men så småningom vänjer de sig vid dem. Med tiden börjar patienterna neuroadaptera sig till multifokala linser eller linser med utökat fokusdjup, och i det långa loppet gynnas de av dem.
”När det gäller behandling av kvarstående astigmatism är det viktigt att vänta tills man får mätningar som är konsekventa”, fortsätter han. ”Jag gör vanligtvis en refraktionering efter fyra veckor; då kontrollerar vi att det inte finns någon kvarvarande astigmatism. Om det finns en sådan och patienten har synbesvär börjar jag ofta med en aggressiv behandling mot torra ögon och låter patienten återkomma en till två månader senare. Om astigmatismen är konstant, utför jag topografi och kontrollerar refraktionen själv. Då fattar jag beslutet om jag ska göra en LRI, LASIK eller ett linsbyte.
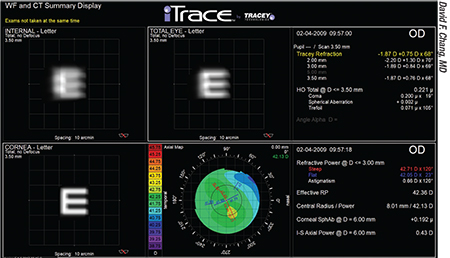
”Om det beror på torisk linsrotation är det bättre ju tidigare du korrigerar det”, säger dr Yeu. ”Vissa tekniker, till exempel iTrace från Tracey Technologies, kan mäta de interna aberrationerna och avgöra vilken den bästa positionen för den toriska linsen bör vara. Det finns också en gratis applikation på astigmatismfix.com som kan hjälpa dig att korrigera problemet. Om du använder den är det mycket viktigt att du vet exakt vilken position den toriska linsen har för tillfället. Den informationen måste sedan kombineras med en mycket noggrann, noggrann uppenbar refraktion, antingen av dig själv eller av en sakkunnig refraktionist. Noggranna uppgifter kommer att vara viktiga för att bestämma exakt hur mycket linsimplantatet ska roteras för att minimera patientens postoperativa brytningsfel.”
Så länge problemet inte är kopplat till en torisk lins som roterar inuti ögat, säger dr Yeu att det är viktigt att vänta med att ta itu med problemet tills patienten är klar med de postoperativa dropparna. ”Om patienten använder generiska läkemedel kommer jag antingen att byta till en mindre frekvent doseringsregim eller börja med konserveringsfria läkemedel”, säger hon. ”Vissa patienter har bara en riktigt svår tid med konserveringsmedel. Det är inte vanligt, men jag har sett patienter vars ögonyta ser ut att ha tagit stryk när jag träffar dem vid den tidiga postoperativa uppföljningen. I den situationen ger jag dem en liten sub-Tenons alikvot av en steroid, tar bort alla andra mediciner och gör allt som är möjligt för att optimera hornhinnans yta. Steroiden kommer att hjälpa dem under de kommande två till fyra veckorna. Under tiden låter jag dem smörja aggressivt med en konserveringsmedelsfri konstgjord tår. När ögat ser bättre ut kan jag använda punkteringsproppar och låta patienten ta omega-3-tillskott.”
Dr Aminlari håller med. ”Ofta finner jag att problemet snarare är ett postoperativt problem med torra ögon”, säger han. ”Det är därför jag vill ge patienterna tid att sluta med sina postoperativa mediciner och använda några aggressiva konstgjorda tårar innan jag fattar något av dessa beslut.”
Robert T. Crotty, OD, klinisk chef på Wallace Eye Associates, säger att hans erfarenhet har bekräftat idén om att det är avgörande att vänta flera månader innan man försöker kompensera för ett ofullständigt resultat. ”Nyligen satte dr Wallace toriska multifokala glasögon i båda ögonen hos en patient”, säger han. ”Det första ögat var utmärkt; allt gick som planerat och patienten var mycket nöjd. Sedan gjorde vi det andra ögat och fick en liten kvarstående astigmatism, och i en annan riktning än vad vi hade förväntat oss. Linsen var korrekt inriktad; det fanns inga rotationsproblem. Men patienten kunde inte få en klar syn och vi kunde inte refraktera honom.
”Om du ignorerar klagomål, även om du inte tror att de är välgrundade, kommer du att få en olycklig patient.”
-R. Bruce Wallace, MD
”Vi var förbryllade eftersom det inte fanns någon uppenbar förklaring”, fortsätter han. ”Alla hans näthinnefynd var normala. Vi ville inte göra en YAG-laser i hopp om att det skulle fungera, eftersom det skulle göra det mycket svårare att byta ut linsen om vi behövde göra det. Vi behandlade aggressivt med smörjning, men utan resultat. Trots att det inte hade gått 12 veckor sedan operationen bestämde vi oss slutligen för att explantera linsen. Patienten kom dock sedan in så att vi kunde göra om alla mätningar, och han meddelade att hans syn plötsligt var bra. Vi mätte på nytt för att se med egna ögon, och visst hade alla problem försvunnit.
”Den läxa vi lärde oss var att hålla oss till vårt protokoll”, avslutar dr Crotty. ”Saker och ting förändras verkligen med tiden. Det är därför vi inte gillar att göra något med en patient förrän ungefär 12 veckor efter operationen. Den här patienten är nu helt lycklig och mår bra, och vi behövde inte göra någonting. Men det krävdes lite handhållning och tålamod från både läkarens och patientens sida för att ta sig igenom två månader av dålig syn.”
Postoperativa pärlor
De här strategierna kan hjälpa till att hantera premiepatienter som presenterar postoperativa bekymmer:
– Ignorera inte postoperativa besvär, även om du anser att de är obefogade. ”Detta måste förstås av hela teamet, inte bara av läkaren”, påpekar dr Wallace. ”Det inkluderar teknikerna och alla som tar hand om patienten. Patienterna vill känna att man bryr sig om dem. Om du ignorerar klagomålen, även om du inte tycker att de är välgrundade, kommer du att få en olycklig patient. Be åtminstone patienten komma tillbaka för ny mätning och ta inte betalt för besöket. Detta är grundläggande saker, men det bidrar till att hålla patienten nöjd.”
Dr Aminlari håller med och påpekar att det är viktigt att se till att patienterna vet att du står på deras sida. ”De flesta postoperativa besvär går att åtgärda, så att lyssna på våra patienter och vara en förespråkare för dem är den viktigaste aspekten av postoperativ vård, enligt min mening”, säger han. ”Skriv absolut inte av patienternas klagomål. Vi kanske gör en perfekt operation, men den postoperativa perioden kanske inte är perfekt för patienten.”
|
Preoperativa pärlor för att förebygga postoperativa problem |
||
|
– Skilj på problem som du kan ta itu med och problem som sannolikt kommer att lösa sig med tiden. Dr Aminlari påpekar att det blir lättare att göra denna distinktion med erfarenhet. ”Det är därför det är viktigt att prata med patienterna och förstå var de kommer ifrån”, säger han. ”Gör sedan en mycket noggrann kontroll för att försäkra dig om att du utesluter de mer betydande potentiella problemen, såsom makulaödem eller betydande torra ögon. Dessa saker kan behandlas och potentiellt förbättra patienternas syn, men majoriteten av patienterna kommer att ha klagomål som har att göra med höga förväntningar. Det är viktigt att lugna patienten och få dem att förstå att neuroanpassningen till dessa linser kan ta upp till sex månader.”
– Korrigera inte astigmatism enbart baserat på topografi eller innan ögonytan är ren. ”Vi bör inte korrigera ett kvarstående refraktivt fel baserat på vad vi ser topografiskt, särskilt om det finns en diskrepans mellan storleken och meridianen för kvarstående astigmatism på topografin jämfört med vad du hittar med din IOLMaster eller Lenstar”, säger Dr Yeu. ”Topografidata kan också förändras av Salzmanns nodulär degeneration eller pterygium, så vi måste städa upp ögonytan innan vi försöker åtgärda det astigmatiska felet.”
– Kontrollera om det finns torra ögon efter operationen. Dr Aminlari säger att torra ögon är en betydande faktor i hans patientgrupp (delvis på grund av att han befinner sig i Kalifornien, där det vanligtvis är torrt och soligt). ”Många patienter behöver behandlas preoperativt för torra ögon, men jag ser det också postoperativt”, säger han. ”Många av de mediciner som vi ger dessa patienter postoperativt har konserveringsmedel och kan orsaka torra ögon. Så en aggressiv behandling av torra ögon, både före och efter kataraktoperationen, hjälper till att rensa ögats yta för att möjliggöra optimal syn. Man måste komma ihåg att ögats första refraktiva yta är tårfilmen, så för att få bästa möjliga synfunktion måste man optimera den.”
– Se till att personalen är utbildad om de linser du använder. ”När vi börjar erbjuda en lins med avancerad teknik tar vi in företagets representant för att tala med vår personal”, säger dr Aminlari. ”Representanten berättar för oss om några av de erfarenheter som andra läkare har haft med linsen. Om personalen känner till dessa problem kan de lugna de patienter som har klagomål efter operationen. De kan också rapportera till mig vad patienten säger.
”Detta är särskilt användbart eftersom patienterna ibland är mer öppna med en tekniker än vad de är med läkaren”, konstaterar han. ”Patienten kanske inte vill att läkaren ska se honom som en klagande, så han kanske inte berättar saker för läkaren som han berättar för teknikern. Det är ytterligare en anledning till att det är bra att min tekniker är mycket uppdaterad med den teknik jag använder.”
|
Preoperativa pärlor (fortsättning) |
||
|
Saker och ting blir bättre
Implantering av premiumlinser kan tyckas skrämmande för kirurger som inte redan gör det, till stor del på grund av risken för att hamna hos missnöjda patienter som har betalat extra pengar ur egen ficka. Dr Wallace hoppas dock att de flesta kirurger inte blir avskräckta, eftersom postoperativa problem efter implantation av premiumlinser har blivit allt mindre vanliga.
”Jag tror att många kirurger är rädda för att använda multifokala linser eftersom patienternas förväntningar är så mycket högre när man måste betala extra pengar för det man får”, säger han. ”Det är sant, men det är ett problem som kan åtgärdas.
”Tyvärr hör kirurgerna skräckhistorier om vissa patienter och det gör dem nervösa för att erbjuda dessa linser”, tillägger han. ”Ingen vill gå tillbaka till operationen och ta ut en lins. Men det är viktigt att inse att de problem som kan kräva att en premiumlins exploateras är ganska ovanliga nuförtiden.” REVIEW
Dr Aminlari, Wallace och Crotty har inga relevanta ekonomiska band till någon produkt som diskuteras. Dr Yeu är konsult för Carl Zeiss Meditec och Bausch + Lomb.
1. Gupta PK, Drinkwater OJ, VanDusen KW, Brissette AR, Starr CE. Prevalens av dysfunktion i ögonytan hos patienter som presenteras för utvärdering av kataraktkirurgi. J Cataract Refract Surg 2018;44:9:1090-1096.
2. Wang L, Guimaraes de Souza R, Weikert MP, Koch DD. Utvärdering av kristallin lins och intraokulära linsens lutning med hjälp av en biometer för optisk koherenstomografi med svepkälla. J Cataract Refract Surg 2019;45:1:35-40.
3. Trattler W, Donnenfeld E, Majmudar P, et al. Incidence of concomitant cataract and dry eye: En prospektiv hälsobedömning av kataraktpatienters ögonyta. IOVS 2010;51:5411.
4. Woodward MA, Randleman JB, Stulting RD. Missnöje efter implantation av multifokala intraokulära linser. J Cataract Refract Surg 2009;35:6:992-7.