- Introduction
- Materialen en methoden
- Klinisch onderzoek van patiënten
- Ethische Standaard Protocol Goedkeuringen, Registratie, en Patiënt Toestemming
- Neurochirurgische Interventie
- Statistische analyse
- Resultaten
- Patiëntkenmerken en -symptomen
- Symptomen, klinische symptomen en bevindingen 1 week na de operatie
- Symptomen, Klinische Tekenen, en Bevindingen 3 Maanden na Chirurgie
- Discussie
- Ethics Statement
- Bijdragen van auteurs
- Conflict of Interest Statement
- Acknowledgments
- Financiering
- Aanvullend materiaal
Introduction
Chiari malformation omvat een groep van pathologische entiteiten die worden gekenmerkt door de aanwezigheid van anatomische misvormingen van het cerebellum en de hersenstam. Typische symptomen zijn occipitale hoofdpijn, die verergerd wordt door hoesten; motorische en/of sensorische stoornissen, vooral van de bovenste ledematen; en onhandigheid (1, 2).
De huidige behandeling omvat een decompressie van de suboccipitale regio om de diameter van het foramen magnum te vergroten en een resectie van de achterste boog van C1. Maar er is veel kritische discussie geweest over de vraag of men het arachnoïd moet openen en ook de cerebellaire tonsillen moet verwijderen (3). De postoperatieve risico’s van deze procedure lijken hoger te zijn, met inbegrip van pseudomeningocele en hygromavorming, meningitis en hoofdpijn (2). Aan de andere kant is voldoende decompressie van de hersenstam waarschijnlijker wanneer het arachnoïd en de tonsillen worden gemanipuleerd (1, 4) (details in datablad S1 in het aanvullend materiaal). Gegevens over klinisch resultaat na chirurgische behandeling variëren als gevolg van verschillende chirurgische methoden, patiënten cohorten, en symptomen. Klinische verbetering en verbetering in het dagelijks leven zijn beschreven in verschillende studies bij 50-75% van de patiënten (2, 3). Oogmotorische stoornissen verbeterden bij 75-100% van de patiënten (5-7).
Ervaringen met cerebellaire laesies, d.w.z. ten gevolge van ischemische infarcten, leren ons dat tonsillaesies kunnen leiden tot significante oogmotorische stoornissen die invaliderende duizeligheid veroorzaken (8). Het effect van unilaterale tonsillectomie op de oculaire motoriek en de cerebellaire functie is echter nog niet systematisch onderzocht. Het hoofddoel van onze studie was te evalueren of de chirurgische procedure van suboccipitale decompressie, inclusief reductie van één cerebellaire tonsil, leidt tot oculaire motorische, vestibulaire, of cerebellaire stoornissen bij patiënten met Chiari malformatie type I.
Materialen en methoden
Klinisch onderzoek van patiënten
Veertien opeenvolgende patiënten met radiologische aanwijzingen voor Chiari malformatie type 1 werden gescreend voor deze studie op de afdelingen Neurologie en Neurochirurgie van het Universitair Ziekenhuis München. Drie patiënten hadden milde klinische verschijnselen en werden conservatief behandeld. Elf patiënten ondergingen een chirurgische ingreep met resectie of reductie van één cerebellaire tonsil en werden opgenomen in de studie. Eén patiënt ging verloren voor follow-up.
Patiënten werden onderzocht voor en op twee tijdstippen na de chirurgische ingreep: één direct na en één bij follow-up ongeveer 3 maanden na de operatie. Patiënten kregen een gestandaardiseerde vragenlijst voor typische klachten. Patiënten werden gevraagd naar hoofdpijn of nekpijn (type en uitlokkende factoren), looponvastheid, duizeligheid of vertigo (type en uitlokkende factoren), visuele problemen, audiologische problemen, motorische tekenen, sensorische tekorten, en lagere schedelzenuw tekorten.
Het onderzoek bestond uit een gestandaardiseerd neurologisch, neuro-ophthalmologisch, en neuro-otologisch onderzoek. Dit omvatte de head-thrust test, evaluatie voor spontane nystagmus met Frenzel’s bril in de primaire positie en tijdens oogafwijking, smooth pursuit, saccades, optokinetische nystagmus, visuele fixatie onderdrukking van de vestibulo-oculaire reflex (VOR), hoofdschuddende nystagmus, en bepaling van de subjectieve visuele verticaal (SVV). Afwijkingen van meer dan 2,5° werden als pathologisch beschouwd (9). De cerebellaire functie werd geëvalueerd met ataxie beoordelingsschalen, namelijk de Scale for the Assessment and Rating of Ataxia (SARA) (10) en de Spinocerebellaire Ataxie Functionele Index (SCAFI) (11). Tijdens de 3-maanden follow-up werd de vestibulaire functie neurofysiologisch onderzocht met bithermale calorische testen met behulp van het EyeSeeCam System® (pathologisch zijverschil volgens Jongkee’s formule hoger dan 25%) en luchtgeleide cervicale en botgeleide oculaire vestibulaire-evoked myogene potentialen (c/oVEMP) met behulp van het Interacoustics Eclipse System® (12). De asymmetrieverhouding moet minder dan 35% bedragen (13). Posturografische metingen werden uitgevoerd in rechtopstaande positie volgens het standaardprotocol met 10 verschillende condities met toenemende moeilijkheidsgraad (14). Subjectieve verbetering werd gemeten met een interview. Patiënten werd gevraagd met betrekking tot alle klachten samen of zij een verbetering hadden van hun symptomen 3 maanden na de interventie. Subjectieve beperkingen met betrekking tot vertigo en duizeligheid werden gemeten met de Dizziness Handicap Inventory (DHI) (15, 16). De DHI is een zelfbeoordelingsinventaris met een minimum score van 0 en een maximum score van 100 (maximale impact van duizeligheid op het dagelijks leven). De klinisch relevante veranderingsscore tussen pre- en postbehandeling in het oorspronkelijke werk is 18 (16). Alle patiënten ondergingen een routine postoperatieve MRI na 3 maanden. In het geval van bestaande syrinx, werd de grootte (lengte en diameter in millimeters) gemeten en vergeleken met preoperatieve MRI scans.
Ethische Standaard Protocol Goedkeuringen, Registratie, en Patiënt Toestemming
Deze studie werd uitgevoerd in overeenstemming met de aanbevelingen van de Institutional Review Board van de ethische commissie van de Ludwig-Maximilian Universiteit München met schriftelijke geïnformeerde toestemming van alle proefpersonen. Alle proefpersonen gaven schriftelijke geïnformeerde toestemming in overeenstemming met de Verklaring van Helsinki. Het protocol werd goedgekeurd door de Institutional Review Board van de ethische commissie van de Ludwig-Maximilian-Universiteit München. Indicatie voor chirurgische interventie werd verstrekt onafhankelijk van deelname aan deze studie.
Neurochirurgische Interventie
Patiënten ondergingen intraoperatieve elektrofysiologische monitoring voor lagere hersenzenuwen, motor-evoked potentials, en somatosensorische-evoked potentials om een bijkomend effect op de hersenstam als gevolg van overdreven kanteling van het hoofd te voorkomen. In buikligging werd het hoofd van de patiënt gefixeerd in een Mayfield klem. De chirurgische ingreep bestond uit een suboccipitale mediale dissectie van de nekspier waarbij de boog van C1 en het achterhoofdsbeen rond het foramen magnum werden blootgelegd. Eerst werd het foramen magnum vergroot door osteoclastische craniectomie van ongeveer 3 cm × 4 cm, de breedte aangepast aan de grootte van het foramen magnum. Daarna werd een laminectomie van de boog van C1 uitgevoerd op dezelfde breedte van het wervelkanaal. Intraoperatieve echografie maakte het mogelijk de uiteinden van de tonsillen te visualiseren om zo ver naar beneden te kunnen decompresseren als nodig was. Soms was een laminotomie van de bovenrand van de C2-boog noodzakelijk. C2 laminectomie werd nooit uitgevoerd om cervicale instabiliteit te vermijden. Vervolgens werd de dura op een “Y” manier geopend en gehecht aan het periost van de achterhoofdsknobbel. Na zorgvuldige dissectie van het arachnoïd werden de langere en grotere cerebellaire tonsil, alsmede de lagere hersenstam en het ruggenmerg geïdentificeerd. De geïdentificeerde tonsil werd eerst gekrompen door coagulatie van het buitenste en mediale oppervlak zonder de intracraniële vaten aan te tasten. De pia van de gecoaguleerde tonsil werd ingesneden en het tonsilweefsel werd verwijderd door voorzichtig afzuigen en bipolaire coagulatie. Uiteindelijk werd de gereduceerde tonsil op het niveau van het foramen magnum gelegd. Het gemiddelde volume gereseceerd tonsillair weefsel varieerde van 0,6 tot 2,7 cm3 (gemiddeld 1,4 cm3, SD 0,6 cm3). Tenslotte werd het gebied van de obex geïnspecteerd om een vrije uitstroom van het centrale kanaal binnen het ruggenmerg mogelijk te maken wanneer dit veilig mogelijk was. Om de craniocervicale ruimte verder te vergroten, werd een dural substituut (Lyoplant®, B. Braun) geïmplanteerd en op een waterdichte manier gehecht. Ten slotte werd de wond zorgvuldig gesloten in verschillende lagen, bv. spieren, fascia, subcutis, en cutis om CSF lekkage te voorkomen.
Statistische analyse
Statistische analyse werd uitgevoerd met SPSS Statistics 20 (IBM, Armonk, NY, USA). Aangezien de gegevens niet normaal verdeeld waren, werden niet-parametrische gepaarde tests uitgevoerd met de Wilcoxon matched pairs test om twee verwante monsters te vergelijken en de Mann-Whitney U-test voor vergelijkingen tussen groepen. Verschillen werden als significant beschouwd als p < 0,05. Deze studieopzet was exploratief.
Resultaten
Patiëntkenmerken en -symptomen
Tien patiënten met een Chiari malformatie type 1 bevestigd door MRI (6 vrouwen, gemiddelde leeftijd 37 jaar, range 18-57) werden in deze studie geïncludeerd. De volgende waarden zijn gemiddelde waarden ± standaarddeviatie. De deelnemers werden preoperatief onderzocht (27 ± 48 dagen voor de operatie; range 1 dag-5 maanden, n = 10) en op twee tijdstippen na de chirurgische ingreep. Voor verdere details over klinische gegevens, zie tabel 1. In ons cohort was de gemiddelde duur van de symptomen 4 ± 3 jaar (tussen 3 maanden-11 jaar). De tijd tussen het begin van de symptomen en de juiste diagnose was 3 ± 3 jaar (range 3 maanden-10 jaar). Op MRI was syringomyelia aanwezig bij 70% van de patiënten. De tonsillaire afdaling varieerde van 0,7 tot 2,2 cm (gemiddeld 1,4 cm, SD 0,6 cm). De lengte van de syringomyelia varieerde tussen één en meer dan 10 spinale segmenten, de grootte tussen 1,5 en 0,3 mm in maximale diameter. Figuur 1 toont patiënt nummer vier met een significante syringomyelia als gevolg van Chiari type I malformatie pre- en postoperatief.
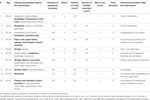
Tabel 1. Klinische presentatie en beloop na chirurgische ingreep.
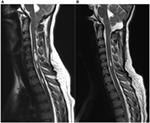
Figuur 1. Syringomyelia als gevolg van Chiari type I malformatie voor (A) en 3 maanden na (B) chirurgische decompressie. (A) Deze 19-jarige vrouw klaagde over occipitale hoofdpijn, hypesthesie van de bovenste ledematen, evenals duizeligheid aanvallen. Preoperatieve sagittale T2-gewogen MR-beelden tonen amandelafdaling tot aan de onderste rand van de boog van C2 en een significante multi-compartimentele syringomyelia in het cervicale ruggenmerg. (B) Postoperatieve MR-beelden tonen duidelijk een duidelijke vermindering van de reeds bestaande syrinx en een verminderde lengte van de tonsillen bij het foramen magnum. De patiënt meldde een opmerkelijke verbetering van de symptomen na de chirurgische decompressie.
De voornaamste symptomen waren recidiverende aanvallen van duizeligheid of vertigo (60%), hoofdpijn en nekpijn, die verergerde bij hoesten en specifieke hoofdbewegingen (50%) en dys-/hypesthesie in de bovenste ledematen (50%).
In termen van klinisch-neurologische kenmerken, waren de belangrijkste bevindingen ataxie in de bovenste ledematen (vinger-chase dysmetrie, intentie tremor, dysdiadochokinesis) (6/10 patiënten) en dys- en hypaesthesie (5/10 patiënten). Voor verdere details van het klinisch onderzoek, zie tabel 2 (A).
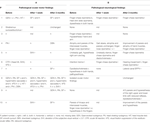
Tabel 2. Oculaire motoriek (A) en neurologische bevindingen (B) voor en na chirurgische interventie.
Bij het neuro-ophthalmologisch onderzoek vertoonden vijf patiënten abnormale oogmotorische bevindingen, waaronder hoofdschuddende nystagmus (n = 3), gaze-evoked-nystagmus, gestoorde fixatie onderdrukking van de VOR, pathologische hoofd impulstest (elk n = 2), afwijking van SVV, hoofd kanteling, hypermetrische saccades, rebound nystagmus, saccadische vloeiende achtervolging, en downbeat nystagmus (DBN) (elk n = 1). Voor verdere informatie, zie Tabel 2 (B).
Patiënten hadden milde cerebellaire tekorten in de onderzochte scores. De gemiddelde totale SARA score was 0,6 ± 0,9 (de score varieert van 0 = geen ataxie tot 40 = ernstige ataxie). De gemiddelde 8MW was 5,1 ± 0,5 s. De 9-Hole peg test (9HPT) van de dominante hand was 20,1 ± 2,2 s en van de niet-dominante hand 21,3 ± 2,6 s. De gemiddelde PATA-snelheid was 27,9 ± 3,9. Voor verdere informatie zie tabel 3.

Tabel 3. Cerebellaire functie geëvalueerd door de Scale for the Assessment and Rating of Ataxia (SARA) en de Spinocerebellaire Ataxia Functional Index (SCAFI) voor en na chirurgische interventie.
Negen van de 10 patiënten ondergingen een calorische test voor chirurgische interventie, acht o/cVEMP. Zes patiënten hadden een abnormale vestibulaire functie in deze tests: drie patiënten (nr. 2, 3, en 7) hadden een pathologisch zijverschil in calorische tests, wat wijst op een tekort in horizontale kanaalfunctie; drie andere patiënten hadden pathologische o/cVEMP-tests, wat wijst op een tekort in otolietfunctie (nr. 1, 9, en 10).
De totale gemiddelde DHI was 17 (range 0-70), wat wijst op een lichte handicap. Voor verdere informatie, zie tabel 4.

Tabel 4. Vestibulaire testen van horizontaal kanaal (calorische testen), sacculaire , en utriculaire functie evenals subjectieve beperking, gemeten met de Dizziness Handicap Inventory (DHI), voor en 3 maanden na chirurgische interventie.
Patiënten hadden een neiging tot slechtere prestaties in posturografie in vergelijking met gezonde controles gepubliceerd in andere studies in ons centrum (17). Staande op vaste grond vertoonden negen van de tien patiënten een zwaaipatroon dat vergelijkbaar was met fobische posturale vertigo in een kunstmatig netwerk (14). Voor meer informatie, zie tabel 5.

Tabel 5. Extract van posturografische gegevens met totale en gerichte zwaai, kwadratisch gemiddelde (RMS), evenals snelle Fouriertransformatie (FFT) voor en na chirurgische interventie bij vier geselecteerde onderzoeken.
Symptomen, klinische symptomen en bevindingen 1 week na de operatie
Neuro-ophthalmologisch onderzoek toonde een afwijking van de SVV naar rechts na resectie van de linker tonsil (patiënt nr. vijf 5,2° en patiënt nr. tien 4,5°) en nieuwe tekorten in de vloeiende achtervolging (nr. 1). Voor verdere informatie, zie tabel 2.
Symptomen, Klinische Tekenen, en Bevindingen 3 Maanden na Chirurgie
Voldoende suboccipitale decompressie leidde tot verbetering van de symptomen (gemeten met een interview over alle symptomen vóór de ingreep) bij 9/10 van de patiënten in follow-up zonder invloed van de zijde van de geresecteerde tonsil. Twee patiënten waren klachtenvrij na de neurochirurgische ingreep (no. 1, 2). Bij zeven patiënten verbeterden de symptomen (nr. 3-8, nr. 10). Eén patiënt had grote complicaties als gevolg van liquorlekkage en daaropvolgende meningitis. Hij had chirurgische revisie nodig voor durale lekkage, en de symptomen verbeterden langzaam gedurende enkele weken (nr. 9). Bij follow-up, had hij een residuele milde rechtszijdige hemiparese. Er waren geen andere complicaties bij een van de andere patiënten. De grootte en lengte van de reeds bestaande syringomyelia nam bij alle patiënten af. Voor verdere informatie, zie Tabellen 1 en 2 (B).
Neuro-ophthalmologisch verbeterden hoofdschuddende nystagmus, VOR, oculaire kantelreactie, en DBN bij alle aangedane patiënten. Een gedeeltelijke verbetering kon worden waargenomen in gaze-evoked nystagmus en fixatie onderdrukking van de VOR.
Nieuwe oculair motorische stoornissen na de operatie waren smooth pursuit deficits (nr. 1, 7, 9, 10), DBN (nr. 4), en gaze-evoked nystagmus en rebound nystagmus (nr. 9). Al deze patiënten waren asymptomatisch. Patiënt nummer 9 met grote postoperatieve complicaties had verdere nieuwe vestibulocerebellaire disfuncties, waaronder gaze-evoked nystagmus, rebound nystagmus, verticale smooth pursuit tekort, en vestibulaire tekorten in de calorische testen en meldde meer beperkingen in de DHI. Voor meer informatie, zie tabel 2 (A) en tabel 4.
De twee patiënten met pathologische cVEMP verbeterden, evenals een van de drie patiënten met abnormale calorische testen. De gemiddelde DHI verbeterde van 17 tot 6 na de chirurgische ingreep (p = 0,273), vooral op basis van twee patiënten (nr. 2, 6), die een significante verbetering hadden van de beperking als gevolg van vertigo en duizeligheid. Voor verdere resultaten, zie tabel 4.
In posturografische metingen na de operatie, veranderde de totale sway (en RMS waarden) niet significant. Er was geen typische cerebellaire 3 Hz-slingering. Voor verdere informatie, zie tabel 5.
Discussie
De belangrijkste bevindingen van deze prospectieve studie zijn als volgt.
Ten eerste, preoperatief neuro-opthalmologisch onderzoek toonde abnormale bevindingen bij 50% van de patiënten, waaronder hoofd-schuddende nystagmus, gaze-evoked-nystagmus, gestoorde fixatie-onderdrukking van de VOR, deviatie van de SVV, hoofdkanteling, hypermetrische saccades, rebound nystagmus, saccadische vloeiende achtervolging, en DBN. 70% van de patiënten had een abnormale vestibulaire functie: twee patiënten hadden een pathologische hoofdimpulstest die duidde op een hoogfrequent tekort van de VOR, drie patiënten hadden een pathologische calorische test die de laagfrequente functie van de VOR testte en drie hadden een abnormale otolietfunctie getest met vestibulaire opgewekte myogene potentialen.
Patiënten hadden slechts milde tot matige cerebellaire tekenen (vooral vinger-chase dysmetrie). De klinische symptomen van onze Chiari-patiënten waren vergelijkbaar met die in andere studies (1, 2, 18) met uitzondering van de hogere vestibulaire symptomen die eerdere resultaten ondersteunen dat de detectie hoger is op afdelingen gespecialiseerd in neuro-otologie (6). In een studie met 77 Chiari-patiënten in een gespecialiseerde afdeling gedurende meerdere jaren, vertoonde 55% van de patiënten preoperatieve afwijkingen in de onderzoeken van het oculaire motorische systeem, waaronder horizontale spontane nystagmus (27%), saccadische vloeiende achtervolging (29%), positioneel geïnduceerde nystagmus (21%), saccadische dysmetrie (10%), en DBN (7%) (18). Het grote aantal patiënten met spontane horizontale nystagmus kon niet worden gereproduceerd door onze gegevens, hoewel drie patiënten (39%) een horizontale hoofdschuddende nystagmus hadden, wat suggereert dat de snelheidsopslag was aangetast.
Ten tweede, chirurgische interventie inclusief tonsillectomie leidde tot subjectieve en objectieve verbetering van de symptomen bij 9/10 van de patiënten. De fijne motoriek en het looppatroon gemeten met SCAFI verbeterden significant. Verstoorde vestibulaire (horizontale kanaal-, sacculaire- en utriculaire) functie verbeterde bij vijf van de zeven patiënten met een verstoorde functie vóór de operatie, vooral wat betreft de hoogfrequente VOR-functie en de sacculaire otolietfunctie. Oculaire motorische stoornissen verbeterden bij alle betrokken patiënten wat betreft hoofdschuddende nystagmus, VOR, oculaire kantelreactie, en DBN. Bij sommige patiënten kon verdere verbetering worden waargenomen in termen van gaze-evoked nystagmus en fixatie onderdrukking van de VOR.
De subjectieve verbetering in onze serie overtreft die van case series en reviews die over het algemeen een verbetering van ongeveer 75% laten zien (3). Echter, tonsillaire resectie werd beschreven in slechts 27% van de patiënten met suboccipitale decompressie volgens een review over een chirurgische serie tussen 1965 en 2013 (3). In een andere serie van 177 patiënten, die posterieure fossa chirurgie ondergingen, vertoonden de 137 patiënten die een tonsillaire resectie ondergingen met daaropvolgende grotere subarachnoïdale cisternen een meer uitgesproken vermindering van de grootte van syringomyelia en vervolgens een grotere verbetering van hun symptomen (1). In een andere observationele studie bij 77 patiënten had tonsillaire resectie goede resultaten bij 100% vergeleken met 64,8% bij degenen met alleen foramen magnum decompressie (4). In een grote serie van 371 patiënten met decompressie van de fossa posterior zonder tonsillaire resectie, werd een verbetering van de preoperatieve symptomen beschreven bij slechts 73,6% van de patiënten (19).
Derde, neuro-ophthalmologisch onderzoek na suboccipitale decompressie, inclusief tonsillaire reductie, toonde nieuwe, maar meestal asymptomatische, oogmotorische tekorten aan bij vijf patiënten, waaronder smooth pursuit tekorten, horizontaal gaze-evoked nystagmus, rebound nystagmus, en DBN. Contralaterale (aan de kant van de tonsillaire reductie) afwijking van het SVV was tijdelijk bij 20% van de patiënten en werd gecompenseerd bij follow-up. Eerdere retrospectieve studies over vestibulo-oculaire manifestaties bij Chiari malformatie of syringomyelia toonden een opmerkelijke oplossing van oculair motorische stoornissen van 75-100% na decompressie zonder tonsillectomie (5-7). De chirurgische procedure in deze series bestond uit decompressie van het foramen magnum en C1 laminectomie inclusief duroplastie zonder tonsillaire resectie. Anderzijds was het oogmotorisch onderzoek, dat niet werd uitgevoerd door gespecialiseerde neuro-optalmologen, niet zo gedetailleerd en gestandaardiseerd als in onze serie.
Tot nu toe zijn er geen publicaties over oogmotorische, cerebellaire en vestibulaire bijwerkingen van suboccipitale decompressie met unilaterale reductie van de cerebellaire tonsil, die in neuro-anatomische studies wordt beschouwd als een belangrijk onderdeel van het vestibulocerebellum. In dierexperimenten leidden chirurgische laesies van de flocculus en paraflocculus tot een verstoorde vloeiende achtervolging, horizontaal door de blik opgewekte nystagmus, rebound nystagmus, en DBN (20).
In onze studie beschreven wij nieuwe oogmotorische stoornissen na suboccipitale decompressie met reductie van één cerebellaire tonsil, waaronder soepele achtervolgingsstoornissen, horizontaal gaze-evoked nystagmus, rebound nystagmus, en DBN, evenals contralaterale deviatie van de SVV. Zoals beschreven, zijn deze bevindingen consistent met dierstudies. Een casusbeschrijving van een patiënt met een acuut geïsoleerd unilateraal infarct van de cerebellaire tonsil toonde een gestoorde vloeiende achtervolging, een ipsilaterale nystagmus, blik-geëvoceerde nystagmus, en een milde contralaterale kanteling van het SVV (8). Samenvattend, onze resultaten tonen aan dat de menselijke tonsil voornamelijk lijkt bij te dragen aan het soepele nastreven en het gaze holding netwerk (8). Dit wordt ondersteund door anatomische connectiviteitsstudies, aangezien de paraflocculus voornamelijk input ontvangt van de contralaterale pontine kernen (21), de contralaterale nucleus olivaris inferior, en de paramediane tractus, wat een belangrijke functie suggereert in de adaptieve oculaire motorcontrole en het neurale integratienetwerk (22).
Waarom zijn de tekorten na een unilaterale tonsillectomie zo matig in vergelijking met klinische bevindingen, zelfs na kleine tonsillaire infarcties? Een waarschijnlijke verklaring zou kunnen zijn dat de functie al verminderd is door compressie en dat dit tekort al centraal gecompenseerd is. Bovendien was de grootte van de perioperatieve tonsillaire laesie kleiner.
We zijn ons bewust van de beperkingen van onze studie. Ten eerste, het ontwerp is prospectief, maar niet gecontroleerd. Intraoperatieve neurochirurgische beslissingen, d.w.z. aan de kant van de verkleinde tonsil, werden niet gerandomiseerd. Het aantal patiënten is vrij klein (n = 10) in vergelijking met retrospectieve studies (6, 18). Onze resultaten waren gebaseerd op onderzoek door gespecialiseerde orthoptisten. De meeste nieuwe oculair motorische stoornissen waren mild en alleen aantoonbaar bij gedetailleerd oculair motorisch onderzoek en zouden daarom gemist kunnen worden in andere studies. Een andere beperking is het tijdsbestek waarin de postoperatieve vervolgonderzoeken plaatsvonden. Aangezien bekend is dat het cerebellum een opmerkelijk compenserend vermogen heeft, zou dit onze resultaten kunnen hebben beïnvloed. Tijdens het eerste postoperatieve onderzoek gebruikten twee patiënten tilidine als pijnstiller, waarvan bekend is dat het de vlotte achtervolging beïnvloedt (23). Daarom kunnen medische interacties op dit moment niet worden uitgesloten. Deze studie was exploratief zonder correctie voor meervoudige testen, wat de significantie van de SCAFI test had kunnen beïnvloeden.
Suboccipitale decompressie inclusief reductie van één cerebellaire tonsil kan leiden tot vergelijkbare oculair-motorische tekorten als bij ischemische infarcten; echter, bijna al onze patiënten waren asymptomatisch. Met een subjectieve en klinische verbetering bij 9/10 van onze patiënten, kunnen wij de resectie van één cerebellaire tonsil bevorderen indien de grootte van de tonsil of de mate van neerwaartse verplaatsing dit noodzakelijk maakt. Neuro-anatomisch bevestigen onze resultaten de rol van de tonsil in de vloeiende achtervolging en het gaze holding netwerk (8, 24). Echter, onze studie omvat een complexe neurochirurgische procedure met decompressie van de suboccipitale regio inclusief tonsillaire reductie, waardoor precieze anatomische lokalisatie uitgesloten is. Vestibulaire tekorten wijzen op een tonus disbalans voor het halfcirkelvormige kanaal en otoliet systeem, die typisch gelokaliseerd is in de flocculus of hersenstam (25). Samenvattend is dit de eerste prospectieve klinische studie over het effect van unilaterale cerebellaire tonsil resectie op de oogmotoriek, vestibulaire en cerebellaire functie. Chirurgische decompressie, inclusief unilaterale cerebellaire tonsilreductie/resectie, leidt tot een goede klinische uitkomst wat betreft de klachten, fijne motoriek en het lopen van patiënten zonder effect van de zijde van de geresecteerde tonsil.
Niettemin kan een gedetailleerd postoperatief onderzoek oculair-motorische stoornissen vertonen die vergelijkbaar zijn met die ten gevolge van ischemische infarcten (smooth pursuit deficits, horizontaal door de blik opgewekte nystagmus, rebound nystagmus, en DBN evenals deviatie van de SVV), hetgeen de anatomische rol van de tonsil in smooth pursuit en het gaze holding netwerk bevestigt; de symptomen zijn echter mild en asymptomatisch in ons Chiari patiënten cohort.
Ethics Statement
Deze studie werd uitgevoerd in overeenstemming met de aanbevelingen van de Institutional Review Board van de ethische commissie van de Ludwig-Maximilian Universiteit München met schriftelijke geïnformeerde toestemming van alle proefpersonen. Alle proefpersonen gaven schriftelijke geïnformeerde toestemming in overeenstemming met de Verklaring van Helsinki. Het protocol werd goedgekeurd door de Institutional Review Board van de ethische commissie van de Ludwig-Maximilian-Universiteit München. Indicatie voor chirurgische interventie werd onafhankelijk van deelname aan deze studie gegeven.
Bijdragen van auteurs
NG: onderzoeksproject (concept, organisatie, uitvoering, interpretatie van de gegevens), statistische analyse (ontwerp, uitvoering), manuscript voorbereiding (schrijven van het eerste concept, review). KF: onderzoeksproject (conceptie, organisatie, uitvoering), manuscript voorbereiding (review en kritiek). FI en MK: onderzoeksproject (uitvoering), voorbereiding van het manuscript (beoordeling). SK: onderzoeksproject (interpretatie van de gegevens), voorbereiding van het manuscript (beoordeling). JT: onderzoeksproject (idee voor de studie, opzet, interpretatie van de gegevens), manuscript voorbereiding (review en kritiek). MS: onderzoeksproject (idee voor de studie, conceptie, interpretatie van de gegevens), manuscript voorbereiding (review en kritiek) met inbegrip van medisch schrijven voor de inhoud. AP: onderzoeksproject (concept, organisatie, uitvoering, interpretatie van de gegevens), manuscript voorbereiding (review en kritiek) met inbegrip van medisch schrijven voor inhoud.
Conflict of Interest Statement
De auteurs verklaren dat het onderzoek werd uitgevoerd in de afwezigheid van enige commerciële of financiële relaties die zouden kunnen worden opgevat als een potentieel belangenconflict.
Acknowledgments
De auteurs danken Katie Göttlinger voor de copyediting van dit manuscript, Mona Klemm voor het orthoptisch onderzoek van de patiënten, en Andrea Lehner-Bauer voor de calorische testen.
Financiering
Deze studie werd ondersteund door het Duitse Ministerie van Onderwijs en Onderzoek (BMBF), subsidie 01EO1401 aan het Duitse Centrum voor Vertigo en Evenwichtsstoornissen (DSGZ).
Aanvullend materiaal
1. Batzdorf U, McArthur DL, Bentson JR. Chirurgische behandeling van Chiari malformatie met en zonder syringomyelia: ervaring met 177 volwassen patiënten. J Neurosurg (2013) 118(2):232-42. doi:10.3171/2012.10.JNS12305
PubMed Abstract | CrossRef Full Text | Google Scholar
3. Arnautovic A, Splavski B, Boop FA, Arnautovic KI. Pediatric and adult Chiari malformation type I surgical series 1965-2013: a review of demographics, operative treatment, and outcomes. J Neurosurg Pediatr (2015) 15(2):161-77. doi:10.3171/2014.10.PEDS14295
PubMed Abstract | CrossRef Full Text | Google Scholar
4. Guyotat J, Bret P, Jouanneau E, Ricci AC, Lapras C. Syringomyelia geassocieerd met type I Chiari malformatie. A 21-year retrospective study on 75 cases treated by foramen magnum decompression with a special emphasis on the value of tonsils resection. Acta Neurochir (Wien) (1998) 140(8):745-54. doi:10.1007/s007010050175
PubMed Abstract | CrossRef Full Text | Google Scholar
6. Liebenberg WA, Georges H, Demetriades AK, Hardwidge C. Does posterior fossa decompression improve oculomotor and vestibulo-ocular manifestations in Chiari 1 malformation? Acta Neurochir (Wien) (2005) 147(12):1239-40; discussion 40. doi:10.1007/s00701-005-0612-5
CrossRef Full Text | Google Scholar
9. Dieterich M, Brandt T. Oculaire torsie en kanteling van subjectieve visuele verticaal zijn gevoelige hersenstamtekenen. Ann Neurol (1993) 33(3):292-9. doi:10.1002/ana.410330311
PubMed Abstract | CrossRef Full Text | Google Scholar
12. Bremova T, Bayer O, Agrawal Y, Kremmyda O, Brandt T, Teufel J, et al. Ocular VEMPs indicate repositioning of otoconia to the utricle after successful liberatory manoeuvres in benign paroxysmal positioning vertigo. Acta Otolaryngol (2013) 133(12):1297-303. doi:10.3109/00016489.2013.829922
PubMed Abstract | CrossRef Full Text | Google Scholar
16. Jacobson GP, Newman CW. De ontwikkeling van de Dizziness Handicap Inventory. Arch Otolaryngol Head Neck Surg (1990) 116(4):424-7. doi:10.1001/archotol.1990.01870040046011
PubMed Abstract | CrossRef Full Text | Google Scholar
17. Zwergal A, la Fougere C, Lorenzl S, Rominger A, Xiong G, Deutschenbaur L, et al. Posturale onevenwichtigheid en vallen in PSP correleren met functionele pathologie van de thalamus. Neurology (2011) 77(2):101-9. doi:10.1212/WNL.0b013e318223c79d
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Klekamp J. Chirurgische behandeling van Chiari I malformatie – analyse van intraoperatieve bevindingen, complicaties, en uitkomst voor 371 foramen magnum decompressies. Neurochirurgie (2012) 71(2):365-80; discussie 80. doi:10.1227/NEU.0b013e31825c3426
CrossRef Full Text | Google Scholar
20. Zee DS, Yamazaki A, Butler PH, Gucer G. Effecten van ablatie van flocculus en paraflocculus van oogbewegingen bij primaten. J Neurophysiol (1981) 46(4):878-99.
Google Scholar
22. Leigh RJ, Zee DS. De neurologie van oogbewegingen. New York: Oxford University Press (2006).
Google Scholar
23. Thömke F. Augenbewegungsstörungen – Ein klinischer Leitfaden für Neurologen. 2nd ed. Stuttgart: Thieme (2008).
Google Scholar
24. Nagao S. Different roles of flocculus and ventral paraflocculus for oculomotor control in the primate. Neuroreport (1992) 3(1):13-6. doi:10.1097/00001756-199201000-00003
PubMed Abstract | CrossRef Full Text | Google Scholar