Original Editor – Lauren Newcombe como parte da World Physiotherapy Network for Amputee Rehabilitation Project
Top Contributors – Sheik Abdul Khadir, Tarina van der Stockt, Tony Lowe, Aicha Benyaich e Kim Jackson
Introduction
As with any surgery, having an amputation carries a risk of complications. Os cirurgiões terão como objectivo reconstruir o membro o melhor possível, tendo em conta a viabilidade dos tecidos moles, o comprimento do osso e outras considerações anatómicas. No entanto, o estado da doença subjacente e o manejo pós-operatório podem resultar em complicações, as mais comuns das quais são:
- Oedema
- Feridas e infecção
- Painha
- Fraqueza e contraturas musculares
- Instabilidade pontual
- Disfunçãoautonómica
- Complicações específicas da osteointegração
Low et al. revisaram os dados de 2879 pacientes nos EUA que sofreram grandes amputações nos membros inferiores após traumatismos nos membros inferiores. Eles descobriram uma alta taxa de complicações entre esse grupo de pacientes e pelo menos 41,8% desses pacientes tiveram que passar por pelo menos uma amputação de revisão. Estes pacientes permaneceram 5,5 dias mais no hospital quando comparados com os pacientes que não foram submetidos a uma revisão. Para esta síndrome do compartimento populacional após o trauma inicial foi um preditor significativo de complicações pós-cirúrgicas.
Oedema
Oedema do coto ocorre como resultado do trauma e do manuseio inadequado dos tecidos durante a cirurgia . Após a amputação, há um desequilíbrio entre a transferência de líquidos através das membranas capilares e a reabsorção linfática . Isto, em combinação com a redução do tónus muscular e inactividade, pode levar a edema do coto. As complicações que podem surgir do edema do coto incluem a ruptura da ferida, dor, mobilidade reduzida e dificuldades com o ajuste protético.
Numeras intervenções são usadas para controlar e prevenir o edema do coto pós-operatório, incluindo, meias de compressão, curativos rígidos removíveis, exercícios, tábuas de coto de cadeira de rodas e auxílio de PPAM. A orientação de edema pós-operatório da BACPAR (2012) detalha as evidências por trás dessas intervenções e recomenda o uso de curativos rígidos removíveis onde a experiência, tempo e recursos permitem. Também de acordo com esta diretriz, o auxílio PPAM, placas de cepa e meias de compressão têm algumas evidências para o controle de edema, mas não é a sua função principal. Veja Acute post-surgical management of the amputee para mais informações.
Wounds and Infection
Surgical site infection after amputation is common and as well as increasing patient morbidity, can have negative effects on healing, phantom pain and time to proosthetic fitting . Os fatores de risco para uma infecção de coto incluem diabetes mellitus, velhice e tabagismo, que são denominadores comuns entre a população amputada . A decisão de inserir um dreno e usar clips em vez de suturas também está associada ao aumento do risco de infecção.
A literatura sugere uma taxa de infecção pós-operatória que varia entre 12-70% no Reino Unido, mas isto deve-se amplamente à variação na classificação das feridas do coto. O Centre for Disease Control (CDC) Surgical Site Infection (SSI) Criteria (2008) visa tornar esta classificação mais padronizada:
| Infecção do sítio cirúrgico de incisão superficial | Infecção do sítio cirúrgico de incisão profunda |
|---|---|
|
A Infecção do sítio cirúrgico de incisão superficial deve cumprir o seguinte critério :
|
Uma infecção do sítio cirúrgico incisional profunda satisfaz o seguinte critério:
|
As potenciais consequências da infecção incluem a terapia de vacina, desbridamento de feridas e cirurgia de revisão. Isto pode aumentar o tempo de internação hospitalar e o risco de morbidades secundárias, como pneumonia ou redução da função. As feridas devem ser inspecionadas regularmente para que quaisquer sinais de infecção possam ser detectados.
A ferida também pode abrir ao longo da linha cirúrgica (deiscência). Isto acontece quando a ferida não é suficientemente forte para resistir às forças colocadas sobre ela e pode resultar na exposição de músculos e ossos. Estas forças incluem uma queda directa (mais comum), traumatismo ou tosquia. Outras causas podem incluir a remoção das suturas demasiado cedo ou o inchaço do membro residual. A intervenção cirúrgica é normalmente indicada com deiscência total.
Os seguintes tipos de feridas podem ser encontrados:
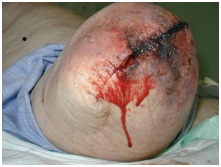
Necrose tecidual
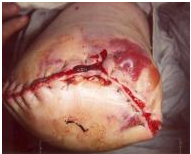
Perfusão tecidual fraca leva a isquemia e necrose. Podem ser observadas alterações da pele empoeirada, descoloração mosqueada e slough. Isto pode levar a uma subsequente quebra e deiscência da ferida. Dependendo da extensão do tecido não viável, o desbridamento da ferida ou cirurgia de revisão é frequentemente necessário.
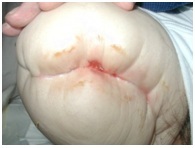
Pele Blisters
EDema ferido, elasticidade reduzida ou curativos de cotovelo apertados, e curativos adesivos aplicados com tensão podem todos aumentar o atrito da epiderme e causar bolhas na pele. Também se podem formar bolhas devido a infecção, tracção e uma reacção alérgica.
Sinus e osteomielite
Um seio infectado e profundo pode muitas vezes mascarar a osteomielite e retardar a cicatrização. O seio pode estender-se desde a pele até aos tecidos subcutâneos e o seu tratamento inclui frequentemente uma terapia antibiótica agressiva. Por vezes, a cirurgia é uma opção, contudo, isto pode ter impacto na forma do coto e nos resultados da reabilitação
Mais informações sobre a cicatrização da ferida após a amputação do membro inferior da Academia Americana de Ortopedistas & Prosthetists.
Pain
Pain é uma consequência inevitável da amputação. Existem vários tipos de sensações após uma amputação que devem ser discutidas quando se refere à dor após a amputação. Algumas delas são extremamente dolorosas e terrivelmente desagradáveis; outras são simplesmente estranhas ou desconcertantes. De uma forma ou de outra, são experimentadas pela maioria das pessoas após uma amputação.
Pós a amputação a dor pode ser isolada ao membro residual ou pode ocorrer como dor fantasma. Para muitos, a dor não resultará apenas do trauma da cirurgia, mas também incluirá uma apresentação neuropática conhecida como dor no membro fantasma (PLP). Quando a amputação resulta de um incidente traumático, como em um cenário de desastre, isso pode ser complicado pela coexistência de lesões no mesmo membro ou em outras partes do corpo. Para os fisioterapeutas envolvidos nos estágios iniciais e pós agudos da reabilitação, o desafio é determinar as causas nociceptivas e neuropáticas que requerem atenção a fim de gerenciar o paciente e assim permitir que a reabilitação efetiva ocorra.
- Dor Pós-Amputação: A dor pós-amputação no local da ferida deve ser distinguida da dor no membro residual e no membro fantasma. Após a amputação, todos os três podem ocorrer juntos
- Dor no membro residual (RLP): Os pacientes podem frequentemente sentir dor ou sensações nas áreas adjacentes à parte amputada do corpo. Isto é conhecido como dor no membro residual (RLP) ou dor no coto. Muitas vezes é confundida com e sua intensidade é positivamente correlacionada com a PLP.
- Sensação de Membro Fantasma: Esta é uma experiência normal para a maioria dos amputados, mas não é uma sensação nociva, que pode ser descrita pelo paciente como desagradável. Muitas vezes pode ser descrita como uma leve sensação de formigamento, ou em tais casos, a chave é a re-afirmação.
- Dor Fantasma nos Membros (PLP): Classificada como dor neuropática, enquanto a RLP e a dor pós-amputação são classificadas como dor nociceptiva. A PLP é frequentemente mais intensa na porção distal do membro fantasma e pode ser exacerbada ou desencadeada por factores físicos (pressão no membro residual, hora do dia, clima) e psicológicos, tais como stress emocional. Os descritores comumente usados incluem aguçado, cólicas, queimaduras, elétrico, saltos, esmagamento e cólicas.
Além desses 4 tipos de dor que podem ser experimentados após a amputação, os clínicos também devem estar cientes da dor que pode ser causada pela patologia coexistente:
- Dor vascular – como claudicação induzida por exercícios ou dor causada por doença vascular
- Dor músculo-esquelética – dor de outras lesões sofridas durante uma amputação traumática, dor músculo-esquelética causada por padrões anormais de marcha, dor causada por processos normais de envelhecimento, ou desgaste excessivo das articulações e tecido mole do membro residual.
- Neuromas – dor localizada, aguda/parassestésica reproduzida pela palpação local e pelo sinal de Tinel, aliviada pela injeção de LA.
Dor protética também é uma preocupação e pode ser causada por:
- Isolha de encaixe – falta de contato distal, alívio ósseo insuficiente, muito apertado, muito frouxo, pisoteamento causando atrito/blisters
- Alinhamento incorreto e distribuição de pressão
- Prótese mal colocada, incluindo o número/espessura das meias
- Suorização excessiva/desintegração da pele Hiperplasia errática
Tratamentos
Existe uma grande variedade de métodos médicos/cirúrgicos e não médicos para o tratamento da dor pós-amputação:
- Analisia pós operatória tardia
- Educação da paciente
- Edema limite
- Prevenir contraturas
- Disfazer face a fraqueza e desequilíbrios músculo-esqueléticos
- Desensibilização – massagem/bandagem
- Mover o paciente, distracção ajuda
- Treinamento protético precoce
Below Peter Le Feurve, um fisioterapeuta com interesse na dor fala sobre o tratamento da dor em amputados;
Ler mais sobre o manejo da dor em amputados
Ler sobre a dor em membros fantasmas
Ler sobre terapia de espelho e imagens motoras graduadas
Fraqueza do músculo, Contracturas e instabilidade articular
Após a amputação, não é raro que os pacientes experimentem dor, fraqueza muscular ou instabilidade em estruturas não diretamente associadas com a amputação. Essas estruturas compensatórias são os músculos e articulações que são necessários para realizar funções adicionais após a amputação, muitas vezes resultando em rigidez, espasmo ou dor.
Os efeitos do repouso na cama e da mobilidade reduzida também estão bem documentados. O descondicionamento resulta em diminuição da massa muscular, encurtamento do sarcômero, redução da força muscular e alterações nas estruturas cartilaginosas . É, portanto, crucial que os pacientes amputados empreendam programas de reabilitação funcional e exercícios físicos personalizados desde o primeiro dia após a cirurgia. As contraturas de flexão da anca e as contraturas de flexão do joelho são complicações comuns após a amputação e podem ter um impacto significativo na reabilitação protética.
Exercícios de ROM devem ser incorporados para evitar contraturas, assim como deitados para evitar contraturas de flexão do quadril, um saco de areia poderia ser colocado ao lado do resíduo para evitar uma contração de abdução do quadril. Um saco de areia também poderia ser colocado na parte inferior de um resíduo transtibial quando o paciente está propenso, para evitar contraturas de flexão do quadril.
Os regimes de fisioterapia devem ser constituídos pelos seguintes elementos:
- Exercícios de amplitude de movimentos
- Exercícios de reforço
- Extensões
- Exercícios de estabilidade do núcleo
- Prática de mobilidade precoce
- Prática de transferência
- Exercícios de equilíbrio
- PPAM auxiliar e reanimação da marchaeducação
Disfunção Autônoma
Sindromes de dor regionais complexas (SDRC) são distúrbios de dor neuropática que se desenvolvem como uma conseqüência desproporcional do trauma que afeta os membros. Os sintomas incluem dor distal, alodinia e disfunção autonômica e motora. O membro residual pode parecer quente, inchado e trófico devido ao controle alterado do sistema nervoso simpático.
Devido à falta de compreensão sobre as anormalidades fisiopatológicas subjacentes ao SDRC, o tratamento deve ser multidisciplinar e composto por neurologistas, fisioterapeutas e psicólogos, para citar apenas alguns. Os antidepressivos são comprovadamente benéficos na redução da dor neuropática juntamente com os bloqueios nervosos, TENS, exercícios graduais e mobilização.
Complicações específicas da osteointegração em pacientes trans femorais
Complicações maiores raras
- Mecânicas: fracturas dos parafusos dos pilares, pilares, fixações, afrouxamento do implante
Complicações menores comuns:
- A mais frequente é infecção superficial e complicações de partes moles
Recursos
Complicações músculo-esqueléticas em amputados: A sua Prevenção e Gestão
- 1.0 1.1 EE baixo, Inkellis E, Morshed S. Complicações e amputação de revisão após perda do membro inferior relacionada com trauma. Lesão. 2017 Fev 1;48(2):364-70. (resumo)
- Elizabeth Bouch, Katie Burns, Elizabeth Geer, Matthew Fuller e Anna Rose. Orientação para a equipe multidisciplinar no manejo de edema de residência pós-operatória em amputados de membros inferiores. BACPAR
- Airaksinen, O., Kolari, P.J., Herve, R. e Holopainen, R. (1988) Tratamento de edema pós-traumático nos membros inferiores por compressão pneumática intermitente. Scandinavian Journal of Rehabilitation Medicine, 20(1), pp.25-28
- Engstrom, B e Van de Ven, C (1999). Terapia para Amputados. Churchill Livingstone.
- Bouch E, Burns K, Geer E, Fuller M, Rose A. Orientação para a equipe multidisciplinar sobre o manejo do edema de residência pós-cirúrgico em amputados de membros inferiores. BACPAR orientação de edema pós-operatório (2012)
- Coulston, J E, Tuff V, Twine C P, Chester J F, Eyers P S e Stewart A H R (2012) Factores Cirúrgicos na Prevenção de Infecção após Amputação Major de Membros Infecciosos Infecciosos. European Journal of Vascular and Endovascular Surgery, 43 (5), pp.556-560
- 7.0 7.1 Mcintosh J e Earnshaw J J J (2009) Antibiotic Prophylaxis for the Prevention of Infection after Major Limb Amputation. Revista Europeia de Cirurgia Vascular e Endovascular. 37 (6) pp.696-703
- http://www.cdc.gov/HAI/ssi/ssi.html
- 9.0 9.1 9.2 9.3 Harker J. Complicações de cura da ferida associadas à amputação de membros inferiores. Feridas em todo o mundo. 2006 Set;9. Disponível em: www.worldwidewounds.com
- CM, Kooijmana Dijkstra PU, Geertzena JHB, et al. Phantom pain and phantom sensations in upper limb amputees: an epidemiological study. Pain 2000;87:33-41
- MacIver K, Lloyd DM, Kelly S, et al. Phantom limb pain, cortical reorganization and the therapeutic effect of mental imagery. Cérebro 2008;131:2181-91.
- Le Feuvre P, Aldington D. Know Pain Know Gain: propondo uma abordagem de tratamento para a dor de membros fantasmas. J R Army Med Corps 2014; 160(1):16-21
- Gillis A e Macdonald B (2005) Deconditioning in the hospitalised elderly. Enfermeira canadense. Vol 101 (6)pp. 16-20
- Pasquina PF, Miller M, Carvalho AJ, Corcoran M, Vandersea J, Johnson E, Chen YT. Considerações especiais para a amputação de membros múltiplos. Medicina física atual e relatórios de reabilitação. 2014 Dez 1;2(4):273-89. Disponível a partir de: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4228106/ (Acesso em 11 Nov 2017)
- Ottobock. Contrações musculares após a amputação. Jan 2019.
- Ottobock. Como prevenir contraturas musculares após a amputação com exercícios de alongamento? Jan 2019
- Wasner G, Schattsneider J, Binder A e Baron R (2003) Síndrome da dor regional complexa – mecanismos de diagnóstico, envolvimento e terapia do SNC. Medula espinhal. Vol 41. pp. 61-75
- Max MB et al. Effects of desipramine, amitriptyline, and fluoxetine on pain in diabetic neuropathy. N Engl J Med 1992; 326: 1250
- 19,0 19,1 Li Y, Brånemark R. Próteses osseointegradas para reabilitação após amputação. Der Unfallchirurg. 2017 Abr 1;120(4):285-92.
- 20.0 20.1 Atallah R, Leijendekkers RA, Hoogeboom TJ, Frölke JP. Complicações de próteses ósseas para indivíduos com uma amputação da extremidade: Uma revisão sistemática. PloS um. 2018 Aug 9;13(8):e0201821.