În 2020, „virusul” a ajuns să însemne un singur lucru: SARS-CoV-2. Dar, cu doar câțiva ani în urmă, Zika a avut atenția lumii, pe măsură ce o știre după alta descria copii cu microcefalie născuți de femei care fuseseră infectate în timpul sarcinii.
Pot fi dificil pentru medici să determine dacă un defect congenital este rezultatul Zika. Majoritatea infecțiilor au puține sau niciun simptom, iar mamele pot să nu știe dacă au fost expuse. Karin Nielsen, MD, își amintește în mod special de un copil, un băiat de 9 luni născut cu microcefalie, ai cărui părinți i-au adus copilul în 2018 pentru că începuse să aibă convulsii.
Copilul s-a născut în Mexic în 2017, când încă se știa că virusul Zika circula în America, spune Nielsen, specialist în boli infecțioase pediatrice la Școala de Medicină David Geffen de la Universitatea din California, Los Angeles. Imagistica cerebrală a dezvăluit calcificări și alte semne în creierul băiatului care erau compatibile cu expunerea. Dar mama lui a spus că nu a fost niciodată bolnavă în timpul sarcinii.
Pentru că Zika se transmite nu doar prin țânțari și de la mamă la făt, ci și pe cale sexuală, Nielsen crede că mama a contractat probabil o infecție asimptomatică de la soțul ei, care și-a amintit că a avut o erupție cutanată când era însărcinată în 4 luni. Când au participat la un studiu de cercetare, ambii părinți au fost testați pozitiv pentru anticorpii Zika.
„Copilul a avut simptomele clasice ale sindromului Zika congenital”, a spus Nielsen. „Avea 9 luni, avea microcefalie și avea convulsii de mal.”
Cercetătorii au aflat de atunci că copiii cu astfel de simptome clasice reprezintă doar o mică parte dintre cei afectați de expunerea prenatală la Zika – aproximativ 3% până la 5%. Virusul a fost la apogeu în timpul epidemiei din 2016-2016 și nu provoacă în prezent epidemii. Dar, pe măsură ce cercetătorii au urmărit cohorte de copii expuși la Zika in utero, au descoperit multe efecte mai subtile pe care medicii vor trebui să le monitorizeze pe măsură ce copiii cresc.
„Când vedem sute de copii cu microcefalie, am avut o mulțime de oameni infectați”, a spus Nielsen. „Microcefalia este doar vârful icebergului.”
Dovezi timpurii
Microcefalia poate fi cel mai identificabil simptom al infecției fetale cu Zika, dar cercetătorii care urmăresc cohortele de copii expuși au început să construiască o imagine mai completă a modului în care ar putea arăta efectele pe termen lung. „Sindromul Zika congenital” se referă în mod specific la cele mai grave efecte ale expunerii prenatale: microcefalie, convulsii, paralizie cerebrală, probleme de auz și de vedere, dificultăți de hrănire și alte dizabilități. Dar sute, dacă nu mii, de copii au fost expuși la Zika în uter – nu este clar câți, a spus Nielsen – și mulți prezintă o serie de efecte care nu se califică oficial drept sindrom Zika congenital.
Se estimează în prezent că aproximativ o treime dintre copiii expuși au un anumit tip de problemă neurologică sau de neurodezvoltare, chiar dacă prevalența efectelor vizibile este mult mai mică. De-a lungul timpului, incidența acestor efecte a fluctuat; unele întârzieri de dezvoltare și deficite senzoriale au început să se manifeste mai târziu în copilărie, în timp ce altele, cel puțin la câțiva copii, s-au rezolvat.
„Abia acum începem să avem unele dintre datele de care avem nevoie pentru a ne gândi la întregul spectru de rezultate”, a declarat Cindy Moore, MD, medic-șef în cadrul Diviziei de tulburări congenitale și de dezvoltare din cadrul Centrului național pentru defecte congenitale și dizabilități de dezvoltare al Centrelor pentru controlul și prevenirea bolilor (Centers for Disease Control and Prevention’s National Center on Birth Defects and Developmental Disabilities).
„Pe măsură ce învățăm din ce în ce mai mult, aflăm că spectrul se extinde la forme mai puțin severe”, a spus Moore. „Știm că, în cazul unor infecții, există probleme care apar mai târziu.”
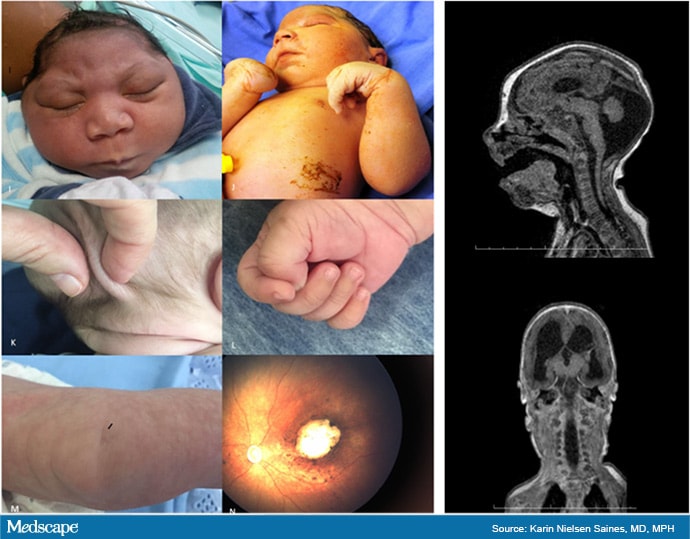
Caracteristicile clinice ale sugarilor cu infecție congenitală Zika includ microcefalie, artrogripoză, scalp redundant, pumnul strâns, foaia genunchiului, leziune retiniană, modificări ale fosei posterioare, dilatare ventriculară și pierderea țesutului cerebral la scanarea RMN.
Studiile publicate în 2018 au descris cohorte de copii ale căror mame au avut infecții Zika confirmate sau suspectate în timpul sarcinii în teritoriile franceze din America (Guadalupe, Martinica și Guyana Franceză) și în Salvador, Brazilia. Cercetările au furnizat date timpurii valoroase cu privire la incidența microcefaliei și a altor efecte grave la nou-născuți, dar au remarcat necesitatea unei monitorizări pe termen lung.
Registrul Zika Pregnancy and Infant din SUA este una dintre cele mai mari cohorte de acest tip. În august 2018, cercetătorii au făcut primul lor raport privind datele din registru Aceștia au analizat 1450 de copii cu vârsta de 1 an sau mai mult care au fost supuși unor teste de neuroimagistică sau de screening (dezvoltare, vedere, auz) sau ambele. La 6%, cel puțin un defect congenital a fost legat de Zika, iar 9% au avut cel puțin o anomalie de neurodezvoltare.
Pe măsură ce acești copii îmbătrânesc și depășesc etapele de dezvoltare, probabil că se vor manifesta mai multe efecte – chiar și la acei copii al căror aspect și imagistică s-au prezentat ca fiind sănătoși la naștere.
Urmărire pe termen mai lung
Nielsen de la UCLA și M. Elisabeth Lopes Moreira, MD, de la Fundația Oswaldo Cruz din Rio de Janeiro, urmăresc o cohortă de peste 100 de copii născuți în Rio de Janeiro în timpul epidemiei din Brazilia din 2015-2016 din mame cu infecții Zika simptomatice, confirmate prin PCR în timpul sarcinii. În decembrie 2018, echipa lor a raportat că ratele de întârziere severă a neurodezvoltării și de disfuncție senzorială – 14% din 131 de copii cu vârste cuprinse între 12 și 18 luni – au fost mai mari decât cele găsite în studiile anterioare.
În august 2019, echipa a descris rezultatele neurodezvoltării, vederii și auzului la 216 copii expuși la Zika la 2 ani după naștere. Ei au folosit Scalele Bayley-III de dezvoltare a sugarilor și a copiilor mici pentru a evalua abilitățile cognitive, lingvistice și motorii la 146 dintre copii. Patruzeci la sută dintre ei au avut o dezvoltare sub sau foarte sub medie, mai mult de o treime (35%) au avut întârzieri de limbaj, 12% la sută au avut pierderi de auz, iar 7% au avut o anatomie anormală a ochilor, cum ar fi retină subdezvoltată.
La 2 dintre cei 8 copii din cohorta cu microcefalie, anomalia s-a rezolvat în mod neașteptat. Deși această constatare a primit multă presă, Nielsen subliniază că „nu toate microcefaliile sunt create la fel.”
Într-un caz, un copil născut mic pentru vârsta gestațională a avut microcefalie proporțională: circumferința capului copilului îndeplinea criteriile pentru microcefalie, dar capul copilului era proporțional cu corpul, astfel că, pe măsură ce copilul a crescut, microcefalia aparentă a dispărut.
În celălalt caz, copilul s-a născut cu craniosinostoză, în care suturile craniului fuzionează prea devreme – un alt efect observat cu expunerea prenatală la Zika, a spus Nielsen. După o intervenție chirurgicală de corecție, circumferința capului copilului nu mai corespundea definiției microcefaliei, dar copilul a avut în continuare simptome legate de Zika congenital: o întârziere în dezvoltare și calcificări în creier. Între timp, alți doi copii din cohorta Rio au dezvoltat microcefalie secundară.

Medicii examinează ochii unui copil cu infecție Zika congenitală.
Într-un alt studiu de urmărire a copiilor până la vârsta de 4 ani, Nielsen și colegii au descoperit că atât medicii cât și familia pot crede că bebelușii expuși la Zika fără microcefalie se dezvoltă normal, dar acest lucru poate să nu fie adevărat. Aproape 70% dintre copiii fără microcefalie aveau anomalii neurologice la examenul fizic și mai mult de jumătate dintre ei nu reușeau să se dezvolte din cauza unei alimentații deficitare legate de anomalii neurologice.
Începând, unii copii pot fi capabili să mascheze probleme subtile. Un studiu publicat în ianuarie de Sarah B. Mulkey, MD, PhD, de la Children’s National Hospital din Washington, DC, și colegii săi a descris rezultatele neurodezvoltării la 70 de copii columbieni cu vârsta de până la 18 luni care au fost expuși la Zika în uter. Copiii au avut o circumferință normală a capului la naștere și un RMN fetal normal, dar – în comparație cu colegii cu dezvoltare normală – scorurile lor de comunicare, cogniție socială și mobilitate la evaluările standardizate au avut tendința de a scădea pe măsură ce au crescut.
„Mai ales la un copil foarte mic, va exista întotdeauna posibilitatea de a compensa un deficit și se pare că cel puțin unii dintre acești copii fac acest lucru”, a declarat William J. Muller, MD, PhD, profesor asociat de pediatrie la Northwestern Feinberg School of Medicine, Chicago, Illinois. Când copiii vor fi mai mari, anumite efecte comportamentale vor deveni mai ușor de evaluat.
„Având în vedere că acești copii se apropie acum de vârsta școlară, înțelegerea întregului spectru de anomalii de neurodezvoltare are implicații importante pentru sănătatea publică și pentru sistemul educațional”, scriu Muller și Mulkey într-un comentariu despre unul dintre studiile lui Nielsen.
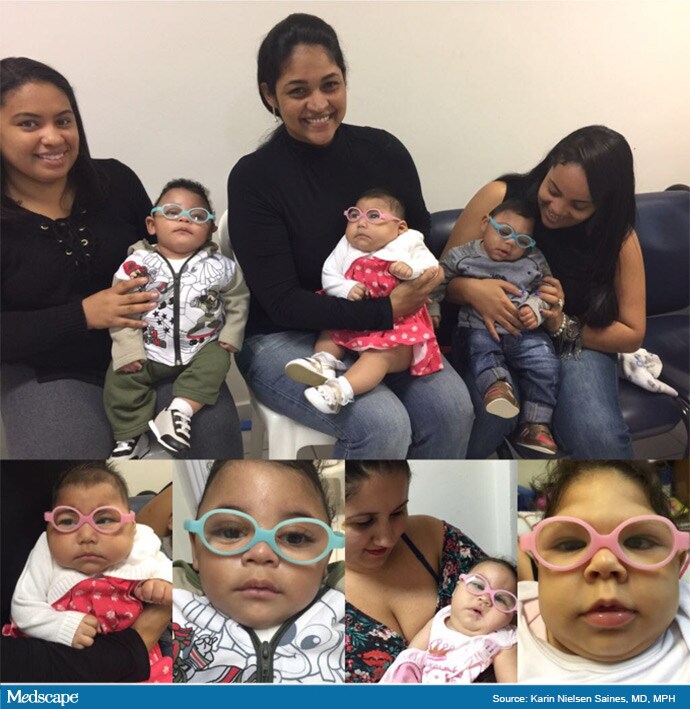
Sugarii expuși la Zika poartă lentile de corecție pentru a îmbunătăți urmărirea vizuală.
Cercetătorii se confruntă cu multiple bariere în înțelegerea efectelor pe termen lung ale infecției fetale cu Zika. Mulți sugari despre care se știe că au fost expuși in utero nu au primit niciodată evaluările timpurii recomandate și nu au fost urmăriți pe termen lung. În special în Brazilia, sărăcia, accesul slab la asistență medicală și supraaglomerarea, toate acestea complică eforturile de supraveghere, a spus Muller. Stigma legată de problemele de neurodezvoltare ale copiilor poate, de asemenea, să reducă potențial dorința mamei de a participa la toate evaluările și monitorizările.
Este posibil ca unii copii să fi fost expuși, dar să nu fi fost niciodată recunoscuți ca atare, ceea ce face dificilă pentru cercetători urmărirea dezvoltării lor și asamblarea unei imagini complete a rezultatelor infecției prenatale cu Zika. Infecția asimptomatică apare în aproximativ 80% dintre infecțiile Zika, deși nu este clar dacă acest număr este valabil și pentru infecțiile din timpul sarcinii, potrivit lui Muller și Mulkey. Deoarece aproape toate cercetările actuale implică copii ale căror mame au avut infecții simptomatice, generalizabilitatea studiilor poate fi limitată.
Aceste infecții probabil asimptomatice sunt, de asemenea, un motiv major pentru care niciuna dintre cohorte nu are grupuri de comparație.
„Există literalmente sute de lucruri care pot contribui la sau cauza probleme de dezvoltare”, a declarat Moore de la CDC, care a remarcat că ar fi bine să avem un grup de comparație pentru a ști pentru ce nu poate fi responsabilă Zika. Acestea fiind spuse, ar fi dificil spre imposibil să se creeze un grup de control cu caracteristici geografice și demografice similare cu cele ale copiilor expuși, un grup despre care cercetătorii pot fi siguri că nu au fost expuși.
Dezabilitățile de dezvoltare neurologică apar la aproximativ 15% din populația generală, ceea ce face dificil de determinat dacă Zika cauzează orice sau toate constatările de dezvoltare pe termen lung, mai puțin grave, la copiii expuși. Dificultatea se accentuează doar cu timpul: cu cât un copil este mai mare atunci când este recunoscută o problemă de dezvoltare, cu atât mai greu este să te întorci înapoi și să spui că problema este rezultatul a ceva ce a apărut înainte de naștere, a spus Moore. „Este un domeniu provocator să spui, iată ce a cauzat acel rezultat”.
Copiii expuși au nevoie de o evaluare continuă
Interpretarea implicațiilor clinice ale studiilor disponibile este, de asemenea, o provocare. Poate fi dificil să se facă distincția între afectarea sistemului nervos central și afectarea periferică, ceea ce face ca adevărata etiologie a vederii sau a auzului slab să fie evazivă. Virusul Zika poate ataca atât nervul optic, cât și partea din creier care interpretează ceea ce vede o persoană: „Nu vezi bine pentru că acea parte a creierului nu este dezvoltată sau este doar o problemă cu ochiul?”. a spus Nielsen.
Când problemele nu pot fi identificate cu precizie, intervențiile de succes sunt mai dificile. Dacă cohleea este normală, de exemplu, dar partea creierului care interpretează sunetul sau limbajul are deficiențe, un aparat auditiv nu va ajuta.
Serviciile și intervențiile de care au nevoie copiii depind de deficiențele lor specifice de dezvoltare sau cognitive, indiferent de cauză. Dar dacă medicii știu că cauza este probabil expunerea la Zika, ei știu, de asemenea, să caute alte deficite.
Copiii care prezintă efecte probabile ale infecției congenitale cu Zika ar trebui să fie evaluați în continuare pentru alte posibile defecte congenitale și să fie trimiși la un specialist în dezvoltare, la servicii de intervenție timpurie și la servicii de sprijin familial. În funcție de copil, furnizorii de asistență medicală primară ar putea lua în considerare trimiterea către un specialist în boli infecțioase, un genetician clinic, un neurolog sau alți specialiști.
Inclusiv în lipsa unei infecții confirmate sau a unor semne vizibile la naștere, medicii trebuie să rămână vigilenți cu copiii care au avut o posibilă expunere. Un studiu publicat recent asupra a 120 de copii concepuți în timpul epidemiei de Zika din Paraíba, Brazilia, evaluați când erau sugari și apoi din nou la vârsta de 2 ani, exemplifică de ce. Cercetătorii au identificat rezultate neurologice adverse și întârzieri în dezvoltare la mai mulți copii care nu aveau nicio dovadă fizică de malformații congenitale ca nou-născuți, dar ale căror teste de anticorpi au arătat o posibilă infecție.
„În această perioadă post-epidemică, cu o transmisie Zika mai redusă și mai puțină conștientizare publică”, scriu Mulkey și un coleg, „urmărirea acestor copii este acum mai importantă ca niciodată.”
Tara Haelle este o jurnalistă independentă de sănătate și știință și autoare de cărți. Ea este specializată în reportaje despre vaccinuri, pediatrie, sănătatea femeilor, sănătate mintală și cercetare medicală.
Pentru mai multe știri, urmăriți Medscape pe Facebook, Twitter, Instagram și YouTube. Iată cum să trimiteți la Medscape un pont pentru o știre.