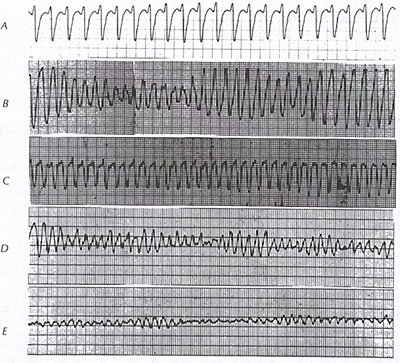
Fibrilația ventriculară (a se vedea figura 9B) este o aritmie terminală, care necesită în mod uniform inițierea rapidă a măsurilor de urgență.
Flatterul ventricular(a se vedea figura 9B) cu pierderea conștienței și TV instabilă rapidă poate fi echivalent din punct de vedere clinic cu FV și este tratat identic atunci când este însoțit de tabloul clinic de stop cardiac. Fibrilația ventriculară apare frecvent în cadrul evenimentelor ischemice acute (a se vedea figura 70) sau în mod imprevizibil în cardiopatia ischemică cronică avansată. Mai mult, este modalitatea de deces în 25 până la 50 la sută dintre decesele înregistrate în rândul pacienților cu cardiomiopatii (a se vedea figurile 39A, 39B, 39C, 39D, 39E, 39F, 39G, 43B, 73, 74, 75, 76, 77A, 77B) . Se poate dezvolta, de asemenea, în timpul hipoxiei, a fibrilației atriale cu răspunsuri ventriculare rapide în sindromul WPW (a se vedea figura 3A, 3B), a stimulării R-on-T sau a cardioversiei, sau a împământării necorespunzătoare a dispozitivelor electrice sau ca efecte proaritmice (a se vedea figura 13) ale medicamentelor antiaritmice. Un cadru cu risc deosebit de ridicat pentru FV este infarctul miocardic acut cu bloc de ramură dreaptă sau stângă.
Fibrilația ventriculară poate apărea de novo, dar în rândul pacienților cu stop cardiac extra-spitalicesc, TV precede frecvent apariția FV. Artera coronară dreaptă este un loc comun al spasmului coronarian izolat care duce la stop cardiac datorat fibrilației ventriculare (figura 9d).
Planul electrocardiografic al FV este cel al dezorganizării grosiere, fără forme de undă sau intervale repetitive identificabile (vezi figura 9B). La debut, FV poate avea un pattern „grosier”, dar, în timp, își pierde din amplitudine și devine „fină” (
MALFUNCȚIONAREA DEFIBRILLATORILOR CARDIOVERTORI INTERNI
Există dispozitive disponibile în prezent, care încorporează atât stimulatorul cardiac (stimulare VVI), cât și defibrilatorul cardioverter implantabil pentru a trata acei pacienți cu antecedente de bradicardie sinusală cronică, boală a sistemului de conducere A-V sau bradiaritmii severe post șoc.
Funcționarea defectuoasă a ICD poate fi cauzată de fractura sau migrarea conductorului,epuizarea prematură a bateriei și funcționarea defectuoasă a generatorului.
Toate unitățile sunt de obicei modificate temporar prin plasarea unui magnet peste generatorul de impulsuri.Detectarea și terapia tahicardiei sunt suspendate temporar prin plasarea magnetului.
Descărcările adecvate ,nedorite pot fi uneori dificil de distins de șocurile adecvate,dezirabile(fibrilația atrială cu o frecvență ventriculară rapidă care depășește valoarea de tăiere a frecvenței programate poate declanșa o descărcare adecvată (deși nedorită) și poate explica descărcările repetitive experimentate în succesiune apropiată.
Dispozitivele cu caracteristici second look care necesită reconfirmarea aritmiei imediat înainte de administrarea șocului au eliminat în mare parte problema descărcărilor nedorite datorate tahicardiei ventriculare nesusținute.Funcționarea defectuoasă a sondei de detecție( supradetecție) care rezultă din fracturi ale sondei poate fi cauza descărcărilor nepotrivite declanșate de artefactul de detecție.
Disfuncția de conducere poate fi diagnosticată pe baza constatărilor radiografice suprasensibile,prin analiza tonurilor audibile emise în sincronie cu evenimentele detectate sau prin examinarea înregistrărilor telemetrice ale electrogramelor intracardiace stocate sau în timp real.Descărcarea în timpul ritmului sinusal este o evidență puternică pentru disfuncția de detecție.Analiza electrogramelor sau a intervalelor de frecvență înregistrate de cele mai noi dispozitive în timpul ritmului sinusal și în momentul terapiei a permis o mai bună corelație între evenimentele aritmice și răspunsurile dispozitivului și a facilitat foarte mult diagnosticul de funcționare defectuoasă a sondei sau a generatorului de impulsuri.
În caz de suspiciune de funcționare defectuoasă a stimulatorului cardiac în cazurile cu stimulator precum și cu ICD,trebuie luate benzi lungi de mai multe derivații ECG.ECG-ul trebuie înregistrat în modurile de bază (sincron) și magnet (asincron).din cauza ritmurilor competitive atunci când se utilizează un magnet, majoritatea producătorilor folosesc o frecvență a magnetului între 90 și 100 de impulsuri pe minut pentru a anula ritmurile spontane.Cu sistemele de stimulare cu o singură cameră, ECG-ul în modurile sincron sau asincron ar trebui să confirme o stimulare normală,Artefactul de stimulare al sistemului de derivație bipolară este adesea imposibil de observat pe ECG-ul de suprafață.În aceste cazuri.programarea polarității cu verificarea stimulării în modul unipolar este foarte utilă.Pentru confirmarea detecției stimulatorului la pacienții cu stimulare consistentă,pacientul poate fi exercitat pentru a accelera ritmul intrinsec sau ritmul de stimulare poate fi redus prin programare până la apariția ritmului intrinsec.
Generatorul de impulsuri runaway al stimulatorului este o problemă rară(se referă la o creștere a ritmului de stimulare peste 150 de impulsuri/minut cu o ieșire suficientă pentru a capta inima).