- Introduktion
- Material och metoder
- Klinisk undersökning av patienter
- Etiska standardprotokollgodkännanden, registrering och patientens samtycke
- Neurokirurgiskt ingrepp
- Statistisk analys
- Resultat
- Patientkaraktäristika och symtom
- Symtom, kliniska tecken och fynd 1 vecka efter operationen
- Symtom, kliniska tecken och fynd 3 månader efter operationen
- Diskussion
- Etiskt uttalande
- Författarnas bidrag
- Intressekonfliktförklaring
- Acknowledgments
- Finansiering
- Supplementärt material
Introduktion
Chiari-malformation omfattar en grupp patologiska enheter som kännetecknas av förekomsten av anatomiska missbildningar i lillhjärnan och hjärnstammen. Typiska symtom är occipital huvudvärk, som förvärras av hosta, motoriska och/eller sensoriska störningar, särskilt i de övre extremiteterna, och klumpighet (1, 2).
Aktuell behandling omfattar en dekompression av den suboccipitala regionen för att förstora diametern på foramen magnum och resektion av C1:s bakre båge. Men det har förekommit många kritiska diskussioner om huruvida man bör öppna araknoiden och avlägsna cerebellära tonsiller också (3). De postoperativa riskerna med detta ingrepp verkar vara högre, inklusive pseudomeningocele och hygrombildning, meningit och huvudvärk (2). Å andra sidan är tillräcklig dekompression av hjärnstammen mer sannolik när arachnoid och tonsiller manipuleras (1, 4) (detaljer i datablad S1 i det kompletterande materialet). Uppgifter om det kliniska resultatet efter kirurgisk behandling varierar på grund av olika kirurgiska metoder, patientkohorter och symtom. Klinisk förbättring och förbättring i det dagliga livet har beskrivits i olika studier hos 50-75 % av patienterna (2, 3). Okulärmotoriska dysfunktioner förbättrades hos 75-100 % av patienterna (5-7).
Erfarenheter från cerebellära lesioner, dvs. på grund av ischemiska infarkter, lär oss att tonsilläsioner kan leda till betydande okulärmotoriska brister som orsakar handikappande svindel (8). Effekten av unilateral tonsillektomi på ögonmotorisk och cerebellär funktion har dock ännu inte undersökts systematiskt. Huvudsyftet med vår studie var att utvärdera om det kirurgiska ingreppet med suboccipital dekompression, inklusive reducering av en cerebellär tonsill, leder till ögonmotoriska, vestibulära eller cerebellära brister hos patienter med Chiari-malformation typ I.
Material och metoder
Klinisk undersökning av patienter
För denna studie screenades fjorton konsekutiva patienter med radiologiska bevis för Chiari-malformation typ 1 på avdelningarna för neurologi och neurokirurgi vid universitetssjukhuset i München. Tre patienter hade milda kliniska tecken och behandlades konservativt. Elva genomgick ett kirurgiskt ingrepp med resektion eller reduktion av en cerebellär tonsill och ingick i studien. En patient förlorades i uppföljningen.
Patienterna undersöktes före och vid två tidpunkter efter det kirurgiska ingreppet: en direkt efter och en vid uppföljning cirka 3 månader efter operationen. Patienterna fick ett standardiserat frågeformulär för typiska besvär. Patienterna tillfrågades om huvudvärk eller nacksmärta (typ och provocerande faktorer), gångosäkerhet, svindel eller yrsel (typ och provocerande faktorer), synproblem, audiologiska problem, motoriska tecken, sensoriska brister och brister i nedre kranialnerven.
Undersökningen bestod av en standardiserad neurologisk, neurooftalmologisk och neurootologisk undersökning. Denna omfattade head-thrust test, utvärdering av spontan nystagmus med Frenzels googles i primärt läge och under blickavvikelse, smooth pursuit, saccader, optokinetisk nystagmus, visuell fixeringsundertryckning av den vestibulo-okulära reflexen (VOR), huvudskakande nystagmus och bestämning av den subjektiva visuella vertikalen (SVV). Avvikelser över 2,5° betraktades som patologiska (9). Cerebellarfunktionen utvärderades med hjälp av skattningsskalor för ataxi, nämligen Scale for the Assessment and Rating of Ataxia (SARA) (10) och Spinocerebellar Ataxia Functional Index (SCAFI) (11). Under tremånadersuppföljningen undersöktes den vestibulära funktionen neurofysiologiskt med bithermal kaloritestning med EyeSeeCam System® (patologisk sidoskillnad enligt Jongkees formel högre än 25 %) och luftledda cervikala och benledda okulära vestibulärt framkallade myogena potentialer (c/oVEMP) med hjälp av Interacoustics Eclipse System® (12). Asymmetrikvoten , bör vara under 35 % (13). Posturografiska mätningar utfördes i upprätt läge med hjälp av standardprotokollet med 10 olika villkor med stigande svårighetsgrad (14). Subjektiv förbättring mättes med en intervju. Patienterna tillfrågades om alla klagomål tillsammans om de hade en förbättring av sina symtom 3 månader efter interventionen. Subjektiv försämring med avseende på svindel och yrsel mättes med Dizziness Handicap Inventory (DHI) (15, 16). DHI är en självskattningsinventering med en lägsta poäng på 0 och en högsta poäng på 100 (maximal påverkan av yrsel på det dagliga livet). Den kliniskt relevanta förändringspoängen mellan före och efter behandling i det ursprungliga arbetet är 18 (16). Alla patienter hade rutinmässig postoperativ MRT efter 3 månader. Vid befintlig syrinx mättes storleken (längd och diameter i millimeter) och jämfördes med preoperativa MRT-scanningar.
Etiska standardprotokollgodkännanden, registrering och patientens samtycke
Denna studie genomfördes i enlighet med rekommendationerna från Institutional Review Board av etikkommittén vid Ludwig-Maximiliansuniversitetet i München med skriftligt informerat samtycke från alla försökspersoner. Alla försökspersoner gav skriftligt informerat samtycke i enlighet med Helsingforsdeklarationen. Protokollet godkändes av den etiska kommittén vid Ludwig-Maximilian-universitetet i München. Indikation för kirurgiskt ingrepp gavs oberoende av deltagande i denna studie.
Neurokirurgiskt ingrepp
Patienterna genomgick intraoperativ elektrofysiologisk övervakning för nedre kranialnerver, motoriskt framkallade potentialer och somatosensoriskt framkallade potentialer för att undvika en ytterligare effekt på hjärnstammen till följd av överdriven huvudinklination. I liggande läge fixerades patientens huvud i en Mayfield-klämma. Det kirurgiska ingreppet bestod av en suboccipital medial dissektion av nackmuskeln för att exponera C1-bågen och bakhuvudet runt foramen magnum. Först förstorades foramen magnum genom osteoklastisk kraniektomi på cirka 3 cm × 4 cm, där bredden anpassades till foramen magnums storlek. Därefter utfördes en laminektomi av C1:s båge med samma bredd som spinalkanalen. Intraoperativt ultraljud gjorde det möjligt att visualisera tonsillernas spetsar för att kunna dekomprimera så långt ner som nödvändigt. Ibland var det nödvändigt med en laminotomi av den övre kanten av C2-bågen. C2 laminektomi utfördes aldrig för att undvika cervikal instabilitet. Därefter öppnades dura på ett Y-format och syddes ihop med periosteumet i bakhuvudet. Efter noggrann dissektion av araknoiden identifierades den längre och större cerebellära tonsillen samt den nedre hjärnstammen och ryggmärgen. Den identifierade tonsillen krymptes först genom koagulering av den yttre och mediala ytan utan att de intrakraniella kärlen påverkades. Den koagulerade tonsillens pia snittades och tonsillvävnad avlägsnades genom försiktig sugning och bipolär koagulering. Slutligen lades den reducerade tonsillen i nivå med foramen magnum. Medelvolymen av den tonsillvävnad som avlägsnades varierade från 0,6 till 2,7 cm3 (medelvärde 1,4 cm3, SD 0,6 cm3). Slutligen inspekterades området kring obex för att ge fritt utflöde till den centrala kanalen i ryggmärgen när det var säkert möjligt. För att ytterligare utvidga det craniocervikala utrymmet implanterades ett duralsubstitut (Lyoplant®, B. Braun) som suturerades på ett vattentätt sätt. Slutligen stängdes såret noggrant i flera lager, t.ex. muskler, fascia, subcutis och cutis för att förhindra CSF-läckage.
Statistisk analys
Statistisk analys utfördes med hjälp av SPSS Statistics 20 (IBM, Armonk, NY, USA). Eftersom data inte var normalfördelade utfördes icke-parametriska parade tester med Wilcoxon-testet för matchade par för att jämföra två relaterade prover och Mann-Whitney U-testet för jämförelser mellan grupper. Skillnader ansågs vara signifikanta om p < 0,05. Denna studiedesign var explorativ.
Resultat
Patientkaraktäristika och symtom
Ten patienter med en Chiari-malformation typ 1 bekräftad med MRT (6 kvinnor, medelålder 37 år, intervall 18-57) ingick i denna studie. Följande värden är medelvärden ± standardavvikelse. Deltagarna undersöktes preoperativt (27 ± 48 dagar före operation; intervall 1 dag-5 månader, n = 10) och vid två tidpunkter efter det kirurgiska ingreppet . För ytterligare detaljer om kliniska data, se tabell 1. I vår kohort var den genomsnittliga symtomdurationen 4 ± 3 år (intervall 3 månader-11 år). Tiden mellan symtomdebut och korrekt diagnos var 3 ± 3 år (intervall 3 månader-10 år). Vid MRT fanns syringomyeli hos 70 % av patienterna. Tonsillernas nedstigning varierade från 0,7 till 2,2 cm (medelvärde 1,4 cm, SD 0,6 cm). Syringomyelins längd varierade mellan ett och mer än 10 ryggmärgssegment, storleken mellan 1,5 och 0,3 mm i maximal diameter. Figur 1 visar patient nummer fyra med en betydande syringomyelia på grund av Chiari typ I-malformation pre- och postoperativt.
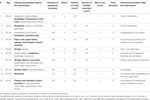
Tabell 1. Klinisk presentation och förlopp efter kirurgiskt ingrepp.
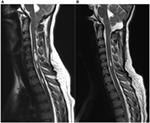
Figur 1. Syringomyeli på grund av Chiari typ I-malformation före (A) och tre månader efter (B) kirurgisk dekompression. (A) Denna 19-åriga kvinna klagade över occipital huvudvärk, hypestesi i de övre extremiteterna samt svindelattacker. Preoperativa sagittala T2-viktade MR-bilder visar tonsillnedgång ner till den nedre marginalen av C2:s båge och en betydande multikompartmentell syringomyeli i den cervikala ryggmärgen. (B) Postoperativa MR-bilder visar tydligt på en markant minskning av den befintliga syrinxen samt en minskad tonsillängd vid foramen magnum. Patienten rapporterade en anmärkningsvärd förbättring av symtomen efter den kirurgiska dekompressionen.
De huvudsakliga symtomen var återkommande attacker av svindel eller yrsel (60 %), huvudvärk och nacksmärta, som förvärrades vid hosta och specifika huvudrörelser (50 %) och dys-/hypestesi i övre extremiteter (50 %).
I fråga om klinisk-neurologiska egenskaper var de viktigaste fynden ataxi i de övre extremiteterna (finger-chase dysmetria, intention tremor, dysdiadochokinesis) (6/10 patienter) och dys- och hypaestesi (5/10 patienter). För ytterligare uppgifter om den kliniska undersökningen, se tabell 2 (A).
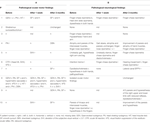
Tabell 2. Okulärmotoriska (A) och neurologiska fynd (B) före och efter det kirurgiska ingreppet.
I den neurooftalmologiska undersökningen hade fem patienter onormala ögonmotoriska fynd inklusive huvudskakande nystagmus (n = 3), gaze-evoked-nystagmus, störd fixeringsundertryckning av VOR, patologiskt huvudimpulstest (vardera n = 2), avvikelse av SVV, huvudluttning, hypermetriska saccader, reboundnystagmus, saccadisk smooth pursuit och downbeat nystagmus (DBN) (vardera n = 1). För ytterligare information, se tabell 2 (B).
Patienterna hade milda cerebellära brister i de undersökta poängen. Den genomsnittliga totala SARA-poängen var 0,6 ± 0,9 (poängen sträcker sig från 0 = ingen ataxi till 40 = svår ataxi). Medelvärdet för 8MW var 5,1 ± 0,5 s. 9-Hole peg test (9HPT) för den dominanta handen var 20,1 ± 2,2 s och för den icke-dominanta handen 21,3 ± 2,6 s. Medelvärdet för PATA var 27,9 ± 3,9. För ytterligare information se tabell 3.

Tabell 3. Cerebellär funktion utvärderad med Scale for the Assessment and Rating of Ataxia (SARA) och Spinocerebellar Ataxia Functional Index (SCAFI) före och efter kirurgiskt ingrepp.
Nio av tio patienter genomgick kaloritestning före kirurgiskt ingrepp, åtta o/cVEMP. Sex patienter hade onormal vestibulär funktion vid dessa tester: tre patienter (nr 2, 3 och 7) hade en patologisk sidoskillnad vid kaloritestning, vilket tyder på ett underskott i den horisontella kanalens funktion; tre andra patienter hade patologisk o/cVEMP-testning, vilket tyder på ett underskott i otolitfunktionen (nr 1, 9 och 10).
Det totala medelvärdet för DHI var 17 (intervall 0-70), vilket tyder på ett lätt handikapp. För ytterligare information, se tabell 4.

Tabell 4. Vestibulära tester av horisontell kanal (caloric test), saccular , och utricular funktion samt subjektiv försämring, mätt med Dizziness Handicap Inventory (DHI), före och 3 månader efter det kirurgiska ingreppet.
Patienterna hade en tendens till sämre prestationer i posturografi jämfört med friska kontroller som publicerats i andra studier vid vårt center (17). När de stod på fast mark visade nio av tio patienter ett svängningsmönster som liknade fobisk postural svindel i artificiellt nätverk (14). För ytterligare information, se tabell 5.

Tabell 5. Utdrag av posturografidata med total och riktad svikt, root mean square (RMS) samt snabb Fouriertransformation (FFT) före och efter kirurgiskt ingrepp vid fyra utvalda undersökningar.
Symtom, kliniska tecken och fynd 1 vecka efter operationen
Neurooftalmologisk undersökning visade en avvikelse av SVV till höger efter resektion av vänster tonsill (patient nr fem 5,2° och patient nr tio 4,5°) och nya smooth pursuit-underskott (nr 1). För ytterligare information, se tabell 2.
Symtom, kliniska tecken och fynd 3 månader efter operationen
En tillräcklig suboccipital dekompression ledde till förbättring av symtomen (mätt med en intervju avseende alla symtom före ingreppet) hos 9/10 av patienterna i uppföljningen utan påverkan av sidan av den resekterade tonsillen. Två patienter var besvärsfria efter det neurokirurgiska ingreppet (nr 1, 2). Symtomen förbättrades hos sju patienter (nr 3-8, nr 10). En patient hade stora komplikationer på grund av CSF-läckage och efterföljande meningit. Han behövde kirurgisk revision för dural läckage, och symtomen förbättrades långsamt under flera veckor (nr 9). Vid uppföljningen hade han en kvarstående mild högersidig hemipares. Det fanns inga andra komplikationer hos någon av de andra patienterna. Storleken och längden på den redan existerande syringomyelian minskade hos alla patienter. För ytterligare information, se tabell 1 och 2 (B).
Neurooftalmologiskt förbättrades huvudskakande nystagmus, VOR, okulär tiltreaktion och DBN hos alla drabbade patienter. En partiell förbättring kunde observeras i gaze-evoked nystagmus och fixeringsundertryckning av VOR.
Nya okulära motoriska störningar efter operationen var brister i den jämna förföljelsen (nr 1, 7, 9, 10), DBN (nr 4) samt nystagmus orsakad av blicken och rebound nystagmus (nr 9). Alla dessa patienter var symtomfria. Patient nr 9 med stora postoperativa komplikationer hade ytterligare nya vestibulocerebellära dysfunktioner, inklusive gaze-evoked nystagmus, rebound nystagmus, vertikal smooth pursuit-underskott och vestibulärt underskott i kalori-testet och rapporterade mer försämring i DHI. För ytterligare information, se tabell 2 (A) och tabell 4.
De två patienterna med patologiskt cVEMP förbättrades, liksom en av tre patienter med onormalt kaloritest. Det genomsnittliga DHI förbättrades från 17 till 6 efter det kirurgiska ingreppet (p = 0,273), särskilt baserat på två patienter (nr 2, 6), som hade en signifikant förbättring av funktionsnedsättningen på grund av svindel och yrsel. För ytterligare resultat, se tabell 4.
I posturografiska mätningar efter operationen förändrades inte det totala svajet (och RMS-värdena) signifikant. Det fanns ingen typisk cerebellär 3 Hz-svingning. För ytterligare information, se tabell 5.
Diskussion
De viktigaste resultaten av denna prospektiva studie är följande.
För det första visade preoperativ neuro-opthalmologisk undersökning onormala fynd hos 50 % av patienterna, inklusive huvudskakande nystagmus, gaze-evoked-nystagmus, störd fixeringsundertryckning av VOR, avvikelse av SVV, huvudluttning, hypermetriska saccader, rebound-nystagmus, saccadic smooth pursuit och DBN. 70 % av patienterna hade onormal vestibulär funktion: två patienter hade ett patologiskt huvudimpulstest som visade på ett högfrekvensunderskott i VOR, tre patienter hade ett patologiskt kaloritest som testade VOR:s lågfrekvensfunktion och tre hade onormal otolitfunktion som testades med vestibulärt framkallade myogena potentialer.
Patienterna hade endast milda till måttliga cerebellära tecken (framför allt fingerkörningsdysmetri). De kliniska symtomen hos våra Chiari-patienter liknade dem i andra studier (1, 2, 18) förutom högre vestibulära symtom som stödjer tidigare resultat att upptäckten är högre på avdelningar specialiserade på neurootologi (6). I en studie med 77 Chiari-patienter på en specialiserad avdelning under flera år uppvisade 55 % av patienterna preoperativa avvikelser vid undersökningar av det okulära motoriska systemet, inklusive horisontell spontan nystagmus (27 %), saccadisk smooth pursuit (29 %), positionellt inducerad nystagmus (21 %), saccadisk dysmetri (10 %) och DBN (7 %) (18). Det stora antalet patienter med spontan horisontell nystagmus kunde inte återges av våra data, även om tre patienter (39 %) hade en horisontell huvudskakande nystagmus, vilket tyder på att hastighetslagringen påverkades.
För det andra ledde ett kirurgiskt ingrepp inklusive tonsillektomi till subjektiv och objektiv förbättring av symptomen hos 9/10 av patienterna. Finmotorik och gång mätt med SCAFI förbättrades signifikant. Försämrad vestibulär funktion (horisontell kanal, saccular och utricular) förbättrades hos fem av sju patienter med försämrad funktion före operationen, särskilt när det gäller högfrekvent VOR-funktion och saccular otolith-funktion. Okulära motoriska störningar förbättrades hos alla drabbade patienter när det gäller huvudskakande nystagmus, VOR, okulär tiltreaktion och DBN. Hos vissa patienter kunde ytterligare förbättring observeras när det gäller gaze-evoked nystagmus och fixeringsundertryckning av VOR.
Den subjektiva förbättringen i vår serie överstiger den i fallserier och översikter som i allmänhet visar en förbättring på cirka 75 % (3). Tonsillaresektion beskrevs dock endast hos 27 % av patienterna med suboccipital dekompression enligt en genomgång av en kirurgisk serie mellan 1965 och 2013 (3). I en annan serie med 177 patienter, som genomgick kirurgi i posterior fossa, uppvisade de 137 patienter som genomgick tonsillarresektion med efterföljande större subarachnoidcisterner en mer uttalad minskning av syringomyelins storlek och därefter en större förbättring av deras symtom (1). I en annan observationsstudie på 77 patienter hade tonsillarresektion goda resultat hos 100 % jämfört med 64,8 % hos dem med enbart foramen magnum-dekompression (4). I en stor serie på 371 patienter som använde sig av dekompression av bakre fossa utan tonsillarresektion beskrevs en förbättring av de preoperativa symtomen hos endast 73,6 % av patienterna (19).
För det tredje visade den neurooftalmologiska undersökningen efter suboccipital dekompression, inklusive tonsillarresektion, på nya, men mestadels symtomfria, ögonmotoriska underskott hos fem patienter, inklusive underskott vid glatt förföljelse, horisontellt blick-evocerad nystagmus, rebound nystagmus och DBN. Kontralateral (till sidan av tonsillreduktionen) avvikelse av SVV var tillfällig hos 20 % av patienterna och kompenserades vid uppföljningen. Tidigare retrospektiva studier om vestibulo-okulära manifestationer vid Chiari-malformation eller syringomyeli visade en anmärkningsvärd upplösning av ögonmotoriska störningar på 75-100 % efter dekompression utan tonsillektomi (5-7). Det kirurgiska förfarandet i dessa serier bestod av dekompression av foramen magnum och C1 laminektomi inklusive duroplasty utan tonsillaresektion. Å andra sidan var den ögonmotoriska undersökningen, som inte utfördes av specialiserade neuroopthalmologer, inte lika detaljerad och standardiserad som i vår serie.
Här har det hittills inte funnits några publikationer om ögonmotoriska, cerebellära och vestibulära biverkningar av suboccipital dekompression med unilateral reducering av cerebellartonsillen, som i neuroanatomiska studier anses vara en viktig del av vestibulocerebellum. I djurförsök ledde kirurgiska skador på flocculus och paraflocculus till försämrad smooth pursuit, horisontellt blick-evocerad nystagmus, rebound nystagmus och DBN (20).
I vår studie beskrev vi nya okulära motoriska brister efter suboccipital dekompression med reducering av en cerebellär tonsill, inklusive brister i smooth pursuit, horisontell gaze-evocerad nystagmus, rebound nystagmus och DBN samt kontralateral avvikelse av SVV. Som beskrivits stämmer dessa resultat överens med djurstudier. En fallrapport som beskriver en patient med akut isolerad unilateral infarkt i lilltonsillen visade försämrad smooth pursuit, en ipsilateral nystagmus, gaze-evoked nystagmus och en mild kontralateral lutning av SVV (8). Sammanfattningsvis visar våra resultat att den mänskliga tonsillen främst verkar bidra till smooth pursuit och nätverket för att hålla blicken (8). Detta stöds av anatomiska konnektivitetsstudier, eftersom paraflocculus huvudsakligen får input från de kontralaterala pontinkärnorna (21), den kontralaterala inferior olivary nucleus och paramedian tract, vilket tyder på en viktig funktion i den adaptiva okulära motoriska kontrollen och det neurala integratornätverket (22).
Varför är underskotten efter unilateral tonsillektomi så måttliga jämfört med kliniska resultat även efter små tonsillinfarkter? En trolig förklaring skulle kunna vara att funktionen redan har försämrats på grund av kompression och att detta underskott redan har kompenserats centralt. Dessutom var storleken på den perioperativa tonsillärlesionen mindre.
Vi är medvetna om begränsningarna i vår studie. För det första är utformningen prospektiv men inte kontrollerad. Intraoperativa neurokirurgiska beslut, dvs. på sidan av den reducerade tonsillen, randomiserades inte. Antalet patienter är ganska litet (n = 10) jämfört med retrospektiva studier (6, 18). Våra resultat baserades på undersökning av specialiserade ortoptiker. De flesta av de nya ögonmotoriska dysfunktionerna var milda och kunde endast upptäckas vid en detaljerad ögonmotorisk undersökning och kan därför missas i andra studier. En annan begränsning är det tidsintervall inom vilket de postoperativa uppföljningsundersökningarna ägde rum. Eftersom lillhjärnan är känd för att ha en anmärkningsvärd kompensationsförmåga kan detta ha påverkat våra resultat. Under den första postoperativa undersökningen tog två patienter tilidin som smärtstillande medel, vilket är känt för att påverka smooth pursuit (23). Därför kan medicinska interaktioner inte uteslutas för närvarande. Den här studien var explorativ utan korrigering för multipel testning, vilket kan ha påverkat SCAFI-testets signifikans.
Suboccipital dekompression inklusive reducering av en cerebellär tonsill kan leda till liknande ögonmotoriska underskott som vid ischemiska infarkter; nästan alla våra patienter var dock asymtomatiska. Med en subjektiv och klinisk förbättring hos 9/10 av våra patienter kan vi främja resektion av en cerebellär tonsill om tonsillens storlek eller graden av nedåtriktad förskjutning gör det nödvändigt. Neuroanatomiskt bekräftar våra resultat tonsillens roll i den jämna jakten och i nätverket för att hålla blicken (8, 24). Vår studie omfattar dock ett komplext neurokirurgiskt ingrepp med dekompression av den suboccipitala regionen inklusive tonsillreducering, vilket utesluter exakt anatomisk lokalisering. Vestibulära brister indikerar en tonusobalans för den halvcirkulära kanalen och otolitsystemet, som vanligtvis lokaliseras i flocculus eller hjärnstammen (25). Sammanfattningsvis är detta den första prospektiva kliniska studien om effekten av unilateral cerebellär tonsillresektion på okulärmotorisk, vestibulär och cerebellär funktion. Kirurgisk dekompression, inklusive unilateral reduktion/resektion av cerebellära tonsiller, leder till ett bra kliniskt resultat när det gäller patienternas besvär, finmotorik och gångförmåga utan att det finns någon effekt av den sida av den resecerade tonsillen.
En detaljerad postoperativ undersökning kan dock visa ögonmotoriska störningar som liknar dem som uppstår till följd av ischemiska infarkter (brister i den jämna förföljelsen, horisontellt blick-evockerad nystagmus, rebound nystagmus och DBN samt avvikelse av SVV), vilket bekräftar tonsillens anatomiska roll i den jämna förföljelsen och i nätverket för att hålla blicken; symtomen är dock milda och asymtomatiska i vår Chiari-patientkohort.
Etiskt uttalande
Denna studie genomfördes i enlighet med rekommendationerna från Institutional Review Board of the ethics committee of the Ludwig-Maximilian University Munich med skriftligt informerat samtycke från alla försökspersoner. Alla försökspersoner gav skriftligt informerat samtycke i enlighet med Helsingforsdeklarationen. Protokollet godkändes av den etiska kommittén vid Ludwig-Maximilian-universitetet i München. Indikation för kirurgiskt ingrepp gavs oberoende av deltagande i denna studie.
Författarnas bidrag
NG: forskningsprojekt (utformning, organisation, genomförande, tolkning av data), statistisk analys (utformning, genomförande), utarbetande av manuskript (skrivande av det första utkastet, granskning). KF: forskningsprojekt (utformning, organisation, genomförande), utarbetande av manuskript (granskning och kritik). FI och MK: forskningsprojekt (genomförande), utarbetande av manuskript (granskning). SK: forskningsprojekt (tolkning av data), utarbetande av manuskript (granskning). JT: forskningsprojekt (studieidé, utformning, tolkning av data), utarbetande av manuskript (granskning och kritik). MS: forskningsprojekt (studieidé, utformning, tolkning av data), utarbetande av manuskript (granskning och kritik), inklusive medicinsk skrivning av innehåll. AP: forskningsprojekt (idé, organisation, genomförande, tolkning av data), utarbetande av manuskript (granskning och kritik) inklusive medicinsk skrivning av innehåll.
Intressekonfliktförklaring
Författarna förklarar att forskningen utfördes i avsaknad av kommersiella eller ekonomiska relationer som skulle kunna tolkas som en potentiell intressekonflikt.
Acknowledgments
Författarna tackar Katie Göttlinger för att hon redigerade detta manuskript, Mona Klemm för den ortoptiska undersökningen av patienterna och Andrea Lehner-Bauer för kaloritestningen.
Finansiering
Denna studie stöddes av det tyska utbildnings- och forskningsministeriet (BMBF), bidrag 01EO1401 till det tyska centret för svindel- och balansstörningar (DSGZ).
Supplementärt material
1. Batzdorf U, McArthur DL, Bentson JR. Kirurgisk behandling av Chiari-malformation med och utan syringomyeli: erfarenhet av 177 vuxna patienter. J Neurosurg (2013) 118(2):232-42. doi:10.3171/2012.10.JNS12305
PubMed Abstract | CrossRef Full Text | Google Scholar
3. Arnautovic A, Splavski B, Boop FA, Arnautovic KI. Pediatric and adult Chiari malformation type I surgical series 1965-2013: a review of demographics, operative treatment, and outcomes. J Neurosurg Pediatr (2015) 15(2):161-77. doi:10.3171/2014.10.PEDS14295
PubMed Abstract | CrossRef Full Text | Google Scholar
4. Guyotat J, Bret P, Jouanneau E, Ricci AC, Lapras C. Syringomyeli associerad med Chiari-malformation typ I. En 21-årig retrospektiv studie av 75 fall som behandlats med foramen magnum-dekompression med särskild tonvikt på värdet av tonsillresektion. Acta Neurochir (Wien) (1998) 140(8):745-54. doi:10.1007/s007010050175
PubMed Abstract | CrossRef Full Text | Google Scholar
6. Liebenberg WA, Georges H, Demetriades AK, Hardwidge C. Does posterior fossa decompression improve oculomotor and vestibulo-ocular manifestations in Chiari 1 malformation? Acta Neurochir (Wien) (2005) 147(12):1239-40; diskussion 40. doi:10.1007/s00701-005-0612-5
CrossRef Full Text | Google Scholar
9. Dieterich M, Brandt T. Ocular torsion and tilt of subjective visual vertical are sensitive brainstem signs. Ann Neurol (1993) 33(3):292-9. doi:10.1002/ana.410330311
PubMed Abstract | CrossRef Full Text | Google Scholar
12. Bremova T, Bayer O, Agrawal Y, Kremmyda O, Brandt T, Teufel J, et al. Ocular VEMPs indicate repositioning of otoconia to the utricle after successful liberatory maneuvers in benign paroxysmal positioning vertigo. Acta Otolaryngol (2013) 133(12):1297-303. doi:10.3109/00016489.2013.829922
PubMed Abstract | CrossRef Full Text | Google Scholar
16. Jacobson GP, Newman CW. Utvecklingen av Dizziness Handicap Inventory. Arch Otolaryngol Head Neck Surg (1990) 116(4):424-7. doi:10.1001/archotol.1990.01870040046011
PubMed Abstract | CrossRef Full Text | Google Scholar
17. Zwergal A, la Fougere C, Lorenzl S, Rominger A, Xiong G, Deutschenbaur L, et al. Postural obalans och fall i PSP korrelerar med funktionell patologi i thalamus. Neurology (2011) 77(2):101-9. doi:10.1212/WNL.0b013e318223c79d
PubMed Abstract | CrossRef Full Text | Google Scholar
19. Klekamp J. Kirurgisk behandling av Chiari I-missbildning – analys av intraoperativa fynd, komplikationer och resultat för 371 foramen magnum-dekompressioner. Neurosurgery (2012) 71(2):365-80; diskussion 80. doi:10.1227/NEU.0b013e31825c3426
CrossRef Full Text | Google Scholar
20. Zee DS, Yamazaki A, Butler PH, Gucer G. Effekter av ablation av flocculus och paraflocculus på ögonrörelser hos primater. J Neurophysiol (1981) 46(4):878-99.
Google Scholar
22. Leigh RJ, Zee DS. Ögonrörelsernas neurologi. New York: Oxford University Press (2006).
Google Scholar
23. Thömke F. Augenbewegungsstörungen – Ein klinischer Leitfaden für Neurologen. 2nd ed. Stuttgart: Thieme (2008).
Google Scholar
24. Nagao S. Olika roller för flocculus och ventral paraflocculus för okulomotorisk kontroll hos primater. Neuroreport (1992) 3(1):13-6. doi:10.1097/00001756-199201000-00003
PubMed Abstract | CrossRef Full Text | Google Scholar
.