Léze očních víček jsou nejčastěji benigní. Přesná diagnóza oftalmologem je založena na anamnéze a klinickém vyšetření. V případě pochybností by měla být u každé podezřelé léze provedena biopsie. Zde nabízíme stručný přehled některých nejčastějších lézí očních víček, se kterými se oftalmolog může setkat v běžné praxi.
Základní informace, vyšetření
K diagnostice lézí víček je třeba nejprve porozumět anatomii víčka a zejména jeho okraji a jeho charakteristikám. Okraj víčka se skládá z kůže, svalu, tuku, tarzu, spojivky a adnexálních struktur včetně přibližně 100 řas, Zeisových žláz, Mollových žláz, meibomských žláz a souvisejícího cévního a lymfatického zásobení.
Vyšetření léze víček začíná anamnézou. Anamnéza by měla zahrnovat chronicitu, příznaky (citlivost, změna vidění, výtok) a vývoj léze. Mezi další relevantní body patří anamnéza rakoviny kůže, imunosuprese, světlé kůže nebo radioterapie. Fyzikální vyšetření by mělo zahrnovat posouzení lokalizace, vzhledu povrchu léze a okolní kůže včetně adnexálních struktur. Lékař by měl posoudit případné ulcerace s krustami nebo krvácením, nepravidelný pigment, ztrátu normální architektury víčka, perleťové okraje s centrální ulcerací, jemné teleangiektázie nebo ztrátu kožních vrásek. Nakonec by fyzikální vyšetření pacienta mělo zahrnovat palpaci okrajů a/nebo fixaci k hlubším tkáním a posouzení regionálních lymfatických uzlin a funkce kraniálních nervů II-VII. Obraz může být neocenitelný pro sledování progrese onemocnění nebo odpovědi na léčbu.
Ačkoli se zkušení kliničtí lékaři mohou cítit ve své diagnóze pohodlně, jakákoli pochybnost v klinickém úsudku by měla klinického lékaře postrčit k histologickému vyšetření. Zprávy o klinicky přesných diagnózách se pohybují od 83,7 % do 96,9 %, přičemž 2 % až 4,6 % jsou považována za klinicky benigní, ale histologicky se zjistí, že jsou maligní.1,2
Klasifikace
Mezi nádory, se kterými se oftalmolog setkává, jsou nejčastější nádory víček. Benigní léze víček představují až 80 % novotvarů víček, zatímco zbývající část tvoří maligní nádory, přičemž nejčastějším maligním nádorem je bazocelulární karcinom.3 Může být užitečné rozdělit léze víček na zánětlivé, infekční a neoplastické.
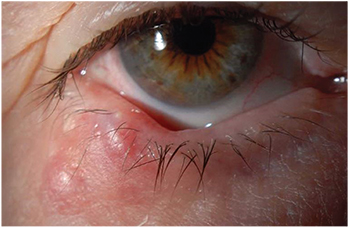
Obrázek 1. Léze očních víček. Mnohočetné chalazie lokalizované v pravém dolním víčku 74leté ženy. Byly ošetřeny incizí a drenáží a biopsie odpovídala chalazionu.
Zánětlivé léze
– Chalazion se projevuje jako chronický, lokalizovaný otok víčka a typicky postihuje meibomské žlázy nebo Zeisovy žlázy (viz obrázek 1). Údaje o četnosti se shánějí obtížně, ale v jednom nedávném přehledu představovala chalazie téměř polovinu všech lézí víček, se kterými se setkáváme v oftalmologické praxi.3 Konzervativní léčba teplými obklady nebo lokálními steroidy je často dostačující. Chirurgická léčba zahrnuje transkonjunktivální incizi a kyretáž. Pokud se provádí excize, doporučuje se vždy provést histopatologické potvrzení excidované léze.1 Alternativně lze použít léčbu intralezionálním triamcinolonem, i když tento přístup s sebou nese komplikace v podobě pigmentových změn nebo ničivější embolizace centrální retinální tepny. Bezpečnější alternativou je intralezionální dexametazon.
Infekční léze
– Molluscum contagiosum se projevuje jako bledé, voskovité a nodulární cysty, klasicky s centrální umbilikací. Pacient je obvykle mladý, ačkoli u pacientů s AIDS je pozorován zvýšený výskyt s bujnějšími případy v důsledku sníženého počtu T-buněk. Vznikají sekundárně v důsledku infekce DNA poxvirem a mohou se projevovat jako folikulární konjunktivitida nebo noduly na víčkách. Léze na víčkách mohou být chybně diagnostikovány jako řada jiných lézí na víčkách, včetně bazocelulárního karcinomu, papilomu, chalazionu a sebaceózní cysty. Neexistuje žádná predilekce pro horní nebo dolní víčko a lokální imunitní reakce je často dostatečná k eliminaci viru. Mezi další možnosti léčby patří excize, kryoterapie nebo kyretáž.4
Neoplastické léze, benigní
– Dlaždicobuněčné papilomy vznikají proliferací epidermis a představují buď stopkaté, široce založené nebo bílé a hyperkeratotické léze tvořící prstovité výběžky.5 Léčba obvykle není nutná s výjimkou kosmetického odstranění.
| Tabulka 1. Demografické údaje a rizikové faktory maligních lézí očních víček | |||||
| Maligní léze | Věk | Preference pohlaví | Lokalizace | Rasa | Rizikové faktory |
| Bazaliom3,12 | 70 | Rovná | Dolní, mediální kantus | Kauzi keltského původu | Světlá pleť, vystavení slunci, kouření |
| Dlaždicovité buňky3,12 | 65 | Muži | Dolní | Kauzi a Asiaté | Světlá kůže, vystavení slunci, vystavení záření |
| Mazová žláza3,14 | 65-70 | Ženy | Horní | Asiatky | Rakovinné syndromy a imunosuprese |
| Merkelovy buňky3,10 | 75 | Ženy | Horní | Kavkazané | Imunosuprese |
| Metastázy17 | >50 | Rovné | Horní mírně | . Žádné | Systémový karcinom |
| Lymfom17 | 65 | Ženy | Bez predilekce | Kavkazané | Systémový lymfom |
| Melanom18 | 60-80 | Žádný | Nižší | Kavkazané | Expozice slunci |
– Epidermální inkluzní cysty přítomny jako zvýšené, hladké a postupně rostoucí cysty, které vznikají zachycením epidermální tkáně v dermis. Ruptura s uvolněním keratinu může způsobit zánětlivou reakci cizího tělesa.6 Léčba zahrnuje excizi se zachováním okolního pouzdra, jednoduše dekapitací hlavičky cysty umožňující vytvoření granulační tkáně.
– Získané melanocytární névy jsou často formovány k okraji víčka a představují shluky melanocytů v epidermis a dermis. Nejsou klinicky patrné při narození, jejich pigmentace se zvyšuje v pubertě. Ve druhé dekádě se obvykle projevují jako vyvýšené pigmentované papuly. Později se povrchová pigmentace ztrácí a zůstává vyvýšená, ale amelanotická léze.6 Obvykle nevyžadují léčbu, ale vzácně může dojít k maligní transformaci junkčního nebo složeného névu, která vyžaduje excizi.
– Seboroická keratóza je získané benigní onemocnění postihující starší pacienty. Klasicky mají léze mastný a přilepený vzhled s různým stupněm pigmentace. Někdy je nutná excize, ale recidiva je poměrně vysoká.
– Hidrocystom, známý také jako cysta potního kanálku, je způsoben ucpáním potního kanálku. Projevují se jako malé (průměrně 4 mm) měkké, hladké a průhledné léze.5,7 Ekrinní hydrocystomy se často projevují jako mnohočetné cysty podél víček, ale nezasahují okraj víčka. Apokrinní hydrocystomy jsou charakteristicky prosvětlené, zahrnují okraj víčka a jsou spojeny s vlasovým foliklem. Apokrinní varianta má také tendenci mít namodralou barvu se žlutými ložisky. Cystický bazocelulární karcinom patří do diferenciální diagnostiky a vzorky by měly být odeslány na patologii.
– Xantelazmata se projevují jako nažloutlé povlaky, obvykle v mediální kantální oblasti horního nebo dolního víčka. Plaky jsou vyplněny makrofágy s obsahem lipidů. Pacienti mají obvykle normální hladinu cholesterolu v séru, ale je rozumné kontrolovat hladinu lipidů, protože může být spojena s hypercholesterolémií.6 Možnosti léčby zahrnují povrchovou excizi, ablaci CO2 laserem nebo lokální aplikaci 100% kyseliny trichloroctové.
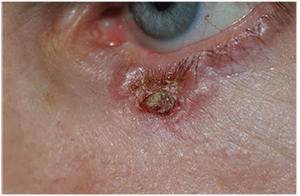
Obrázek 2. Léčebné metody: 



 . Bazocelulární karcinom levého dolního víčka u 57letého muže. Povšimněte si perleťových okrajů a centrálního strupu. Počáteční biopsie odpovídala BCC. Stav je léčen Mohsovou operací s rekonstrukcí Hughesovým lalokem okuloplastickým specialistou.
. Bazocelulární karcinom levého dolního víčka u 57letého muže. Povšimněte si perleťových okrajů a centrálního strupu. Počáteční biopsie odpovídala BCC. Stav je léčen Mohsovou operací s rekonstrukcí Hughesovým lalokem okuloplastickým specialistou.
Neoplastické léze, premaligní
– Aktinická keratóza se projevuje jako kulaté, šupinaté, hyperkeratotické plaky, které mají strukturu smirkového papíru. Jsou to nejčastější prekancerózy kůže a obvykle postihují starší osoby se světlou pletí a nadměrným sluněním. Maligní transformace jednoho plaku je méně než 1 % ročně.6 Pozorování je jednou z možností, ale ke stanovení diagnózy se obvykle doporučuje excizní biopsie. Mnohočetné léze lze léčit kryoterapií, imiquimodem 5% krémem nebo jinými novějšími lokálními přípravky.
– Keratoakantom se projevuje jako masově zbarvené papuly obvykle na dolním víčku u pacientů s chronickým sluněním nebo u imunokompromitovaných pacientů. V současné době je považován za dlaždicobuněčný karcinom nízkého stupně, u něhož se vyvíjejí kopulovité hyperkeratotické léze, které mohou rychle růst, s involucí a regresí do jednoho roku, jakmile se vytvoří kráter vyplněný keratinem.8 Po stanovení diagnózy pomocí incizní biopsie zahrnují současná doporučení kompletní chirurgickou excizi.6
-Neplastické léze – maligní
– Bazocelulární karcinom představuje 80 až 92,2 % maligních nádorů v periokulární oblasti.9 Lokalizovaný nodulární podtyp je „klasickou“ lézí a nejčastěji se vyskytuje na dolním víčku u mediálního kantu jako pevné, vyvýšené, perleťové uzlíky s jemnými teleangiektáziemi (viz obrázek 2).11 Méně častou formou BCC, ale lokálně agresivnější, je morfeaformní typ; tyto léze postrádají ulcerace a vypadají jako indurované bílé až žluté plaky s nezřetelnými okraji.8
Pacienti jsou obvykle středního nebo vyššího věku a často světlé pleti, i když se může vyskytnout i u dětí a osob afrického původu.12 BCC u mladších pacientů má agresivnější růstový vzorec a nevykazuje latentní období, které je pozorováno u starších pacientů.12 Léčba spočívá především v Mohsově mikrografické chirurgii, po níž následuje korekce očních víček/obličeje pomocí okuloplastiky.
Invaze do orbity se vyskytuje u méně než 5 % BCC a nejčastěji se léze nacházejí na mediálním kantu.8,12 Mezi příznaky invaze do orbity patří fixovaná orbitální masa, restriktivní strabismus a posun nebo destrukce globusu.9 Ke stanovení rozsahu onemocnění je indikováno CT nebo MRI. Jakmile penetrace dosáhne hluboko do septa, je lokální excize velmi obtížná. Hnízda bazálních buněk se často skrývají, což vede k agresivnějšímu chirurgickému zákroku (včetně exenterace očnice). Některá onkologická centra dávají v těchto pokročilých případech přednost ozařování zevním paprskem a následnému chirurgickému odstranění.
– Dlaždicobuněčný karcinom je druhou nejčastější malignitou očních víček, vyskytuje se v dolním víčku přibližně v 60 % případů.13 SCC postrádá patognomonické znaky, což umožňuje odlišení od prekurzorových lézí včetně aktinické keratózy, Bowenovy choroby (dlaždicobuněčný karcinom in situ) a radiační dermatitidy.8,12 Často se projevuje nebolestivou nodulární lézí s nepravidelnými zvlněnými okraji, perleťovými okraji, teleangiektáziemi a centrální ulcerací, podobně jako BCC.12 Uvádí se, že klinická diagnóza je přesná v 51 až 62,7 % případů.13 Pacienti jsou obvykle muži starší 60 let a často mají v anamnéze jiné kožní léze vyžadující excizi.11
Predispoziční faktory zahrnují jak vnější faktory, jako je ultrafialové záření, expozice arzenu/uhlovodíkům/záření, HPV infekce nebo imunosupresivní léky a popáleniny, tak vnitřní faktory albinismus a xeroderma pigmentosa.11,13 K metastazování lézí dochází nejčastěji přes lymfatický systém a pro zlepšení prognózy je zásadní včasné odhalení postižení lymfatických uzlin.9,11 SCC invaduje podél trojklanného, okohybného a lícního nervu a může se projevovat jako asymptomatická perineurální invaze zjištěná při histologickém vyšetření nebo symptomatická perineurální invaze. SCC s perineurální invazí má až 50% míru recidivy a u všech SCC s perineurální invazí byla navržena pooperační radioterapie.9
– Sebaceózní karcinom vzniká v meibomských nebo Zeisových žlázách a klinicky se projevuje nažloutlým zbarvením v důsledku obsahu lipidů; může imitovat blefarokonjunktivitidu, chronickou chalazii, BCC, SCC nebo jiné nádory (viz obrázek 3).8 Léze nejčastěji postihují ženy ve věku 65 až 70 let podél horního víčka.14 Může se projevovat ztrátou řas, destrukcí Meibomových ústí nebo chronickou jednostrannou blefarokonjunktivitidou. SC postihuje všechny rasy, zejména však Asiaty, a představuje nejčastější nebo druhou nejčastější periokulární malignitu v této skupině.3,9
Diagnóza může být při první biopsii přehlédnuta a může vyžadovat vícečetné biopsie nebo speciální barvení. Povrchová biopsie často nestačí a může přehlédnout základní nádor, proto může být ke stanovení diagnózy nutná pětiúhelníková excize v celé tloušťce nebo punkční biopsie. Bioptické vzorky s intraepiteliálním postižením spojivky by měly vyvolat podezření na invazi do očnice.8
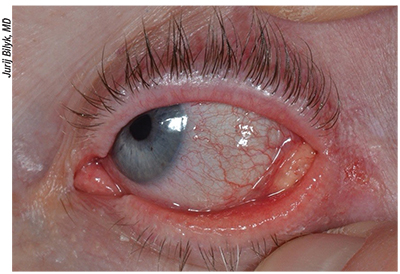
Obrázek 3. Sebaceózní karcinom levého dolního víčka u 52leté ženy. Pacientka se prezentovala chronickou jednostrannou blefarokonjunktivitidou po dobu 12 měsíců, madarózou a lézí víčka. Incizní biopsie prokázala karcinom sebaceózní žlázy. Definitivní léčbu by měl provést zkušený okuloplastický specialista nebo multidisciplinární tým.
Ačkoli etiologie není obvykle známa, existuje souvislost s Muir-Torreho syndromem, autozomálně dominantním nádorovým syndromem považovaným za podtyp hereditárního nepolypózního kolorektálního karcinomu. Pokud je SC identifikován, měl by být pacient vyšetřen na tento syndrom.11 Mortalita v průmyslově vyspělých zemích klesla na 9 až 15 %; mezi špatné prognostické faktory patří doba trvání delší než šest měsíců, vaskulární a lymfatické postižení, orbitální rozšíření, multicentrický původ, intraepiteliální karcinom nebo pagetoidní šíření do spojivky, rohovky nebo kůže, umístění na horním víčku a předchozí ozařování.14
– Karcinom z Merkelových buněk víčka se vyskytuje u starších žen kavkazského původu, průměrný věk je 75 let, rizikovým faktorem je imunosuprese. Polovina všech MCC se nachází v oblasti hlavy a krku a 5 až 10 % se vyskytuje na očních víčkách.10 MCC se na horním víčku projevuje jako nebolestivý, červenofialový vaskularizovaný uzlík, šetřící překrývající epidermis. U 20 až 60 % pacientů je při prezentaci pozitivita lymfatických uzlin a vzdálené metastázy se objeví do dvou let v 70 % případů.15 Může se jednat o agresivní, fatální nádor, který vyžaduje uvážlivou biopsii a systémovou onkologickou léčbu.
Velikost nádoru a metastázy při prezentaci jsou nejdůležitějším prognostickým faktorem u nádorů MCC. Hodnocení nádorových metastáz v lymfatických uzlinách začíná po stanovení histologické diagnózy. Pokud jde o léčbu, nádor dobře reaguje na radioterapii, ale primární léčba nádoru spočívá v excizi s širokými okraji nebo Mohsově operaci.10
– Metastázy do víčka jsou vzácné a představují méně než 1 % maligních nádorů víčka; obvykle se objevují v průběhu rozsáhlého metastatického onemocnění, ale mohou být prezentačním znakem systémového karcinomu. Znaky metastázy do víčka nejsou specifické a může se jednat o solitární nebo mnohočetné uzlíky na víčku nebo difuzní otok víčka. Vždy je třeba zvážit biopsii. Nejčastějšími primárními karcinomy jsou karcinom prsu a kožní melanom.16
– Lymfomy očních adnex jsou primární nádory postihující očnici. Lymfom prezentující se na očním víčku je vzácný a obvykle souvisí se systémovým onemocněním. Lymfom očního víčka představuje 10 % lymfomů očních adnex.17
– Melanom očního víčka je poměrně vzácný nádor, tvoří méně než 1 % nádorů očního víčka.5 Léze se u pacienta v šesté až osmé dekádě života projevují jako pigmentovaná a ztluštělá oblast pigmentu na dolním víčku s nepravidelnými okraji.10,18 U každého pacienta s pigmentovanou lézí by měla být zvážena biopsie. RECENZE
Dr. Notz je odborným pracovníkem v oboru oftalmologie ve společnosti Geisinger Health System. Kontaktujte ho na adrese 100 North Academy Ave. Department of Ophthalmology, Danville, PA 17822. E-mail: [email protected]. Dr. Kasenchak je rezidentem druhého ročníku oftalmologie ve společnosti Geisinger. E-mail: [email protected].
1. Kersten RC, Ewing-Chow D, Kulwin DR, Gallon M. Přesnost klinické diagnostiky kožních lézí očních víček. Ophthalmology 1997;104:479-84.
2. Margo CE. Nádory očních víček: Accuracy of clinical diagnosis (Přesnost klinické diagnózy). Am J Ophthalmol 1999;128:635-6.
3. Deprez M, Uffer S. Clinicopathological features of eyelid skin tumors. Retrospektivní studie 5504 případů a přehled literatury. Am J Dermatopathol 2009;31(3):256-62.
4. Charteris DG, Bonshek RE, Tullo AB. Ophthalmic molluscum contagiosum: Clinical and immunopathological features (Klinické a imunopatologické rysy). Br J Ophthalmol 1995;79:476-81.
5. Eagle R. The eyelid and lacrimal drainage system (Oční víčko a slzný drenážní systém). In: Oční lékařství: Eye Pathology: An Atlas and Text. Philadelphia: LWW, 2011:241-242.
6. Shields JA, Shields CL. Eyelid, Conjunctival, and Orbital Tumors [Nádory víček, spojivek a očnice]. An Atlas and Textbook. LWW; třetí vydání 9. října 2015
7. Singh AD, McCloskey L, Parsons MA, Slater DN. Eccrine hidrocystoma of the eyelid (Ekrinní hydrocystom víčka). Eye (Lond) 2005;19:77-9.
8. Bernardini FP. Management maligních a benigních lézí očních víček. Curr Opin Ophthalmol 2006;17(5):480-4.
9. Slutsky JB, Jones EC. Periokulární kožní malignity: A review of the literature. Dermatol Surg 2012;38:552-69.
10. Missotten GS, de Wolff-Rouendaal D, de Keizer RJ. Karcinom z Merkelových buněk očního víčka přehled literatury a zpráva o pacientech s karcinomem z Merkelových buněk vykazujícím spontánní regresi. Ophthalmology 2008;115:195-201.
11. Harvey DT, Taylor RS, Itani KM, Loewinger RJ. Mohsova mikrografická chirurgie víčka: Přehled anatomie, patofyziologie a možností rekonstrukce. Dermatol Surg 2013;39:673-97.
12. Cook BE Jr, Bartley GB. Možnosti léčby a budoucí perspektivy léčby malignit očních víček: Aktualizace založená na důkazech. Ophthalmology 2001;108:2088-98.
13. Donaldson MJ, Sullivan TJ, Whitehead KJ, Williamson RM. Dlaždicobuněčný karcinom očních víček. Br J Ophthalmol 2002;86:1161-5.
14. Snow SN, Larson PO, Lucarelli MJ, Lemke BN, Madjar DD. Sebaceózní karcinom očních víček léčený Mohsovou mikrochirurgií: Zpráva o devíti případech s přehledem literatury. Dermatol Surg 2002;28:623-31.
15. Missotten GS, de Wolff-Rouendaal D, de Keizer RJ. Karcinom z Merkelových buněk víčka přehled literatury a zpráva o pacientech s karcinomem z Merkelových buněk vykazujícím spontánní regresi. Ophthalmology 2008;115:195-201.
16. Bianciotto C, Demirci H, Shields CL, Eagle RC Jr, Shields JA. Metastatické nádory očního víčka: Hlášení 20 případů a přehled literatury. Arch Ophthalmol 2009;127:999-1005.
17. Stefanovic A, Lossos IS. Extranodální lymfom marginální zóny očních adnex. Blood 2009;114(16):3499-3500.
18. Vaziri M, Buffam FV, Martinka M, Oryschak A, Dhaliwal H, White VA. Klinicko-patologické rysy a chování kožního melanomu očních víček. Ophthalmology 2002;109:901-8.