- Mikä on kuppa?
- Syfilis
- Kuka sairastuu kuppaiseen?
- Mitkä ovat syfiliksen merkit ja oireet?
- Primäärinen syfilis
- Syfilis: primaarinen kanyyli
- Sekundaarinen syfilis
- Sekundaarisen syfiliksen iho-ominaisuudet
- Sekundaarinen syfilis
- Latenttinen syfilis
- Varhainen latentti kuppa (kaksi ensimmäistä vuotta)
- Viimeinen latentti kuppa (kahden vuoden jälkeen)
- Tertiäärinen kuppa
- Tertiäärinen kuppa
- Synnynnäinen kuppa
- Varhainen synnynnäinen kuppa (kahden ensimmäisen elinvuoden aikana)
- Synnynnäinen kuppa
- Myöhäinen synnynnäinen kuppa (kahden elinvuoden jälkeen)
- Millainen on syfiliksen erotusdiagnostiikka?
- Haavaumien erotusdiagnostiikka
- Ihottuman erotusdiagnostiikka
- Miten kuppa diagnosoidaan?
- Millainen on syfiliksen hoito?
- Voidaanko kuppa ehkäistä?
- Millainen on todennäköinen lopputulos?
Mikä on kuppa?
Kuppa on sukupuoliteitse tarttuva infektio, jonka aiheuttaa spirokeetta Treponema pallidum. Kuppa voi aiheuttaa monia oireita, jotka muistuttavat muita sairauksia, kuten ihmisen immuunikatovirusta (HIV), ja siksi sitä kutsutaan lempinimellä ”suuri jäljittelijä”.
Syfiliksellä on oireinen ja oireeton vaihe. Hoitamattomana kuppa voi aiheuttaa merkittäviä seurauksia tartunnan saaneelle henkilölle (pitkäaikaiset neurologiset ja sydänsairaudet), raskaudelle (kuolleena syntyminen ja synnynnäinen infektio) ja kansanterveydelle (jatkuva leviäminen väestössä).
Syfilis
Kuka sairastuu kuppaiseen?
Syfilis tarttuu seksuaalisesti ihmisestä toiseen joko suorassa kosketuksessa kuppaisten haavaumien kanssa tai tartunnan saaneesta verestä mikrotraumojen välityksellä sukupuoliyhdynnän aikana. Syfiliksen haavaumia esiintyy yleisimmin sukupuolielimissä ja peräaukon alueella, mutta niitä voi esiintyä myös huulilla tai suussa. Näin ollen seksi missä tahansa muodossa – emättimen, peräaukon tai suun kautta – on tärkein tapa siirtää kuppa yhdeltä ihmiseltä toiselle. Kuppa tarttuu myös vertikaalisesti (tartunnan saaneesta äidistä sikiöön) raskauden aikana. Toinen mahdollinen tartuntareitti on neulojen yhteiskäyttö (esim. suonensisäinen huumeidenkäyttö).
Raportoidut syfilistapaukset ovat lisääntyneet Uudessa-Seelannissa ja maailmanlaajuisesti viime vuosikymmenen aikana, erityisesti miesten kanssa seksiä harrastavien miesten (MSM) keskuudessa. Viime aikoina tapauksia on havaittu uudelleen heteroseksuaalisessa väestössä. Tämä on erityisen huolestuttavaa, koska hoitamattomalla syfiliksellä raskauden aikana voi olla vakavia terveysvaikutuksia äidille, raskaudelle ja syntymättömälle lapselle.
Mitkä ovat syfiliksen merkit ja oireet?
Syfiliksen saatuaan tartunnan itämisaika on 10-90 vuorokautta (keskimäärin 21 vuorokautta), ennen kuin oireet tulevat näkyviin. Hoitamaton kuppa käy läpi erillisiä kliinisiä (oireisia) vaiheita sekä latentteja (oireettomia) vaiheita. Latenssivaiheessa diagnoosi voidaan tehdä vain serologian avulla. Kliinisten vaiheiden aikana syfiliksen merkit ja oireet eroavat toisistaan vaiheen – primaarisen, sekundaarisen tai tertiäärisen – mukaan, kuten alla on kuvattu.
Primäärinen syfilis
Primääriselle syfilikselle on tyypillistä, että T. pallidum -spirokeetan kulkeutumispisteessä esiintyy (esiintyy) haavaumia. T. pallidum käyttää spiraalimaista muotoaan kiertyäkseen ihoon. Tuloksena on kivuton haavauma.
- Tyypillisesti yksinäinen, pieni, kiinteä, punainen, kivuton papula genitaalialueella muuttuu nopeasti kivuttomaksi haavaumaksi, jolla on hyvin määritelty reuna ja kovettunut pohja.
- 30 %:lla tapauksista esiintyy moninkertaisia haavaumia.
- Ensimmäinen haavauma-asteella oleva haavauma voi jäädä huomaamatta, etenkin jos se on piilossa emättimen, kohdunkaulan, suun tai peräaukon alueella.
- Haavauma-alueella saattaa esiintyä aristamatonta lymfadenopatiaa (esim. inguinaalinen lymfadenopatia sukupuolielimissä olevissa haavaumissa ja kohdunkaulan lymfadenopatia suussa olevissa haavaumissa).
- Haavauma paranee yleensä ilman hoitoa muutamassa viikossa.
Syfilis: primaarinen kanyyli
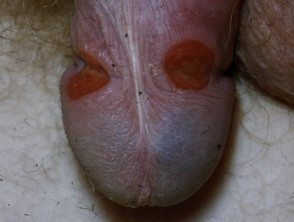
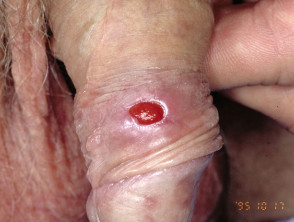
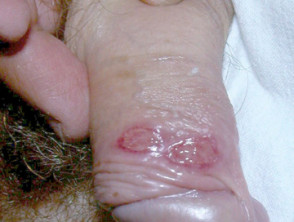
Sekundaarinen syfilis
Sekundaarinen syfilis yleistyy. Sekundaariselle syfilikselle on ominaista ihottuma ja systeemiset oireet, joiden aikana potilas on hyvin infektiivinen. Jos potilasta ei hoideta, nämä oireet häviävät lopulta muutaman viikon kuluessa, mutta ne voivat uusiutua.
- Hoitamattomana 25 %:lle potilaista kehittyy sekundaarinen syfilis kolmen kuukauden (keskimäärin kuuden viikon) kuluessa ensimmäisestä kanyylin ilmaantumisesta.
- Syfilis on monisysteeminen infektio, ja potilas on tässä vaiheessa hyvin infektiivinen.
- Systeemisiä oireita voivat olla kuume, päänsärky, huonovointisuus, myalgia, niveltulehdus ja lymfadenopatia.
- Muihin sairastuneisiin elimiin voivat kuulua maksa, munuaiset, keskushermosto (aivohermophalvaukset, aivokalvontulehdus), nivelet ja silmät (johtaa näkövammaisuuteen).
Sekundaarisen syfiliksen iho-ominaisuudet
- Sekundaarista syfilistä sairastavista potilaista 90 %:lla esiintyy ihottumaa, joka ei aiheuta kutinaa
- Ihottuma voi olla hienovarainen tai se voi näkyä karheana, punaisina tai punaruskeina papuloina tai plakkeina
- Ihottuma esiintyy tyypillisesti vartalolla, ja se vaikuttaa usein myös kämmeniin ja jalkapohjiin
- Harvoin ihottuma esiintyy erytemaattisten papuloiden rykelmänä keskellä olevan hilseilevän plakin ympärillä, joka muistuttaa kukkaa; tätä kukkamorfologiaa kuvataan ”corymbose”-syfilikseksi
- Läiskäistä hiustenlähtöä (hiustenlähtöä) voi esiintyä
- Limakalvopinnat – kuten suun sisäpuoli, nielu, sukupuolielinten alue, emättimessä ja peräaukossa – voivat muuttua raaoiksi ja punaisiksi (limakalvoläiskät)
- Harmaanvalkoisia, kosteita laikkuja esiintyy nivusissa, reisien sisäpuolella, kainaloissa, napanuorassa tai rintojen alla; Näitä kutsutaan nimellä condyloma lata.
Sekundaarinen syfilis
Katso lisää kuvia syfiliksestä.
Latenttinen syfilis
Syfiliksen sekundaarisen ja tertiaarisen kliinisen vaiheen välissä seuraa useita vuosia kestävä latenssi. Latenttivuodet jaetaan varhaisiin ja myöhäisiin. Latenssiaikana potilas on oireeton, eikä hänellä ole merkkejä kliinisessä tutkimuksessa. Siksi jatkuva syfilisinfektio todetaan vain positiivisilla treponemivasta-ainetesteillä. Tarttuvuus vaihtelee, kuten alla on kuvattu.
Varhainen latentti kuppa (kaksi ensimmäistä vuotta)
Potilas on hyvin tartuntakykyinen.
- Syfilisinfektio voi siirtyä seksikumppaneille.
- Syfilisinfektio voi siirtyä raskaana olevasta naisesta sikiöön.
Viimeinen latentti kuppa (kahden vuoden jälkeen)
Vain tietyt potilaat pysyvät tartuntakykyisinä.
- Potilas ei tartu seksikumppaneihin.
- Syfilisinfektio voi edelleen siirtyä raskaana olevasta naisesta hänen sikiöönsä.
Tertiäärinen kuppa
Tertiäärinen kuppa on hyvin viivästynyt, ja se ilmaantuu vuosikymmeniä alkuperäisen tartunnan jälkeen.
- Myöhäiset merkit ja oireet voivat ilmaantua 20-40 vuotta alkuperäisen tartunnan jälkeen jopa kolmasosalle hoitamattomista tapauksista.
- Hoitamaton infektio voi johtaa endarteriittiin, ja komplikaatioita ovat mm. gumma, sydän- ja verisuonisairaudet sekä neurologiset sairaudet.
- Gumma on yksinäinen granulomatoottinen leesio, jossa on sentraalinen nekroosi. Gummat esiintyvät tyypillisesti iholla tai luussa, mutta niitä voi esiintyä missä tahansa. Ihon gummat voivat olla kivuttomia, mutta pitkissä luissa olevat gummat aiheuttavat syvää, tylsää kipua, joka pahenee öisin.
- Kardiovaskulaarinen sairaus on harvinainen komplikaatio. Aortta on todennäköisin elin, johon se vaikuttaa, ja se laajenee, mikä johtaa aortan aneurysmaan ja aortan regurgitaatioon.
- Neurosyfilis voi ilmetä aivokalvontulehduksena (endarteriitti, joka johtaa iskeemiseen aivohalvaukseen), yleisenä pareesina (hermosolujen häviäminen aivokuorelta, joka johtaa etenevään dementiaan) ja tabes dorsaliksina (selkäytimen kuihtuminen).
Tertiäärinen kuppa
Synnynnäinen kuppa
Hoitamaton äidin kuppa voi johtaa keskenmenoon, kuolleena syntymiseen tai synnynnäiseen infektioon. Monet synnynnäistä kuppausta sairastavat lapset ovat syntyessään oireettomia. Synnynnäinen kuppa jaetaan varhais- ja myöhäisvaiheeseen.
Varhainen synnynnäinen kuppa (kahden ensimmäisen elinvuoden aikana)
Ensimmäisten elinviikkojen aikana vaikutukset imeväiseen muistuttavat sekundaarista kuppaa, jossa on monielininfektio.
- Infektoitunut iho ja limakalvot voivat näkyä makulopapulaarisena ihottumana, vesikulobulloottisina leesioina, limakalvojen laikkuina, kondylooma lata -oireena tai riniittinä (nenän limakalvotulehdus, joka aiheuttaa nuhaa).
- Muita sairastuneita elimiä ovat luut (osteokondriitti), munuaiset (glomerulonefriitti), maksa (hepatosplenomegalia) ja imusolmukkeet (lymfadenopatia).
- Neurologista, silmä- ja hematologista osallistumista voi myös esiintyä.
Synnynnäinen kuppa
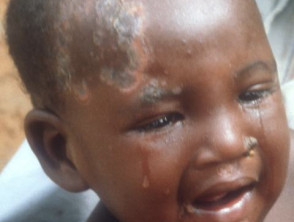
Myöhäinen synnynnäinen kuppa (kahden elinvuoden jälkeen)
Myöhäinen synnynnäinen kuppa oireilee samankaltaisesti kuin aikuisiän infektiossa esiintyvä tertiäärinen gummatoosisuppa, jossa on krooninen, jatkuva tulehdus.
- Tämä krooninen infektio vaikuttaa usein silmiin (interstitiaalinen keratiitti), korviin (kuurous), luihin, niveliin ja keskushermostoon.
- Tyypillisiä oireita ovat Hutchinsonin etuhampaat, Mulberry-molarit, tyypillinen kasvojen ulkomuoto (otsapoimu, satulanenä), kumaroituneet sapelisääret ja turvonneet polvet (Clutton-nivelet).
Millainen on syfiliksen erotusdiagnostiikka?
Syfiliksen erotusdiagnostiikka määräytyy sen mukaan, mitkä sen lukuisista mahdollisista oireista ovat läsnä.
Haavaumien erotusdiagnostiikka
- Genitaalihaavaumat: genitaaliherpes, trauma, syöpä; ja harvemmin tuberkuloosi ja chancroid
- Anaalihaavaumat:
- Suun haavaumat: Herpes simplex (huuliherpes), aftohaavaumat ja trauma.
Ihottuman erotusdiagnostiikka
- Lääkepurkauma
- Pityriasis rosea
- Psoriaasi
- Ekseema/dermatiitti
Miten kuppa diagnosoidaan?
Syfiliksen diagnoosi tehdään kliinisen anamneesin ja fyysisen tutkimuksen perusteella, jota tuetaan laboratorio- ja serologisilla testeillä.
Syfilis voidaan diagnosoida osoittamalla T. pallidum -spirokeetat näytteistä, jotka on otettu infektoituneista leesioista tai imusolmukkeista. Spirokeetat voidaan tunnistaa pimeäkenttämikroskoopilla tai treponemipolymeraasiketjureaktiotestillä (PCR). Nämä testit eivät aina ole helposti diagnoosin tekevän lääkärin saatavilla.
Ihobiopsiassa saattaa näkyä tai olla näkymättä tyypillisiä histopatologisia piirteitä. Ks. kohta Syfiliksen patologia.
Serologinen testaus treponemi-infektion tuottamien vasta-aineiden havaitsemiseksi on yleisin testi, jota käytetään infektion diagnosoimiseksi. Serologisilla testeillä ei voida erottaa toisistaan erityyppisiä treponemi-infektioita (yaws, pinta ja kuppa) tai infektion kestoa. Useimmilla ihmisillä, joilla on reaktiiviset treponemitestit, reaktiiviset testit jatkuvat loppuelämän ajan hoidosta tai taudin aktiivisuudesta riippumatta.
Treponemivasta-ainetestit voidaan jakaa epäspesifisiin tai spesifisiin testeihin. Se, kumpaa testiä käytetään, riippuu siitä, mitä paikallisessa laboratoriossa on saatavilla. Epäspesifisiä testejä ovat:
- Veneraalisten tautien tutkimuslaboratorio (VDRL)
- Rapid plasma reagin (RPR).
Spesifisiin testeihin kuuluvat:
- Entsyymi-immunomääritys (EIA)
- Treponema pallidum hemagglutinaatio (TPHA)
- Treponema pallidum partikkeliagglutinaatiomääritys (TPPA).
Näyte seulotaan ensisijaisella testillä (tavallisesti EIA tai TPHA), joka osoittaa IgG:n ja IgM:n, ja se varmistetaan toisella treponemitestillä. Esimerkiksi positiivinen EIA-seula vahvistetaan positiivisella TPHA-testillä.
Vahvistuksen jälkeen näytteestä arvioidaan infektion serologinen aktiivisuus RPR/VDRL-testillä.
- RPR/VDRL-tiitteri > 16 viittaa aktiiviseen tautiin.
- RPR/VDRL-tiitteri < 16 ei sulje pois aktiivista infektiota, mutta sopii paremmin myöhäiseen latenttiin infektioon tai hoidettuun infektioon.
Potilaan anamneesi on siksi tärkeä tulkinnan kannalta. RPR/VDRL-tiitteriä käytetään myös hoidon tehokkuuden seurantaan.
Riskialttiiden seksuaalisten kohtaamisten jälkeen suositellaan uusintaseulontaa sekä kuuden että 12 viikon kuluttua altistumisesta, koska alkuperäiset serologiset testit voivat olla negatiivisia primaarisessa kuppauksessa. Serologiset testit ovat aina positiivisia sekundaarisessa kuppauksessa, mutta on varottava prozone-ilmiön mahdollisuutta, joka voi johtaa väärään negatiiviseen tulokseen. Prozone-ilmiö ilmenee, kun korkea vasta-ainetitteri häiritsee vasta-aine-antigeeni-ristikon muodostumista, jota tarvitaan positiivisen flokkulaatiotestin näkemiseksi.
Väärän positiivisia serologisia testejä esiintyy erityisesti autoimmuunisairauksissa, ruiskuhuumeiden käytössä, raskauden aikana ja vanhemmassa iässä, mutta on tärkeää hankkia yksityiskohtainen anamneesi, testata seksikumppani ja seurata uusintatesteillä, jotta voidaan varmistua siitä, että epäilty väärä-positiivinen tulos on todella väärä.
Muita testejä, joita saatetaan tarvita erityisesti, jos neurologisia oireita esiintyy, ovat tietokonetomografia (CT), magneettikuvaus (MRI) ja aivo-selkäydinnesteen (CSF) tutkimus.
Seksuaaliterveyden täydellinen seulonta olisi suoritettava, mukaan lukien – mikä tärkeintä – HIV-testi.
Millainen on syfiliksen hoito?
Penisilliini injektiona on edelleenkin syfiliksen kaikkien vaiheiden tärkein hoitokeino.
- Infektionaalinen syfilis (primaarinen, sekundaarinen, varhaislatenttinen) vaatii stat-annoksen bentsatiini- tai prokaiinipenisilliiniä.
- Ei-tarttuva kuppa (myöhäislatentti) ja neurosyfilis vaativat pidempiä bentsatiini- tai prokaiinipenisilliiniannoksia.
Muut antibiootit eivät ole yhtä luotettavia kuin penisilliini, mutta tetrasykliinejä tai kefalosporiineja voidaan käyttää potilailla, jotka ovat allergisia penisilliinille. Katso kohta Antibioottien ihon haittavaikutukset. Raskaana oleva nainen, joka on allerginen penisilliinille, on ensin desensitoitava ja sen jälkeen hoidettava joka tapauksessa penisilliinillä.
Hoidon epäonnistuminen voi tapahtua missä tahansa infektion vaiheessa, joten tiivis seuranta on tärkeää, ja serologisia testejä on toistettava yhden tai kahden vuoden ajan.
Kaikenlaisesta seksuaalisesta kanssakäymisestä on pidättäydyttävä, kunnes kaikki kuppa-haavat tai -leesiot ovat täysin parantuneet ja hoito on saatu päätökseen.
Kumppaneista ilmoittaminen ja niiden hoito ovat erittäin tärkeitä, jotta estetään uusintatartunta ja leviäminen yhteisössä. Käytettävissä on ohjeita, jotka opastavat lääkäriä siinä, kuinka kauas taaksepäin kunkin vaiheen kohdalla tulee jäljittää.
Voidaanko kuppa ehkäistä?
Kuppaakaan vastaan ei ole saatavilla rokotetta.
Syfiliksen voi saada toistuvasti; vasta-aineet ja hoito eivät suojaa uudelta tartunnalta.
Jos epäilet saaneesi tartunnan, katkaise kaikki seksuaalinen kanssakäyminen ja ota yhteyttä lääkäriin tai seksuaaliterveysasemalle. Ilmoita välittömästi kaikille seksikontakteille, jotta heidät voidaan tarkastaa tartunnan varalta ja hoitaa asianmukaisesti.
Muita toimenpiteitä kupan leviämisen estämiseksi ovat:
- Seksikumppaneiden määrän rajoittaminen
- Kondomien käyttö
- Säännölliset verikokeet, jos seksuaalikäyttäytyminen on riskialtista.
Millainen on todennäköinen lopputulos?
Syfiliksen varhainen hoito johtaa erittäin hyvään lopputulokseen ja ehkäisee myöhempiä komplikaatioita. Hoidon viivästyminen pitkälle edenneeseen vaiheeseen voi jättää peruuttamattomia seurauksia, esimerkiksi neurologisia tai näköhäiriöitä.