US Pharm. 2012;37(9):29-32.
Migreeniä, päänsärkyhäiriötä, esiintyy jopa 15 %:lla koko Yhdysvaltain väestöstä.1 Lapsuudessa migreenin esiintyvyys on samanlainen tytöillä ja pojilla.Migreenin esiintyvyys lisääntymisikäisillä naisilla on Yhdysvalloissa yli kaksinkertainen saman ikäryhmän miehiin verrattuna. Molemmilla sukupuolilla migreenin esiintyvyys vähenee nopeasti 65 ikävuoden jälkeen.1
Hormonaaliset muutokset vaihdevuosista aikuisuuteen vaikuttavat migreenikohtausten voimakkuuteen ja ajoitukseen naisilla. Nuoret ja naiset kuvaavat kuukautisiin liittyviä migreenikohtauksia vaikeammiksi, pitkäkestoisemmiksi ja vaikeammin hoidettaviksi kuin muulloin esiintyviä migreenikohtauksia.2,3 Jopa 60 %:lla naispuolisista migreenipotilaista esiintyy migreeniä kuukautisten aikaan (eli kuukautismigreeniä).4 Puhdasta kuukautismigreeniä (joka ei sisällä auraa ja joka esiintyy 2 päivää ennen verenvuodon alkamista tai enintään 3 päivää sen jälkeen) esiintyy vain 10-15 %:lla näistä potilaista. Kuukautisiin liittyvässä migreenissä päänsärkyä esiintyy ilman auraa kuukautiskierron aikana ja auran kanssa tai ilman auraa muulloin kuukautiskierron aikana.5-7 Yli puolella potilaista, joilla on kuukautiskierron aikainen migreeni, on kohtauksia muulloin kuukautiskierron aikana.5
Kuukautiskierron aikainen migreeni diagnosoidaan, jos kohtauksia esiintyy kuukautiskierron aikana kahdessa kuukautiskierron jaksossa kolmesta3,5 .Kuukautismigreeni alkaa useimmiten vaihdevuosien aikaan, lievittyy usein raskauden toisen ja kolmannen raskauskolmanneksen aikana ja vähenee vuoden kuluttua vaihdevuosien alkamisesta.1
Patofysiologia
Migreenin lopullista mekanismia ei ole selvitetty. Nykyinen teoria perustuu neurovaskulaariseen mekanismiin, jossa sympaattis-hermosto aiheuttaa muutoksia aivojen perfuusiossa.8Todisteet lisääntyvät siitä, että kuukautismigreeniin vaikuttavat muutokset naisen hormonimiljöössä koko elinkaaren aikana.9
Munasarjahormonit voivat vaikuttaa keskushermostoon monin eri tavoin. Estrogeeni- ja progesteronireseptoreita ilmentyy aivojen aivokuoren ja aivokuoren alapuolisilla alueilla.Migreenin voivat mahdollisesti laukaista serontonergiset ja opiatergiset välittäjäainejärjestelmät, joita munasarjahormonit ovat osoittaneet – ainakin eläinmalleissa – muokkaavan.2,3,3
Estrogeenin vetäytymisteorian mukaan estrogeenipitoisuuksien lasku – kuten tapahtuu kuukautiskierron myöhäisen luteaalivaiheen aikana – korreloi serotoniinituotannon vähenemiseen ja estrogeenin lisääntyneeseen poistumiseen. Tämä voi johtaa kallon verisuoniston vasodilataatioon ja kolmoishermojen herkistymiseen, mikä voi laukaista migreenin joillakin naisilla.8,9 Seerumin estrogeenipitoisuuden pitäminen välillä 45-75 pg/ml näyttää vähentävän migreenin esiintymistiheyttä ja voimakkuutta.9Myös kohdun limakalvon irtoamisen aikana vapautuvat prostaglandiinit saattavat lisätä migreenin esiintymistä kuukautiskierron myöhäisessä keltarauhasvaiheessa ja varhaisessa vuotovaiheessa.6
Raskaus lisää plasman estrogeeni- ja progesteronipitoisuuksia. Monilla naisilla migreeni lievittyy raskauden aikana, ja suurin helpotus on naisilla, joilla on kuukautisiin liittyvä migreeni. Migreenin esiintymistiheys vähenee raskauden aikana, ja helpointa se on kolmannella raskauskolmanneksella.8 Niillä naisilla, joilla on auraoireinen migreeni, kohtaukset voivat ilmaantua ensimmäistä kertaa, pysyä ennallaan tai pahentua raskauden aikana. Synnytyksen jälkeisenä aikana naiset, joiden migreeni lievittyi raskauden aikana, voivat kokea migreenin lievittyvän edelleen imetyksen aikana. Tämä suoja voi johtua oksitosiinin ja vasopressiinin lisääntymisestä tai estrogeenin ja progesteronin vaikutuksen vähenemisestä.8
Vaihdevuosien ja vaihdevuosien aikana tapahtuvat hormonaaliset muutokset voivat pahentaa kuukautisiin liittyvää migreeniä. Naisten migreenin esiintyvyys lisääntyy tässä elämänvaiheessa. Vaihdevuosien aikana estrogeenitaso vaihtelee ja on usein korkeampi kuin säännöllisesti kuukautisia käyttävillä naisilla. Lisäksi estrogeenireseptorien määrä voi lisääntyä. Noin vuoden kuluttua spontaanien vaihdevuosien alkamisesta migreenit ovat harvinaisempia ja saattavat hävitä. Tämän vähenemisen uskotaan liittyvän melko alhaiseen, vakaaseen estrogeenitasoon.8 Vaihdevuosien jälkeen ilmenevä hormonaalinen migreeni liittyy usein hormonikorvaushoitoon.2
Hoito ja ennaltaehkäisy
Menstruaalisen migreenin hoito voi olla haastavaa, ja se voi olla potilaskohtaista lisääntyneiden, pitkittyneiden oireiden ja hoidon vastustuskyvyn vuoksi.8 Hoidon ja ennaltaehkäisyn tavoitteena tulisi olla päänsärkytaakan vähentäminen.3 Aluksi potilaan tulisi pitää päänsärkypäiväkirjaa kolmen kuukauden ajan, jotta voidaan määrittää migreenin malli (kuukautisiin liittyvä tai puhtaasti kuukautisiin liittyvä).2 Kuukautismigreenin laukaisevat tekijät voivat poiketa muina aikoina esiintyvän migreenin laukaisevista tekijöistä. Useimmat naiset hyötyvät migreenin laukaisevien tekijöiden selvittämisestä ja välttämisestä, hyvästä nesteytyksestä, säännöllisestä liikunnasta ja riittävästä unesta.3
Kuukautisten migreenikohtausten akuutit farmakologiset hoidot ovat samat kuin migreenin hoidossa yleensä.10 Analgeetteja, ergotteja ja triptaaneja (TAULUKKO 1) on käytetty kuukautismigreenin abortoivana hoitona.11Kaikki ovat tehokkaita, mutta lääkkeen valinta ja tehokkaat annokset ovat kuitenkin potilaskohtaisia, ja vasteen prosenttiosuudet vaihtelevat. Triptaneilla on kokonaisuutena parhaat tulokset. Myös triptaanin ja tulehduskipulääkkeen (NSAID) yhdistelmästä on hyötyä.12Hoidon tehon lisäämiseksi voi olla tarpeen lisätä pahoinvointilääkkeitä. Kuukautismigreenin hoito voi olla erilainen kuin muulloin kuukautiskierron aikana esiintyvien kohtausten.2,3
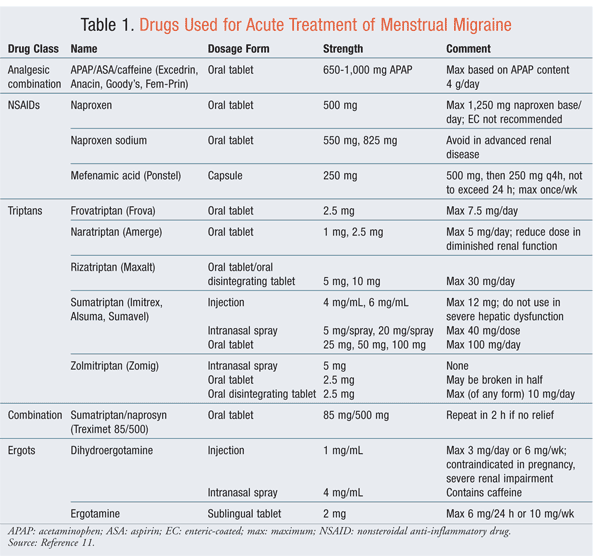
Profylaksia: Lyhytaikaisesta profylaktisesta hoidosta voi olla hyötyä naisille, joilla on säännöllisiin kuukautisiin liittyvä migreenin määritetty malli. Ajoittainen hoito vähentää lääkealtistusta ja mahdollisia haittavaikutuksia, joita jatkuvan käytön odotetaan aiheuttavan. Kuukautisia edeltävä naprokseenin käyttö 500 mg kahdesti vuorokaudessa kuukautisten kolmanteen päivään asti on hyvin siedettävää ja tehokasta.Naiset, joilla on ollut pahoinvointia, ovat todennäköisemmin lopettaneet tämän hoitomuodon.2 Myös mefenamiinihappo 500 mg kolme kertaa vuorokaudessa on osoittautunut tehokkaaksi.3
Triptaanit: Triptaneja on käytetty kuukautismigreenin lyhytkestoisena ehkäisevänä hoitona. Niitä annostellaan 5 päivän aikana: 2 päivää ennen kuukautisten odotusta ja 3 päivää kuukautisten jälkeen. Tehokkaita lääkemuotoja ovat sumatriptaani 25 mg kolme kertaa vuorokaudessa, naratriptaani 1 mg kahdesti vuorokaudessa, frovatriptaani 2,5 mg kahdesti vuorokaudessa ja zolmitriptaani 2,5 mg kahdesti tai kolmesti vuorokaudessa.3,10,13 Näitä lääkkeitä ei tällä hetkellä suositella pelkän kuukautismigreenin ehkäisyyn. Frovatriptaanilla, joka tehoaa kuukautisiin liittyvän migreenin lyhytaikaiseen ehkäisyyn, saattaa olla farmakokineettistä etua kuukautismigreenin ennaltaehkäisyssä sen pidemmän puoliintumisajan vuoksi.13 Naratriptaanilla on todettu hoidon jälkeisten päänsärkyjen lisääntyminen verrattuna zolmitriptaaniin tai frovatriptaaniin.10 Sumatriptaani on ollut tehokas avoimissa tutkimuksissa, mutta ei satunnaistetuissa, kontrolloiduissa tutkimuksissa.10 Koska triptaaneihin liittyvät kustannukset ovat suuremmat kuin kipulääkkeisiin, triptaaneja ei pitäisi käyttää ensisijaisesti ennaltaehkäisyyn. Triptaanien päivittäinen käyttö kuukautiskierron aikana vähentää päänsäryn esiintymistiheyttä ja vaikeusastetta, mutta vaatii usein akuuttien annosten käyttöä läpimurtopäänsäryn yhteydessä, ja enimmäisannostus on edelleen voimassa. Potilaat, joilla on pitkittyneitä, vaikeasti hoidettavia kohtauksia, jotka eivät lievity akuuttihoidolla, hyötyvät eniten näistä aineista.10
Lisät: Magnesiumlisän on osoitettu vähentävän migreenioireita naisilla, joilla on premenstruaalinen oireyhtymä.2 Aivojen magnesiumpitoisuudet ovat alhaiset migreenikohtausten aikana, ja vähentyneitä ionisoidun magnesiumin pitoisuuksia on ehdotettu kuukautismigreenin laukaisevaksi tekijäksi.14 Kuukautiskierron viimeisten 15 päivän aikana otetut magnesiumlisät (360 mg elementaalmagnesiumia vuorokaudessa) ovat joillakin migreeniä sairastavilla henkilöillä ennaltaehkäisseet kohtauksia. Ruoansulatuskanavan oireet rajoittavat käyttöä joillakin potilailla.9
E-vitamiinilla, jolla on antiprostaglandiinivaikutuksia, on rajallinen teho naisilla, joilla on refraktorinen migreeni. Niissä tapauksissa, joissa E-vitamiinilla oli vaikutusta, potilaiden kivun voimakkuus, toimintakyvyttömyys ja tulehduskipulääkkeiden annokset vähenivät, kun he käyttivät E-vitamiinia 400 IU päivittäin 5 päivän ajan kuukautisten aikana.15
Estrogeenihoito: Koska kuukautismigreeni on yhdistetty estrogeenin vetäytymiseen, estrogeenin lisäravinteen antamista myöhäisimmän kuukautisvaiheen aikana on arvioitu sen mahdollisen helpotuksen kannalta.16 Tupakointi, tromboemboliset häiriöt ja estrogeeniriippuvaiset kasvaimet ovat vasta-aiheita estrogeenihoidolle.17Hormoniprofylaksia vaikuttaa vaihtelevasti migreeniin, ja ennen estrogeenihoidon aloittamista potilasta olisi neuvottava migreenikohtausten pahenemisen mahdollisuudesta.3 Potilaan tulisi pitää oirepäiväkirjaa vähintään kahden kuukauden ajan ennen estrogeenihoidon aloittamista ja sen jälkeen.
Matala-annoksisia suun kautta otettavia ehkäisyvälineitä (OC) voidaan kokeilla hedelmällisessä iässä oleville naisille, joilla on kuukautismigreeni ja joilla on muita lääketieteellisiä indikaatioita jatkuvaan hormonihoitoon. Ehdokkaalla ei saa olla aiempaa pahenevia oireita estrogeenihoidon yhteydessä eikä muita vasta-aiheita. Voidaan noudattaa 91 päivän pakkausta (tai vastaavaa), jossa on vähemmän estrogeenivapaita päiviä, mikä teoriassa vähentäisi rebound-migreenikohtauksia näiden kuukausien aikana.16
Menstruaatiomigreenin lievittämisessä on saavutettu jonkin verran menestystä estrogeenin käyttämisellä jaksoittaisena hoitona luteaalivaiheen loppuvaiheessa. Perkutaaninen estradioli, jota annettiin 1,5 mg:n geelilaastarina reiden yläosaan tai käsivarteen 6 päivää ennen odotettavissa olevaa kuukautisvuotoa 2. päivään asti, vähensi migreenipäivien määrää. Hoidon päättymistä seuraavien 5 päivän aikana esiintyvä vieroitusmigreeni aiheutti potilaille huolta, vaikka päänsärkyvuorokausien kokonaismäärä väheni.7 0,1 mg:n estradiolia sisältävällä laastarilla annostelusta yhdistettyjen hormonaalisten hormonihoitojen hormonivapaan jakson aikana on jonkin verran hyötyä vieroitusmigreenin lievittämisessä.2 Vuonna 2010 julkaistussa CDC:n raportissa ei suositella yhdistelmäehkäisyvalmisteiden käyttöä naisilla, joilla on migreeni ilman auraa, erityisesti yli 35-vuotiailla naisilla ja naisilla, jotka tupakoivat, joilla on verenpainetauti tai jotka ovat lihavia.18
Ei ole olemassa laajamittaisia satunnaistettuja tutkimuksia, joissa olisi todettu, että aivohalvauksen riski olisi suurentunut OC-hoidon seurauksena alle 35-vuotiailla naisilla, joilla on migreeni ilman auraa ja joilla ei ole mitään muita vaaratekijöitä.17,18Oireiden pitäisi lievittyä muutamien kuukausien jälkeen, kun on aloitettu OC-valmisteiden käyttö, jos potilaat, jotka kärsivät päänsäryistä, kärsivät päänsärkyjen pahenemisesta. Jos näin ei tapahdu, OC-hoito tai muu estrogeenipitoinen hoito on lopetettava ja vaihtoehtoisia ehkäisymenetelmiä on harkittava.16
MacClellan ja kollegat tutkivat lähes tuhat 15-49-vuotiasta naishenkilöä, joista kolmannes oli saanut aivohalvauksen. Aivohalvauksen riski oli suurentunut henkilöillä, joilla oli auran aiheuttama migreeni mutta ei muita riskitekijöitä. Ryhmässä, jossa oli migreeni ja aura, tupakointi lisäsi riskiä.Tupakointi ja OC-lääkkeiden käyttö lisäsivät riskiä yli kolminkertaisesti verrattuna pelkkää tupakointia käyttävään ryhmään. Migreeniä sairastavilla, joilla ei ollut auraa, aivohalvauksen riski ei ollut yhtä suurentunut.19
Pitkäkestoinen ennaltaehkäisy: Pitkäkestoinen ennaltaehkäisy olisi aloitettava naisilla, joilla on kolme tai useampia heikentäviä päänsärkyjä kuukausittain ja jotka eivät ole saaneet helpotusta akuuteilla hoitomuodoilla.3Vakiomuotoisia ennaltaehkäiseviä hoitoja voidaan kokeilla, mukaan lukien kouristuslääkkeet, beetasalpaajat, kalsiumkanavan salpaajat ja masennuslääkkeet. Annostuksen lisääminen kuukautiskierron aikana voi olla hyödyllistä.3Pitkäkestoista hormonilisää on myös tutkittu. Seerumin estrogeenin vaihteluita vaimentavat estradioimplantit voivat parantaa kuukautismigreeniä.16 Useissa tutkimuksissa on tutkittu tamoksifeenin ja gonadotropiinia vapauttavan hormonin agonistien käyttöä migreenin vähentämiseksi. Vaihtelevat tulokset, haittavaikutukset ja sietokyky rajoittavat näiden aineiden käyttöä.2,16
Perimenopause: Naisilla voi esiintyä migreenikohtausten pahenemista tai uusiutumista perimenopausaalisen kauden aikana, joka voi kestää pitkälti yli 5 vuotta. OC-valmistetta tai lisäestrogeenia voidaan käyttää.16 Epävakaat endogeeniset estrogeenitasot tänä aikana voivat lisätä eksogeenisen annostelun epävarmuutta.3Hormonikorvaushoidolla (HRT) voi olla vaihtelevia vaikutuksia riippuen antoreitistä, estrogeenityypistä ja syklisestä tai jatkuvasta annostelusta. Transdermaaliset valmisteet saattavat vähemmän todennäköisesti pahentaa migreeniä, mutta tätä ei ole osoitettu johdonmukaisesti.2,16 Progesteronilisä voi olla tehokas kuukautismigreenin hoidossa tukahduttamalla kuukautiset.7 Yleensä progesteronin annostelu ei näytä muuttavan migreenin esiintymistiheyttä, kestoa tai vaikeusastetta.16Kun vaihdevuodet ovat alkaneet ja hormonaalinen ilmapiiri on tasaantunut,migreenin esiintymistiheys vähenee, ja monet naiset lakkaavat saamasta kohtauksia.3
Apteekkihenkilökunnan rooli
Apteekkihenkilökunta voi auttaa potilasta määrittämään migreenin laukaisevia tekijöitä, oireita ja ajoitusta. Sopivimman hoidon määrittämisessä auttaminenon tärkeää. Apteekkari voi myös neuvoa potilasta ja seurata haittavaikutuksia ja lääkityksen tehoa. Katso tarkistuslista TAULUKOSTA 2.20

Johtopäätökset
Naisilla esiintyvä migreeni liittyy usein hormonaalisiin muutoksiin koko elinkaaren ajan, menarchesta postmenopaussiin. Hormonimuutokset, olivatpa ne sitten endogeenisia tai eksogeenisia, voivat olla arvaamattomia. Monilla naisilla on kuukautisten aikana vaikeampi ja heikentävämpi migreeni kuin muulloin. Kuukautismigreeniä voidaan hoitaa akuuttihoidoilla, ajoittaisella ennaltaehkäisyllä tai pitkäaikaisella ennaltaehkäisyllä. Triptaneja voidaan käyttää akuuttiin tai ajoittaiseen ennaltaehkäisyyn. Vaikka nämä aineet ovat erittäin tehokkaita, niiden kustannukset aiheuttavat huolta.Kuukautismigreenin hormonihoito voi aiheuttaa vieroituspäänsärkyä, mutta sen on osoitettu vähentävän päänsäryn kokonaismäärää. Hoitovalinnat on yksilöitävä potilaan tarpeiden mukaan päänsäryn vaikeusasteen ja esiintymistiheyden suhteen ja sen mukaan, missä vaiheessa potilaan elinkaarta hän on, ottaen huomioon myös ehkäisyyn tai raskauteen liittyvät näkökohdat.
1. Victor TW, Hu X, Campbell JC, et al. Migreenin esiintyvyys iän ja sukupuolen mukaan Yhdysvalloissa: elämänkaaritutkimus. Cephalalgia. 2010;30:1065-1072.
2. MacGregor EA. Kuukautismigreenin ehkäisy ja hoito. Lääkkeet. 2010;70:1799-1818.
3. Lay CL, Broner SW. Migreeni naisilla. Neurol Clin. 2009;27:503-511.
4. IHS-luokitus ICHD-II. A1.1.2. Kuukautisiin liittyvä migreeni ilman auraa.http://ihs-classification.org/en/02_klassifikation/05_anhang/01.01.02_anhang.html.Accessed 17. huhtikuuta 2012.
5. IHS-luokitus ICHD-II. A1.1.1. Puhdas kuukautisiin liittyvä migreeni ilman auraa.http://ihs-classification.org/en/02_klassifikation/05_anhang/01.01.01_anhang.html.Accessed 17.4.2012.
6. Martin VT, Behbehani M. Munasarjahormonit ja migreenipäänsärky: mekanismien ja patogeneesin ymmärtäminen-osa 1. Päänsärky. 2006;46:3-23.
7. MacGregor EA. Estrogeeni ja migreenikohtaukset auran kanssa ja ilman auraa. Lancet Neurol. 2004;3:354-361.
8. Gupta S, Mehrotra S, Villalón CM, et al. Naispuolisten sukupuolihormonien mahdollinen rooli migreenin patofysiologiassa. Pharmacol Ther. 2007;113:321-340.
9. Martin VT, Behbehani M. Munasarjahormonit ja migreenipäänsärky: mekanismien ja patogeneesin ymmärtäminen-osa 2. Headache. 2006;46:365-386.
10. Sullivan E, Bushnell C. Kuukautismigreenin hoito: katsaus nykyisiin abortoiviin ja profylaktisiin hoitoihin. Curr Pain Headache Rep. 2010;14:376-384.
11. Lacy CF, Armstrong LL, Goldman MP, Lance LL. Lääketiedon käsikirja 2011-2012. 20th ed. Hudson, OH: Lexi-Comp; 2011.
12. Holland S, Silberstein SD, Freitag F, et al. Evidence-basedguideline update: NSAIDs and other complementary treatments for episodicmigraine prevention in adults: Quality Standards Subcommittee ofAmerican Academy of Neurology and the American Headache Society. Neurology. 2012;78:1346-1353.
13. Silberstein SD, Holland S, Freitag F, et al. Evidence-basedguideline update: pharmacologic treatment for episodic migraineprevention in adults; report of the Quality Standards Subcommittee ofthe American Academy of Neurology and the American Headache Society. Neurology. 2012;78:1337-1345.
14. Mauskop A, Altura BT, Altura BM. Seerumin ionisoidun magnesiumin tasotja seerumin ionisoidun kalsiumin/ionisoidun magnesiumin suhde naisilla, joilla on kuukautismigreeni. Headache. 2002;42:242-248.
15. Ziaei S. Kazemnejad A, Sedighi A. E-vitamiinin vaikutus kuukautismigreenin hoitoon. Med Sci Monit. 2009;15:CR16-19.
16. Loder E, Rizzoli P, Golub J. Meneesiin ja vaihdevuosiin liittyvän migreenin hormonaalinen hoito: kliininen katsaus. Headache. 2007;47:329-340.
17. Bousser MG, Conard J, Kittner S, et al. Recommendations on therisk of ischaemic stroke associated with use of combined oralcontraceptives and hormone replacement therapy in women with migraine.The International Headache Society Task Force on Combined OralContraceptives & Hormone Replacement Therapy. Cephalalgia. 2000;20:155-156.
18. Yhdysvaltain lääketieteelliset kelpoisuuskriteerit ehkäisyvalmisteiden käytölle, 2010. MMWR Morb Mortal Wkly Rep. 2010;59:1-86.
19. MacClellan LR, Giles W, Cole J, et al. Probable migraine withvisual aura and risk of ischemic stroke: the Stroke Prevention in YoungWomen study. Stroke. 2007;38:2438-2445.
20. Maailman terveysjärjestö ja Euroopan päänsärkyliitto. Aidsfor management of common headache disorders in primary care. J Headache Pain. 2007;8:S1. www.who.int/mental_health/neurology/who_ehf_aids_headache.pdf. Viitattu 31. toukokuuta 2012.