- Co to jest kiła?
- Syfilis
- Kto zaraża się kiłą?
- Jakie są oznaki i objawy kiły?
- Kiła pierwotna
- Kiła: kiła pierwotna
- Kiła wtórna
- Cechy skórne kiły drugorzędowej
- Kiła drugorzędowa
- Kiła utajona
- Kiła utajona wczesna (pierwsze dwa lata)
- Kiła utajona późna (po dwóch latach)
- Kiła trzeciorzędowa
- Kiła trzeciorzędowa
- Kiła wrodzona
- Wczesna kiła wrodzona (w ciągu pierwszych dwóch lat życia)
- Kiła wrodzona
- Późna kiła wrodzona (po dwóch latach życia)
- Jaka jest diagnostyka różnicowa kiły?
- Diagnostyka różnicowa dla wrzodów
- Diagnostyka różnicowa wysypki
- Jak rozpoznaje się kiłę?
- Jakie jest leczenie kiły?
- Czy można zapobiec kile?
- Jaki jest prawdopodobny wynik leczenia?
Co to jest kiła?
Kiła jest zakażeniem przenoszonym drogą płciową, wywoływanym przez spirochety Treponema pallidum. Kiła może powodować wiele oznak i objawów podobnych do innych chorób, w tym ludzkiego wirusa niedoboru odporności (HIV), i dlatego nosi przydomek „wielkiego naśladowcy”.
Kiła ma stadia objawowe i bezobjawowe. Nieleczona kiła może mieć poważne konsekwencje dla osoby zakażonej (długotrwałe choroby neurologiczne i kardiologiczne), dla ciąży (martwe urodzenia i zakażenia wrodzone) oraz dla zdrowia publicznego (stałe rozprzestrzenianie się w populacji).
Syfilis
Kto zaraża się kiłą?
Kiła jest przenoszona drogą płciową z osoby na osobę, albo przez bezpośredni kontakt z wrzodami kiłowymi, albo przez zakażoną krew przez mikrourazy podczas stosunku płciowego. Owrzodzenia kiłowe występują najczęściej na narządach płciowych i w okolicy odbytu, ale mogą pojawić się również na wargach lub w jamie ustnej. Dlatego seks w jakiejkolwiek formie – waginalnej, analnej lub oralnej – jest głównym sposobem przekazywania kiły z jednej osoby na drugą. Kiła przenosi się również drogą wertykalną (zakażona matka na płód) podczas ciąży. Inną potencjalną drogą transmisji jest wymiana igieł (np. dożylne używanie narkotyków).
Zgłaszane przypadki kiły wzrosły w Nowej Zelandii i na całym świecie w ciągu ostatniej dekady, szczególnie wśród mężczyzn uprawiających seks z mężczyznami (MSM). Ostatnio obserwuje się ponowny wzrost zachorowań w populacji heteroseksualnej. Jest to szczególnie niepokojące, ponieważ nieleczona kiła w ciąży może mieć poważne konsekwencje zdrowotne dla matki, ciąży i nienarodzonego dziecka.
Jakie są oznaki i objawy kiły?
Po zakażeniu kiłą, okres inkubacji trwa od 10 do 90 dni (średnio 21 dni), zanim objawy staną się widoczne. Nieleczona kiła przechodzi przez wyraźne stadia kliniczne (objawowe), jak również stadia utajone (bezobjawowe). W okresie utajenia rozpoznanie może być postawione jedynie na podstawie badań serologicznych. Podczas stadiów klinicznych, oznaki i objawy kiły różnią się w zależności od stadium – pierwotnego, wtórnego lub trzeciorzędowego – jak opisano poniżej.
Kiła pierwotna
Kiła pierwotna charakteryzuje się występowaniem raka (raków) w miejscu wniknięcia spirochetu T. pallidum. T. pallidum wykorzystuje swój spiralny kształt do wkręcenia się w skórę. Powstaje bezbolesne owrzodzenie.
- Typowo, samotna, mała jędrna, czerwona, bezbolesna grudka na obszarze narządów płciowych szybko przekształca się w bezbolesne owrzodzenie z dobrze zdefiniowanym brzegiem i stwardniałą podstawą.
- Wielokrotne owrzodzenia występują w 30% przypadków.
- Początkowe owrzodzenie może pozostać niezauważone, szczególnie jeśli jest ukryte wewnątrz pochwy, szyjki macicy, w jamie ustnej lub w okolicy odbytu.
- Nieczułe powiększenie węzłów chłonnych może wystąpić w okolicy owrzodzenia (np. powiększenie węzłów chłonnych pachwinowych w przypadku owrzodzeń na narządach płciowych i powiększenie węzłów chłonnych szyjnych w przypadku owrzodzeń w jamie ustnej).
- Wrzód zwykle goi się bez leczenia w ciągu kilku tygodni.
Kiła: kiła pierwotna
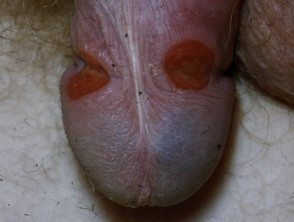
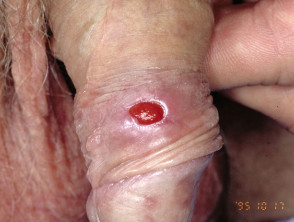
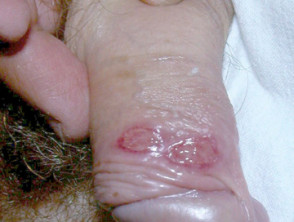
Kiła wtórna
Kiła wtórna ulega uogólnieniu. Kiła wtórna charakteryzuje się wysypką i objawami ogólnoustrojowymi, podczas których pacjent jest bardzo zakaźny. Jeśli pacjent nie jest leczony, objawy te ostatecznie ustąpią w ciągu kilku tygodni, ale mogą nawracać.
- Nieleczony, u 25% pacjentów kiła wtórna rozwija się w ciągu trzech miesięcy (średnio sześciu tygodni) od pojawienia się pierwotnego ogniska.
- Kiła wtórna jest zakażeniem wieloukładowym i na tym etapie pacjent jest bardzo zakaźny.
- Objawy układowe mogą obejmować gorączkę, ból głowy, złe samopoczucie, mialgię, artralgię i powiększenie węzłów chłonnych.
- Inne zaatakowane narządy mogą obejmować wątrobę, nerki, ośrodkowy układ nerwowy (porażenie nerwów czaszkowych, zapalenie opon mózgowo-rdzeniowych), stawy i oczy (powodujące upośledzenie widzenia).
Cechy skórne kiły drugorzędowej
- Nieswędząca wysypka występuje u 90% pacjentów z kiłą drugorzędową
- Wysypka może być subtelna lub może występować jako szorstka, czerwonych lub czerwono-brązowych grudek lub blaszek
- Wysypka występuje zazwyczaj na tułowiu i często dotyka dłoni i podeszew
- Rzadko, wysypka przedstawia się jako skupisko rumieniowych grudek wokół centralnej łuskowatej blaszki, przypominającej kwiat; ta kwiatowa morfologia jest opisywana jako kiła „corymbose”
- Może wystąpić łysienie plackowate
- Powierzchnie błon śluzowych – takie jak wnętrze jamy ustnej, gardło, okolice narządów płciowych, pochwa i odbyt – mogą stać się surowe i czerwone (plamy śluzowe)
- Szarobiałe, wilgotne płytki występują w pachwinach, wewnętrznej stronie ud, pachach, pępku lub pod piersiami; są one nazywane kłykcinami kończystymi (condyloma lata).
Kiła drugorzędowa
Zobacz więcej obrazów kiły.
Kiła utajona
Pomiędzy drugorzędowym a trzeciorzędowym stadium klinicznym kiły następuje wiele lat utajenia. Lata utajone dzielą się na wczesne i późne. W okresie utajenia chory jest bezobjawowy, bez objawów w badaniu klinicznym. W związku z tym dalsze zakażenie kiłą można stwierdzić jedynie na podstawie dodatnich testów na obecność przeciwciał przeciwko treponem. Zakaźność jest różna, jak opisano poniżej.
Kiła utajona wczesna (pierwsze dwa lata)
Pacjent jest bardzo zakaźny.
- Zakażenie kiłą może przechodzić na partnerów seksualnych.
- Zakażenie kiłą może przechodzić z kobiety ciężarnej na jej płód.
Kiła utajona późna (po dwóch latach)
Tylko niektórzy pacjenci pozostają zakaźni.
- Pacjent nie jest zakaźny dla partnerów seksualnych.
- Zakażenie kiłą może nadal przechodzić z kobiety w ciąży na jej płód.
Kiła trzeciorzędowa
Kiła trzeciorzędowa jest bardzo opóźniona, występuje dziesiątki lat po początkowym zakażeniu.
- Późne oznaki i objawy mogą wystąpić 20-40 lat po początkowym zakażeniu w nawet jednej trzeciej nieleczonych przypadków.
- Gumma jest samotną zmianą ziarniniakową z centralną martwicą. Gumma zwykle występuje na skórze lub kości, ale może być znaleziona gdziekolwiek. Gumma na skórze może być bezbolesna, ale gumma w kościach długich powoduje głęboki, nużący ból, który nasila się w nocy.
- Choroba sercowo-naczyniowa jest rzadkim powikłaniem. Najbardziej prawdopodobnym narządem dotkniętym chorobą jest aorta, która ulega poszerzeniu, co prowadzi do powstania tętniaka aorty i niedomykalności aortalnej.
- Neurosyphilis może występować jako choroba opon mózgowo-naczyniowych (zapalenie tętnic prowadzące do udaru niedokrwiennego), jako niedowład ogólny (utrata neuronów w korze mózgowej prowadząca do postępującej demencji) i jako tabes dorsalis (zanik rdzenia kręgowego).
Kiła trzeciorzędowa
Kiła wrodzona
Nieleczona kiła matczyna może prowadzić do poronienia, martwego urodzenia lub zakażenia wrodzonego. Wiele niemowląt z kiłą wrodzoną będzie bezobjawowych po urodzeniu. Kiłę wrodzoną dzieli się na wczesną i późną.
Wczesna kiła wrodzona (w ciągu pierwszych dwóch lat życia)
W pierwszych kilku tygodniach życia skutki dla niemowlęcia przypominają kiłę wtórną z zakażeniem wielonarządowym.
- Zakażona skóra i błona śluzowa mogą występować jako wysypka plamista, zmiany pęcherzykowo-guzkowe, plamy śluzowe, kłykciny kończyste, lub jako zapalenie błony śluzowej nosa (zapalenie błony śluzowej nosa powodujące tabakę).
- Inne dotknięte narządy obejmują kości (osteochondritis), nerki (kłębuszkowe zapalenie nerek), wątrobę (hepatosplenomegalia) i węzły chłonne (limfadenopatia).
- Może również wystąpić zajęcie neurologiczne, oczne i hematologiczne.
Kiła wrodzona
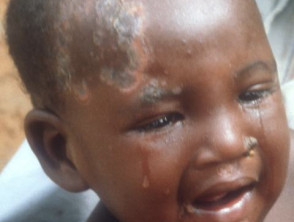
Późna kiła wrodzona (po dwóch latach życia)
Późna kiła wrodzona ma przebieg podobny do kiły trzeciorzędowej dziąsłowej w zakażeniu dorosłych, z przewlekłym, utrzymującym się zapaleniem.
- Ta przewlekła infekcja często dotyczy oczu (śródmiąższowe zapalenie rogówki), uszu (głuchota), kości, stawów i ośrodkowego układu nerwowego.
- Charakterystyczne objawy obejmują siekacze Hutchinsona, trzonowce morwowe, typowy wygląd twarzy (wyrostki czołowe, siodełkowaty nos), wygięte szablaste podudzia i opuchnięte kolana (stawy Cluttona).
Jaka jest diagnostyka różnicowa kiły?
Różnicowa diagnostyka kiły zależy od tego, które z jej wielu możliwych objawów są obecne.
Diagnostyka różnicowa dla wrzodów
- Wrzody narządów płciowych: opryszczka narządów płciowych, uraz, rak; rzadziej gruźlica i chancroid
- Wrzody odbytu: opryszczka narządów płciowych, szczelina odbytu, zakażenia bakteryjne, uraz, i nieswoiste zapalenie jelit
- Owrzodzenia jamy ustnej: opryszczka zwykła (zimnica), wrzody aftowe, i uraz.
Diagnostyka różnicowa wysypki
- Wysypka polekowa
- Pityriasis rosea
- Łuszczyca
- Obrzęk/zapalenie skóry
Jak rozpoznaje się kiłę?
Diagnozę kiły stawia się na podstawie wywiadu klinicznego i badania przedmiotowego, popartego badaniami laboratoryjnymi i serologicznymi.
Kiłę można zdiagnozować poprzez wykazanie obecności spirochetów T. pallidum w próbkach pobranych z zakażonych zmian lub węzłów chłonnych. Spirochety mogą być zidentyfikowane za pomocą mikroskopii w ciemnym polu lub poprzez testowanie treponemalnej reakcji łańcuchowej polimerazy (PCR). Testy te nie zawsze są łatwo dostępne dla klinicysty stawiającego diagnozę.
Biopsja skóry może, ale nie musi wykazywać charakterystycznych cech histopatologicznych. Patrz patologia kiły.
Badania serologiczne w celu wykrycia przeciwciał wytwarzanych w wyniku zakażenia treponem są najczęstszym badaniem stosowanym w diagnostyce zakażenia. Testy serologiczne nie są w stanie rozróżnić różnych typów zakażenia treponem (yaws, pinta i kiła) ani czasu trwania zakażenia. U większości osób z reaktywnymi testami treponemalnymi reaktywne testy będą utrzymywać się do końca życia, niezależnie od leczenia lub aktywności choroby.
Testy na obecność przeciwciał treponemalnych można podzielić na testy nieswoiste lub swoiste. To, który test jest stosowany, zależy od tego, co jest dostępne w lokalnym laboratorium. Do testów nieswoistych należą:
- Laboratorium Badania Chorób Wenerycznych (VDRL)
- Szybka reagina osoczowa (RPR).
Testy swoiste obejmują:
- Enzymatyczny test immunologiczny (EIA)
- Treponema pallidum hemaglutination (TPHA)
- Treponema pallidum particle aglutination assay (TPPA).
Próbka jest przesiewana testem pierwotnym (zwykle EIA lub TPHA), który wykrywa IgG i IgM, a następnie potwierdzana innym testem treponemalnym. Na przykład, dodatni wynik testu EIA jest potwierdzany dodatnim wynikiem testu TPHA.
Po potwierdzeniu, próbka jest oceniana pod kątem aktywności serologicznej zakażenia za pomocą testu RPR/VDRL.
- RPR/VDRL miano > 16 wskazuje na aktywną chorobę.
- RPR/VDRL miano < 16 nie wyklucza aktywnego zakażenia, ale jest bardziej zgodne z późnym latentnym zakażeniem lub z leczonym zakażeniem.
W związku z tym wywiad z pacjentem jest ważny dla interpretacji. Miano RPR/VDRL jest również wykorzystywane do monitorowania skuteczności leczenia.
Po kontaktach seksualnych wysokiego ryzyka zaleca się powtórzenie badań przesiewowych zarówno po 6, jak i 12 tygodniach od ekspozycji, ponieważ wstępne badania serologiczne mogą być ujemne w kile pierwotnej. Testy serologiczne są zawsze dodatnie w kile wtórnej, ale należy uważać na możliwość wystąpienia efektu prozone, który może prowadzić do wyników fałszywie ujemnych. Efekt prozone występuje wtedy, gdy wysokie miano przeciwciał zaburza tworzenie się siatki przeciwciało-antygen, co jest konieczne do uzyskania dodatniego wyniku testu kłaczkowania.
Fałszywo-dodatnie testy serologiczne zdarzają się, szczególnie w chorobach autoimmunologicznych, przy stosowaniu narkotyków w iniekcjach, w ciąży i w starszym wieku, ale ważne jest zebranie szczegółowego wywiadu, przebadanie partnera seksualnego i powtórzenie testów, aby upewnić się, że podejrzewany wynik fałszywie dodatni jest rzeczywiście fałszywy.
Inne badania, które mogą być wymagane szczególnie w przypadku objawów neurologicznych obejmują tomografię komputerową (CT), rezonans magnetyczny (MRI) i badanie płynu mózgowo-rdzeniowego (CSF).
Należy przeprowadzić pełne badanie przesiewowe w kierunku zdrowia seksualnego, w tym – co najważniejsze – badanie w kierunku HIV.
Jakie jest leczenie kiły?
Penicylina we wstrzyknięciu jest nadal podstawą leczenia wszystkich stadiów kiły.
- Kiła zakaźna (pierwotna, wtórna, wczesna późna) wymaga podania statycznej dawki penicyliny benzatynowej lub prokainowej.
- Kiła niezakaźna (późna utajona) i neurosyfilis wymagają dłuższych dawek penicyliny benzatynowej lub prokainowej.
Inne antybiotyki są mniej wiarygodne niż penicylina, ale u pacjentów uczulonych na penicylinę można stosować tetracykliny lub cefalosporyny. Patrz skórne reakcje niepożądane na antybiotyki. Kobieta w ciąży uczulona na penicylinę powinna być najpierw odczulona, a następnie i tak leczona penicyliną.
Powodzenie leczenia może wystąpić na każdym etapie zakażenia, dlatego ważna jest ścisła obserwacja, z powtarzanymi badaniami serologicznymi przez jeden do dwóch lat.
Należy powstrzymać się od wszelkiej aktywności seksualnej do czasu całkowitego wyleczenia wszystkich owrzodzeń lub zmian kiłowych i zakończenia leczenia.
Zgłoszenie partnera i postępowanie z nim są niezwykle ważne, aby zapobiec ponownemu zakażeniu i rozprzestrzenianiu się choroby w społeczności. Dostępne są wytyczne dla klinicysty, jak daleko wstecz należy sięgać w każdym stadium.
Czy można zapobiec kile?
Nie ma szczepionki przeciwko kile.
Kiłą można zarazić się wielokrotnie; przeciwciała i leczenie nie chronią przed nowym zakażeniem.
Jeśli uważasz, że jesteś zakażony, zaprzestań wszelkich kontaktów seksualnych i zgłoś się do lekarza lub poradni zdrowia seksualnego. Należy natychmiast powiadomić wszystkie osoby pozostające w kontakcie seksualnym, aby można było sprawdzić ich stan pod kątem zakażenia i zastosować odpowiednie leczenie.
Inne środki zapobiegające rozprzestrzenianiu się kiły obejmują:
- ograniczenie liczby partnerów seksualnych
- stosowanie prezerwatyw
- regularne badania krwi, jeśli zachowania seksualne są obarczone wysokim ryzykiem.
Jaki jest prawdopodobny wynik leczenia?
Wczesne leczenie kiły daje bardzo dobre wyniki i zapobiega późniejszym powikłaniom. Opóźnienie leczenia do zaawansowanego stadium może pozostawić nieodwracalne skutki, na przykład problemy neurologiczne lub ze wzrokiem.
.