Uma mulher na casa dos 40 anos apresentou múltiplos “feitiços” na semana passada, com frequência crescente. Ela se sente tonta, depois fica sem resposta. Normalmente dura cerca de um minuto e depois se resolve. Ela não tem tido dores no peito. Ela tem um histórico de convulsões quando criança, mas não há atividade convulsiva durante estes feitiços.
O monitor mostra isto:
 >
>
Taquicardia ventricular, taxa de aproximadamente 220 batimentos por minuto
Durante este ritmo ela estava acordada, protegendo suas vias aéreas, com palidez, diaforese e extremidades frias. Pulsos estavam presentes. Não houve angústia respiratória.
Foi registrado um ECG de 12 derivações:
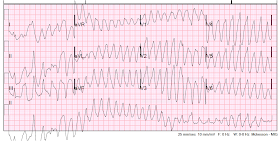
VT, e é “Polimórfico” VT porque há múltiplas morfologias para os complexos. Avalie novamente aproximadamente 220. O VT polimórfico é torsade (associado a um longo intervalo QT) ou não torsade (QT não longo, frequentemente devido a isquemia)
No monitor, ela espontaneamente se converteu para um ritmo diferente, e outra 12 derivações foi obtida:

Há bigeminy. Os complexos estreitos são precedidos por ondas P. O QRS associado às batidas sinusais tem bloco de ramos direito (RBBBB), e não parecem ter intervalos QT muito longos (calculei 400ms QT dividido pela raiz quadrada do intervalo R-R anterior = 460ms). Os complexos Ventriculares intervenientes (PVC’s) parecem muito bizarros com um QT longo. Os PVCs têm grande elevação do ST (II, III, aVF) com depressão ST recíproca (aVL, precordial), sugerindo STEMI inferoposterior, mas isto é claramente uma mímica porque os complexos sinusais intervenientes não têm elevação do ST.
Alglgarantia:
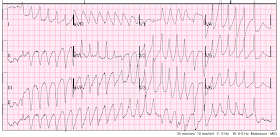
VT polimórfico novamente.
O que deve ser feito?
Primeiro, que tipo de VT é este? VT Polimórfico. O TVPVT é definido como um ritmo ventricular complexo amplo a uma taxa superior a 100 com eixo QRS e/ou morfologia em rápida mudança.
T polimórfico VT
Etiologia
T polimórfico VT é ou torsades de pointe (associado com um QT longo no ECG de 12 derivações) ou non-torsades (geralmente associado com isquemia ou outra doença cardíaca orgânica). A presença de alongamento do QT no ECG de 12 derivações nem sempre é óbvia. Torsade de pointes significa “torção dos pontos” e refere-se ao eixo de mudança em torno de uma linha isoelétrica.
Morfologia do PMVT (isto é, presença de torção dos pontos) por si só não pode distinguir o PMVT devido ao longo QT (torsades) do que devido a outras etiologias (não torsades). É virtualmente impossível distinguir o PMVT sem pulso da fibrilação ventricular, e estudos têm mostrado que a maioria dos ritmos sem pulso que parecem ser torsades (com “torção dos pontos”) são realmente fibrilação ventricular. Esta distinção não tem implicações no tratamento imediato (desfibrilação), mas tem implicações importantes na prevenção de novas disritmias.
Torsades Etiologias do PMVT
1. Adquirido: devido geralmente a drogas. A lista é longa. Também devido a anormalidades eletrolíticas, especialmente hipoK e hipoMg. O intervalo QT corrigido (Bazett correction = QT dividido pela raiz quadrada do intervalo R-R anterior em milisegundos) é geralmente grande que 600 ms. Torsades em QT longo adquirido é muito mais provável em bradicardia porque o intervalo QT após uma longa pausa é ainda mais longo. Assim, torsades em QT longo adquirido é chamado de “dependente de pausa”: se houver uma batida sinusal após uma longa pausa (que cria um intervalo QT mais longo), então um PVC precoce (“early afterdepolarization”, EAD) é muito mais provável de ocorrer durante a repolarização e iniciar torsades. A seqüência usual é: batida sinusal, depois PVC precoce, depois uma longa pausa porque o PVC foi precoce, o que resulta em um QT particularmente longo, depois outro PVC com “R em T” que inicia torsades.
2. Síndrome do QT longo congênito, especialmente a Síndrome do QT longo congênito. O PMVT instável devido ao QT longo congénito é muito mais raro. (Em 26 anos de EM e 125.000 pacientes, eu nunca vi um caso de PMVT torsade devido ao QT longo congênito). As causas congênitas de torsade incluem “PMVT catecolaminérgico”, no qual não há alongamento visível do QT nas 12 derivações, mas acredita-se que tenha uma etiologia semelhante. A terapia preventiva do QT longo congénito inclui o uso de bloqueadores beta (o mesmo acontece com o PMVT catecolaminérgico, pois em ambos, a estimulação beta provoca torsade); isto é uma distinção do QT longo adquirido, que pode ser tratado com estimulação beta (isopreterenol).
Não encontrei nenhuma recomendação para utilizar bloqueadores beta para o tratamento agudo da torsade neste grupo, mas é quase impossível dizer se o isoproterenol irá piorar, ou melhorar, as coisas para qualquer paciente com QT longo congénito (ver comentário do nosso electrofisiologista no final). Parece que a maioria dos pacientes sintomáticos com QT longo congênito apresentam depois da síncope, ou ressuscitado v fibrilação, e raramente apresentam com torsade ou instabilidade contínua. Assim, o manejo desses pacientes é principalmente o reconhecimento e prevenção de síncope futura e morte cardíaca súbita, geralmente com um debribrilador implantável além de bloqueadores beta. Torsades de QT longo congênito podem ser induzidos pelo uso de drogas prolongadoras de QT.
Etiologias não-Torsade de PMVT
Mais comumente devido à isquemia. Estes serão quase sempre episódios evidentes, graves de isquemia, com dores no peito e/ou inequívocas anomalias isquémicas do ECG. Também devido a cardiomiopatia pré-existente.
Administração do VT polimórfico
A maioria dos torsos é autolimitada. Se não se converte espontaneamente, necessita de desfibrilação se o paciente estiver instável. Se se converter, então é provável que se repita, e a terapia é destinada a prevenir a recorrência.
Terapia de Episódios Agudos de Torsades:
1. Cardioversão ou desfibrilação se ativa, especialmente se instável
2. Remoção do agente ofensivo em QT longo adquirido
3. Correção da hipoK, mesmo a níveis ligeiramente supranormais
4. Administração de 2-4g de MgSO4 mesmo que o nível de Mg seja normal (um gotejamento de 3-10 mg por minuto pode ser útil)
5. Somente se for adquirido QT longo: estimulação beta-adrenérgica com isoproterenol
6. Se estes não funcionarem, então a estimulação overdrive, geralmente a uma taxa de cerca de 100 para evitar qualquer pausa, quase sempre funcionará (a estimulação transcutânea é boa para alívio temporário como ponte para a estimulação transvenosa).
7. A lidocaína também pode ser benéfica porque pode suprimir os PVCs (precocemente pós-depolarizações) que iniciam a torsade se eles ocorrem na onda T.
8. A amiodarona é de benefício questionável, e possível dano. Por si só, ela prolonga o intervalo QT, embora sem aumentar muito o risco de Torsades
9. Não dê bloqueadores beta a menos que o paciente tenha um diagnóstico de QT longo congénito. Pelo contrário: isoproterenol.
10. Se for congênito , então o betabloqueio agudo pode ser indicado. Eu tentaria primeiro o esmolol, pois ele pode ser desligado. Entretanto, ele não tem bloqueio beta-2 e não está claro para mim se isso é importante e/ou necessário. Se o esmolol não funcionar, então deve ser administrado propranolol intravenoso. Propranolol e Nadolol são os melhores bloqueadores beta a longo prazo para QT longo congénito e o metoprolol selectivo beta 1 não é muito eficaz. Se isto se deve à selectividade beta não é claro para mim.
Aqui está um caso fascinante de QT longo congénito com Torsade. Há uma grande discussão sobre o papel e função do bloqueio beta em QT longo congénito.
Terapia de PMVT Aguda Não-Torsade: Semelhante ao VT Monomórfico
1. Cardioversão ou desfibrilação se ativo
2. Correção de distúrbios eletrolíticos, especialmente hipoK ou hipoMg
3. Prevenção de outros episódios com lidocaína ou amiodarona, possivelmente um beta bloqueador como o esmolol (que você evitaria em qualquer Torsades QT longo adquirido).
4. Terapias anti-isquêmicas, até e incluindo a revascularização
5. Cardioversor desfibrilador implantável pode ser necessário mesmo com revascularização bem sucedida
Voltar para o nosso caso
Cardioversion é indicado apenas quando o paciente está em torsade, e só funcionará temporariamente, já que o paciente entra e sai do ritmo. A prevenção de outros episódios é essencial.
Neste caso, só vemos um QT longo nos PVCs, mas não nas batidas nativas do RBBBB. Muitas vezes os torsades são “pause-dependent” e só podem ser vistos em um complexo que se segue a uma longa pausa. Não há dor no peito, e não temos evidências de isquemia nos complexos sinusais de ECG. Para que o TV polimórfico seja devido à isquemia, geralmente há alguns achados inequívocos de ECG de isquemia. Então tudo isso é sugestivo de torsades, mas não diagnóstico. O paciente não tomava nenhum medicamento conhecido que prolongue o intervalo QT. Ela tem apenas um histórico de doença de Graves e relata que ela esteve fora de todos os medicamentos.
Quando não está em TV, sua PA está elevada em 190/80 com pulso palpável de 90 e saturações de oxigênio de 99,
Um K inicial voltou ao normal. O nível de Mg era desconhecido neste ponto.
Em t = 12, 2 gramas de Magnésio intravenoso foram dados.
Em t = 13 minutos, 150 mg de amiodarona foram dados
Em t = 15 minutos, 100 mg de lidocaína foram dados
Em t = 30 minutos, não houve melhora e foi administrado esmololol bolus e gotejamento. O Isoproterenol deve ser administrado.
O laboratório de cateterismo foi ativado. Outros 2 gramas de Magnésio IV foram dados.
t = 64 minutos: K retorna a 2,4 mEq/L (o valor inicial estava errado). Isto sugere Torsade ainda mais fortemente. KCl dado na linha central. Amiodarona gotejamento começou. Aspirina retal dada.
t = 79 minutos: Procainamida 1500 mg durante 2 minutos administrada. (A procainamida pode ser útil no PMVT Não-Torsade, mas é provável que prolongue o QT e torne o Torsades mais instável. Também é uma forte inotropo negativa e pode ser perigosa com função pobre do VE.)
t = 97 minutos: paciente levado ao laboratório de cateterismo:
O paciente foi levado ao laboratório de cateterismo e um marcapasso foi colocado. O ritmo foi capturado com estimulação overdrive e depois desacelerada. Havia doença coronária difusa, mas não havia lesão culposa (sem síndrome coronária aguda). A troponina foi negativa.
Foi encontrado que o paciente estava em metadona e era tóxico para metadona. É uma das muitas medicações que causam um QT longo. Este foi Torsade de Pointes devido ao QT longo devido à metadona e hipocalemia.
Aqui está o 12-passos durante a estimulação:
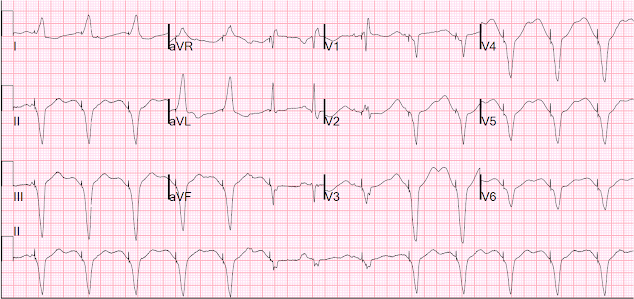
Abrir a estimulação
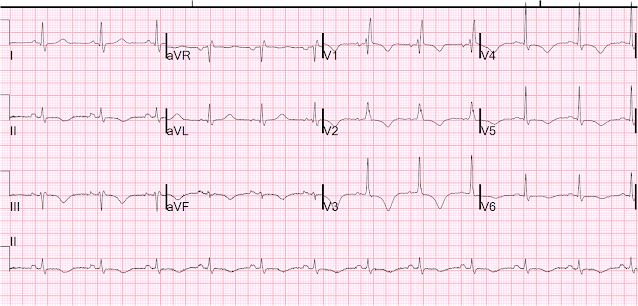
Aqui está outro com o marcapasso desligado, no dia seguinte:
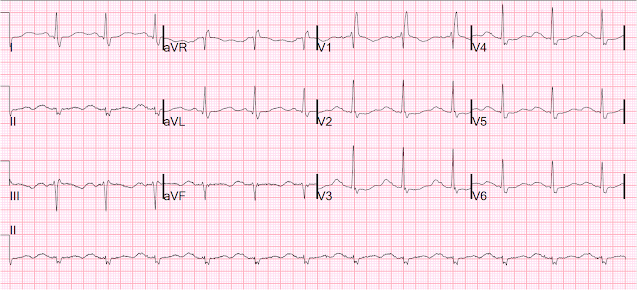
Sinus com RBBBB e muito longo QT
>E depois no quarto dia:
Inversões da onda T, QT ainda longo
Por causa da meia-vida extraordinariamente longa da metadona, levou dias para o QT encurtar. Por fim, o paciente fez bem.
Comentário sobre o uso de isoproterenol no QT longo congênito QT:
Perguntei ao nosso eletrofisiologista (Rehan Karim) esta pergunta:
“Quero ter certeza de que tenho esta reta:
Para QT longo congênito, o beta bloqueio é indicado cronicamente, e para um paciente com VT recorrente que está no hospital, NÃO se daria isoproterenol.
O QT longo adquirido apenas é “dependente de pausa” e melhorado com um ritmo cardíaco mais rápido, e o betabloqueio NÃO é indicado. Em vez disso o isoproterenol é indicado (e a estimulação por overdrive).
Pode corrigir-me?”
Em outras palavras:
Aqui está a sua resposta:
“Gostaria que as coisas fossem suficientemente claras para colocar tudo num formato algorítmico… mas infelizmente não é esse o caso”
Depende realmente do tipo de QT longo congénito com que está a lidar, e mesmo que saiba – as coisas não são tão simples.
Aqui está um exemplo:
Congenital Long QT tipo 3 é uma mutação do canal de sódio (SCN5A) – que é o mesmo gene da síndrome de Brugada.
QT longo QT tipo 3 tem Torsades dependentes de pausa. No entanto, os bloqueadores beta ainda são usados nesta situação (após a estimulação atrial ter sido instituída para prevenir bradicardia) – isto é principalmente pelo efeito dos bloqueadores beta na diminuição da dispersão do QT.
Even mais complicado… o bloqueador de canal de sódio classe I-B (Mexiletine) é usado às vezes para o LQT-3.
O meu conhecimento os bloqueadores beta não são provavelmente tão eficazes no LQT-3 como em outras formas – mas ainda assim são usados.
Por isso, penso que não é possível encontrar uma resposta de Sim/Não com o conhecimento que temos neste momento – as coisas têm de ser tomadas numa perspectiva clínica.
Se alguém está claramente a fazer uma pausa nos torsades dependentes, e não está a ser ritmado – eu NÃO vou usar o bloqueador beta, mas sim tentar aumentar a taxa usando isoproterenol.
Dr. Karim adicionado:
este é um dos tópicos confusos – de facto, a maioria das arritmias/canelopatias genéticas são bastante desafiantes de gerir clinicamente. Estamos tão habituados a ver dados de milhares de pacientes em ensaios cardiológicos – e depois entramos em situações em que a carga da doença não é suficientemente grande para nos dar dados para além de registos de grandes centros clínicos.