En kvinna i 40-årsåldern har haft flera ”anfall” under den senaste veckan, med ökande frekvens. Hon känner sig svimfärdig och blir sedan okontaktbar. Det varar vanligtvis ungefär en minut och försvinner sedan. Hon har inte haft någon bröstsmärta. Hon har en historia av anfall som barn, men det finns ingen anfallsaktivitet under dessa anfall.
Monitorn visar detta:

Ventrikulär takykardi, frekvens cirka 220 slag per minut
Under denna rytm var hon vaken, skyddade sina luftvägar, med blekhet, diaphores och kalla extremiteter. Puls var närvarande. Det fanns ingen andningssvårigheter.
Ett 12-lednings-EKG registrerades:
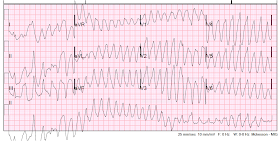
VT, och det är ”polymorfisk” VT eftersom komplexen har flera morfologier. Frekvensen är återigen cirka 220. Polymorf VT är antingen torsade (associerad med ett långt QT-intervall) eller inte torsade (QT inte lång, ofta på grund av ischemi)
På monitorn konverterade hon spontant till en annan rytm, och en annan 12-lead togs fram:

Det finns bigeminy. Smala komplex föregås av P-vågor. QRS i samband med sinusslagen har höger grenblock (RBBB) och verkar inte ha särskilt långa QT-intervall (jag beräknade 400 ms QT dividerat med kvadratroten av det föregående R-R-intervallet = 460 ms). De mellanliggande ventrikelkomplexen (PVC) ser mycket bisarra ut med lång QT. PVC:erna har stor ST-förhöjning (II, III, aVF) med reciprok ST-depression (aVL, precordial), vilket tyder på inferoposterior STEMI, men detta är helt klart en mimik eftersom de mellanliggande sinuskomplexen inte har någon ST-förhöjning.
Hon gick tillbaka till takykardi:
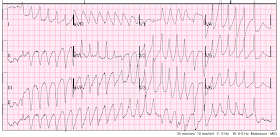
Polymorfisk VT igen.
Hur ska man göra?
Först, vilken typ av VT är detta? Polymorfisk VT. PMVT definieras som en bredkomplex ventrikulär rytm med en frekvens över 100 med snabbt skiftande QRS-axel och/eller morfologi.
Polymorf VT
Etiologi
Polymorf VT är antingen torsades de pointe (förknippad med en lång QT på baseline 12-lednings-EKG) eller non-torsades (vanligen förknippad med ischemi eller annan organisk hjärtsjukdom). Förekomsten av QT-förlängning på det 12-lediga baslinje-EKG:t är inte alltid uppenbar. Torsade de pointes betyder ”vridning av punkterna” och avser den förändrade axeln runt en isoelektrisk linje.
Morfologin hos PMVT (dvs. förekomst av vridning av punkterna) kan inte ensam skilja PMVT på grund av lång QT (torsader) från PMVT på grund av andra etiologier (icke-torsader). Det är praktiskt taget omöjligt att skilja pulslös PMVT från ventrikelflimmer, och studier har visat att majoriteten av pulslösa rytmer som verkar vara torsader (med ”vridning av punkterna”) i själva verket är ventrikelflimmer. Denna distinktion har inga konsekvenser för omedelbar hantering (defibrillering) men den har viktiga konsekvenser för att förebygga ytterligare dysrytmier.
Torsader Etiologier för PMVT
1. Förvärvad: beror vanligtvis på läkemedel. Listan är lång. Även på grund av elektrolytavvikelser, särskilt hypoK och hypoMg. Korrigerat QT-intervall (Bazett-korrigering = QT dividerat med kvadratroten av det föregående R-R-intervallet i millisekunder) är vanligtvis större än 600 ms. Torsader vid förvärvad lång QT är mycket mer sannolika vid bradykardi eftersom QT-intervallet efter en lång paus är ännu längre. Därför kallas torsader vid förvärvad lång QT för ”pausberoende”: om det finns ett sinusslag efter en lång paus (vilket skapar ett längre QT-intervall) är det mycket mer sannolikt att en tidig PVC (”tidig efterdepolarisering”, EAD) inträffar under repolariseringen och utlöser torsader. Den vanliga sekvensen är: sinusslag, sedan tidig PVC, sedan en lång paus på grund av att PVC:n var tidig, vilket sedan resulterar i ett särskilt långt QT, sedan ytterligare en PVC med ”R på T” som initierar torsader.
2. Medfödd, särskilt medfött långt QT-syndrom. Instabil PMVT på grund av medfödd lång QT är mycket mer sällsynt. (Under 26 år av EM och 125 000 patienter har jag aldrig sett ett fall av torsad-PMVT på grund av medfödd lång QT). Medfödda orsaker till torsade inkluderar ”katekolaminerga PMVT”, där det inte finns någon synlig QT-förlängning på 12-ledaren, men man tror att den har en liknande etiologi. Förebyggande behandling av medfödd lång QT omfattar användning av betablockerare (samma sak som för katekolaminerga PMVT, eftersom betastimulering i båda dessa fall framkallar torsad); detta till skillnad från förvärvad lång QT, som kan behandlas med betastimulering (isopreterenol).
Jag har inte funnit några rekommendationer om att använda betablockerare för akut behandling av torsad i denna grupp, men det är nästan omöjligt att säga om isoproterenol kommer att göra saker och ting värre, eller bättre, för en given patient med med medfödd lång QT (se kommentar från vår elektrofysiolog i slutet). Det verkar som om de flesta symtomatiska patienter med medfödd lång QT presenterar sig efter synkope, eller återupplivad v-fib, och sällan presenterar sig med fortsatt torsad eller instabilitet. Behandlingen av dessa patienter är således i första hand erkännande och förebyggande av framtida synkoper och plötslig hjärtdöd, vanligen med en implanterbar debribrillator utöver betablockerare. Torsader från medfödd lång QT kan induceras av användning av QT-förlängande läkemedel.
Non-Torsade Etiologier av PMVT
Mestadels på grund av ischemi. Det rör sig nästan alltid om uppenbara, allvarliga ischemiska episoder med bröstsmärta och/eller otvetydiga ischemiska EKG-avvikelser. Kan också bero på redan befintlig kardiomyopati.
Hantering av polymorf VT
De flesta torsader är självbegränsade. Om den inte spontant omvandlas krävs defibrillering om patienten är instabil. Om den konverterar är det troligt att den återkommer och behandlingen syftar till att förhindra återfall.
Terapi av akuta episoder av torsader:
1. Kardioversion eller defibrillering om den är aktiv, särskilt om den är instabil
2. Avlägsnande av utlösande agens vid förvärvad lång QT
3. Korrigering av hypoK, även till svagt supranormala nivåer
4. Administrering av 2-4 g MgSO4 även om Mg-nivån är normal (ett dropp på 3-10 mg per minut kan vara användbart)
5. Endast om det är förvärvad lång QT: beta-adrenerg stimulering med isoproterenol
6. Om dessa inte fungerar, fungerar nästan alltid överdriven pacing, vanligen med en hastighet på cirka 100 för att förhindra pauser (transkutan pacing är bra för tillfällig lindring som en brygga till transvenös pacing).
7. Lidokain kan också vara till nytta eftersom det kan undertrycka de PVC:er (tidiga efterdepolarisationer) som utlöser torsade om de uppstår på T-vågen.
8. Amiodaron är av tveksam nytta och eventuellt skadligt. I sig förlänger det QT-intervallet, dock utan att kraftigt öka risken för torsader
9. Ge inte betablockerare om inte patienten bär på en diagnos av medfödd lång QT-tid. Precis tvärtom: isoproterenol.
10. Om det är kongenitalt , kan akut betablockad vara indicerat. Jag skulle prova esmolol först, eftersom det kan stängas av. Den har dock ingen beta-2-blockad och det är oklart för mig om detta är viktigt och/eller nödvändigt. Om esmolol inte fungerar bör intravenöst propranolol ges. Propranolol och Nadolol är de bästa långtidsbetablockerarna för medfödd lång QT och den beta-1-selektiva metoprolol är inte särskilt effektiv. Om detta beror på betaselektiviteten är inte klart för mig.
Här är ett fascinerande fall av medfödd lång QT med Torsade. Det finns en bra diskussion om betablockadens roll och funktion vid medfödd lång QT.
Therapy of Acute Non-Torsade PMVT: Similar to Monomorphic VT
1. Cardioversion eller defibrillering om aktiv
2. Korrigering av elektrolytrubbningar, särskilt hypoK eller hypoMg
3. Förebyggande av ytterligare episoder med lidokain eller amiodaron, eventuellt en betablockerare som esmolol (som man skulle undvika vid förvärvade torsader med lång QT).
4. Anti-ischemiska terapier, upp till och inklusive revaskularisering
5. Implanterbar kardioverter-defibrillator kan vara nödvändig även vid framgångsrik revaskularisering
Tillbaka till vårt fall
Kardioversion är endast indicerad när patienten befinner sig i torsad, och fungerar endast tillfälligt, eftersom patienten går in och ut ur rytmen. Förebyggande av ytterligare episoder är viktigt.
I det här fallet ser vi bara en lång QT på PVC:erna, men inte i de ursprungliga RBBB-slagen. Ofta är torsaderna ”pausberoende” och kan bara ses i ett komplex som följer på en lång paus. Det finns ingen bröstsmärta, och vi har inga tecken på ischemi på sinus-EKG-komplexen. För att polymorf VT ska kunna bero på ischemi finns det vanligtvis några otvetydiga EKG-fynd av ischemi. Allt detta tyder alltså på torsader, men är inte diagnostiskt. Patienten stod inte på någon känd medicin som förlänger QT-intervallet. Hon har endast en historia av Graves sjukdom och rapporterar att hon har slutat med alla mediciner.
När hon inte är i VT är hennes blodtryck förhöjt till 190/80 med en palpabel puls på 90 och en syrgasmättnad på 99.
En initial K gav normalt resultat. Mg-nivån var okänd vid denna tidpunkt.
Vid t = 12 gavs 2 gram IV Magnesium.
Vid t = 13 minuter gavs 150 mg amiodaron
Vid t = 15 minuter gavs 100 mg lidokain
Vid t = 30 minuter skedde ingen förbättring och esmololbolus bolus och dropp gavs. Isoproterenol bör ges.
Kateterlabbet aktiverades. Ytterligare 2 gram magnesium gavs intravenöst.
t = 64 minuter: K återkommer till 2,4 mEq/L (det ursprungliga värdet var felaktigt). Detta tyder ännu starkare på Torsade. KCl gavs i central linje. Amiodaron dropp påbörjades. Aspirin ges rektalt.
t = 79 minuter: Prokainamid 1500 mg över 2 minuter ges. (Prokainamid kan vara användbart vid icke-torsad PMVT, men förlänger sannolikt QT och gör Torsaderna mer instabila. Det är också en stark negativ inotrope och kan vara farligt vid dålig LV-funktion.)
t = 97 minuter: Patienten fördes till kateterlaboratorium:
Patienten fördes till kateterlaboratorium och en pacer placerades. Rytmen fångades med överdriven stimulering och saktades sedan ner. Det fanns diffus kranskärlssjukdom, men ingen culprit lesion (inget akut koronarsyndrom). Troponin var negativt.
Det konstaterades att patienten stod på metadon och var metadontoxisk. Det är ett av de många läkemedel som orsakar en lång QT. Detta var Torsade de Pointes på grund av lång QT på grund av metadon och hypokalemi.
Här är 12-ledaren under pacing:
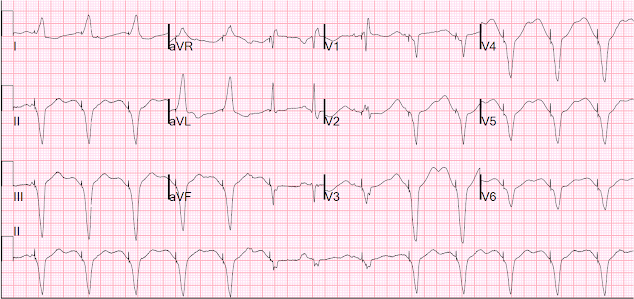
Under pacing
Här är en annan med pacern avstängd, nästa dag:
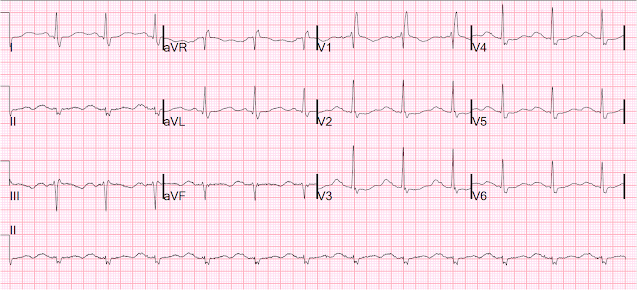
Sinus med RBBB och mycket lång QT
Och sedan på den fjärde dagen:
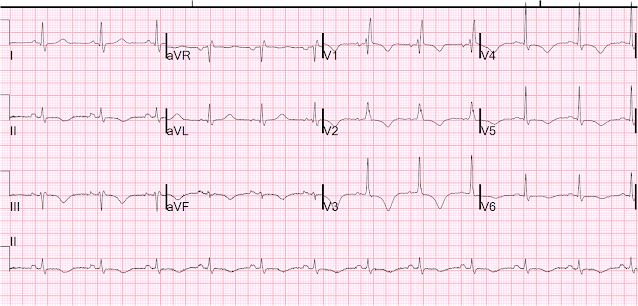
T-vågsinversioner, QT fortfarande lång
På grund av metadons utomordentligt långa halveringstid tog det dagar innan QT förkortades. I slutändan klarade sig patienten bra.
Kommentar om användning av isoproterenol vid medfödd lång QT:
Jag ställde följande fråga till vår elektrofysiolog (Rehan Karim):
”Jag vill vara säker på att jag har förstått det här rätt:
För medfödd lång QT är betablockerare indicerat kroniskt, och för en patient med återkommande VT som ligger på sjukhus, skulle man INTE ge isoproterenol.
Endast förvärvad lång QT är ”pausberoende” och förbättras med en snabbare hjärtfrekvens, och betablockad är INTE indicerat. Snarare är isoproterenol indicerat (och överdriven stimulering).
Kan du korrigera mig på detta?”
Med andra ord:
Här är hans svar:
”Jag önskar att saker och ting var tillräckligt tydliga för att man skulle kunna sätta allt i ett algoritmiskt format… men tyvärr är det inte fallet.”
Det beror verkligen på vilken typ av medfödd lång QT man har att göra med, och även om man vet det – så är saker och ting inte lika enkla.
Här är ett exempel:
Anlagd lång QT typ 3 är en natriumkanalmutation (SCN5A) – vilket är samma gen som Brugadas syndrom.
Lång QT typ 3 har pausberoende Torsader. Betablockerare används dock fortfarande i denna situation (efter att förstås förmaks-stimulering har införts för att förhindra bradykardi) – detta beror främst på betablockerarnas effekt på att minska QT-spridningen.
Ännu mer komplicerat… natriumkanalblockerare av klass I-B (Mexiletin) används ibland för LQT-3.
Såvitt jag vet är betablockerarna troligen inte lika effektiva vid LQT-3 som vid de andra formerna – men de används fortfarande.
Därmed tror jag inte att det är möjligt att komma med ett Ja/Nej-svar med den kunskap vi har i dagsläget – saker och ting måste tas i ett kliniskt perspektiv.
Om någon uppenbarligen har pausberoende torsader och inte är paced – kommer jag INTE att använda betablockerare, utan snarare försöka öka frekvensen genom att använda isoproterenol.
Dr Karim tillade:
Det här är ett av de förvirrande ämnena – i själva verket är de flesta av de genetiska arytmierna/chanellopatierna ganska utmanande att hantera kliniskt. Vi är så vana vid att se data från tusentals patienter i kardiologiska prövningar – och sedan hamnar vi i sådana situationer där sjukdomsbördan inte är tillräckligt stor för att ge oss andra data än register från stora kliniska centra.