Niniejszy artykuł, trzeci z czteroczęściowej serii, opisuje procedurę pobierania próbki kału od pacjenta z biegunką
Cyt: Shepherd E (2017) Pobieranie próbek 3: próbka kału od pacjenta z biegunką. Nursing Times ; 113: 8, 27-29.
Autor: Eileen Shepherd jest redaktorem klinicznym w Nursing Times.
- This article has been double-blind peer review
- Scroll down to read the article or download a print-friendly PDF here
- Click here to see other articles in this series
Introduction
Obtaining a specimen involves collecting tissue or fluids for laboratory analysis or near-patient testing, i może być pierwszym krokiem w ustalaniu diagnozy i leczeniu (Dougherty i Lister, 2015). Próbki muszą być pobrane we właściwym czasie, przy użyciu odpowiedniej techniki i sprzętu oraz dostarczone do laboratorium w odpowiednim czasie (Dougherty i Lister, 2015). Ramka 1 stanowi przypomnienie ogólnych zasad pobierania próbek, które zostały omówione bardziej szczegółowo w części 1 (Shepherd, 2017).
Bramka 1. Zasady pobierania próbek
Próbka musi być:
- Odpowiedni do obrazu klinicznego pacjenta
- Pobrany we właściwym czasie
- Pobrany w sposób minimalizujący zanieczyszczenie
- Pobrany w sposób zmniejszający ryzyko dla zdrowia i bezpieczeństwa. dla wszystkich pracowników zajmujących się próbką (w tym pracowników laboratorium)
- Zbierane przy użyciu odpowiedniego sprzętu
- Dokumentowane w sposób przejrzysty przy użyciu odpowiednich formularzy
- Przechowywane/transportowane we właściwy sposób
Źródło: Higgins, 2008
Diarrhoea
Diarrhoea jest definiowana jako niezwykła częstotliwość czynności jelit (co najmniej trzy razy w ciągu 24 godzin) z luźnym, wodnistym i nieuformowanym kałem (Public Health England, 2014). Częste uformowane stolce nie są uważane za biegunkę – konsystencja stolca jest ważniejsza niż częstotliwość; pacjenci z biegunką mogą również skarżyć się na takie objawy, jak skurcze brzucha, nudności, wymioty i gorączka (PHE, 2014). Nadmierna utrata płynów może prowadzić do odwodnienia, szczególnie u niemowląt, dzieci i osób starszych. Objętość biegunki powinna być rejestrowana jako część bilansu płynów, a pacjenci z biegunką powinni być regularnie oceniani pod kątem oznak odwodnienia.
Przyczyna biegunki infekcyjnej musi być zidentyfikowana, aby można było wdrożyć odpowiednie postępowanie i leczenie. Pomaga to zapobiec rozprzestrzenianiu się zakażenia poprzez zastosowanie odpowiednich środków ostrożności w zakresie zapobiegania zakażeniom, takich jak izolacja i odkażanie środowiska (Dougherty i Lister, 2015).
W epizodach ostrej biegunki należy wdrożyć środki zapobiegania i kontroli zakażeń, nie czekając na wyniki badania próbki (Department of Health (DH), 2012). Należą do nich:
- Skuteczne mycie rąk wodą z mydłem (płyny do mycia rąk z alkoholem są nieskuteczne wobec Clostridium difficile (C difficile) i nie powinny być używane podczas pracy z potencjalnie zakażonymi stolcami) (DH, 2012);
- Izolacja lub pielęgniarstwo kohortowe;
- Używanie niesterylnych rękawiczek i fartuchów podczas pracy z kałem.
Ważne jest, aby wyjaśnić wszelkie środki ostrożności pacjentom i ich krewnym oraz informować ich na bieżąco o wynikach badań laboratoryjnych. Informacje pisemne mogą być przydatne, aby informować ich o przesłankach opieki nad nimi i ich roli w zapobieganiu rozprzestrzeniania się zakażeń (Dougherty i Lister, 2015).
Próbki kału
Próbki kału są zazwyczaj pobierane do badania mikrobiologicznego w celu identyfikacji organizmów patogennych, które powodują zakażenia żołądkowo-jelitowe, takich jak bakterie, wirusy i pasożyty (Dougherty i Lister, 2015) (Ramka 2).
Box 2. Czynniki zakaźne wymagające pobrania próbki kału
Bakteryjne:
- Salmonella
- Campylobacter
- Helicobacter
- Shigella
- Escherichia coli
- Clostridium difficile
Wirusowe:
- Norowirus
- Rotowirus
Pasożyty:
- Protozoa
- Tapeworm
- Entamoeba
Źródło: Dougherty i Lister, 2015
Wskazania do pobrania próbki kału przedstawiono w ramce 3.
Box 3. Wskazania do pobrania próbki kału
- Zbadanie podejrzenia biegunki infekcyjnej u pacjentów, którzy systematycznie źle się czują z objawami biegunki, wymiotów, bólu, utratą masy ciała i gorączką
- Zidentyfikować przyczynę biegunki spowodowanej podróżami zagranicznymi
- Zidentyfikować podejrzane pasożyty, takie jak tasiemce
- Zbadać biegunkę związaną ze stosowaniem antybiotyków
- Przeprowadzić badania przesiewowe objawowych kontaktów pacjentów z zakażeniem związanym z takimi organizmami, jak Escherichia coli 0157, w przypadku gdy zakażenie ma poważne konsekwencje (PHE, 2014)
- Identyfikuj krew utajoną w stolcu (wymaga to innej procedury)
Źródło: dostosowane z Dougherty i Lister, 2015
Zebranie próbki kału powinno być rozważane jako część holistycznej oceny pielęgniarskiej, a pacjenci z biegunką powinni być oceniani pod kątem towarzyszących objawów gorączki, wymiotów i bólu brzucha. Ważne jest, aby odnotować wszelkie niedawne leczenie antybiotykami, podróże zagraniczne lub obawy związane z zatruciem pokarmowym, które mogą wyjaśnić biegunkę i wpłynąć na wymagane badania laboratoryjne.
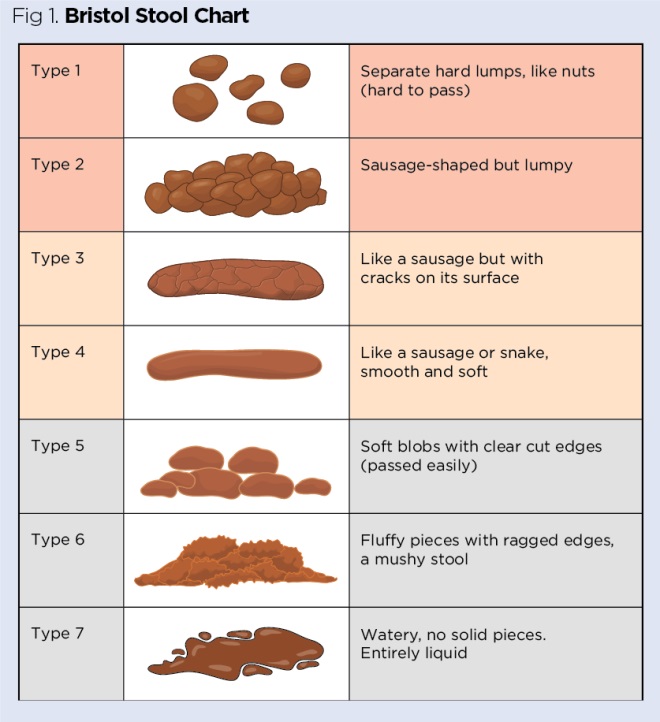
Barwa i konsystencja kału powinny być odnotowane wraz z obecnością krwi. Konsystencję stolca można sklasyfikować przy użyciu znormalizowanego systemu, takiego jak Bristol Stool Chart (ryc. 1) (Lewis i Heaton, 1997), na którym biegunka jest zwykle klasyfikowana jako stolec typu 6 lub 7. W przypadku podejrzenia C difficile (wszyscy pacjenci w szpitalu, pacjenci środowiskowi w wieku powyżej 65 lat), stolce typu 5, 6 i 7 należy uznać za biegunkę i wysłać do badania, chyba że biegunkę można wyraźnie przypisać schorzeniu podstawowemu, takiemu jak zapalenie jelita grubego lub przelewanie się treści pokarmowej, lub terapii, takiej jak stosowanie środków przeczyszczających lub żywienie dojelitowe (DH, 2012).
Na kolor kału może mieć wpływ dieta, ale może on również wskazywać na podstawowy problem zdrowotny. Na przykład, czarny stolec może wystąpić jako efekt uboczny doustnej terapii żelazem, ale może również wskazywać na krwawienie z górnego odcinka przewodu pokarmowego.
Sugeruje się, że zapach kału powinien być rejestrowany, ponieważ pomaga to w budowaniu klinicznego obrazu stanu (Dougherty i Lister, 2015); na przykład, infekcje takie jak C difficile wytwarzają kał o wyraźnie nieprzyjemnym zapachu. Zakwestionowano jednak zdolność pielęgniarek do rozpoznawania tego zakażenia wyłącznie na podstawie zapachu (Krishna i in., 2013). Nie należy zachęcać pracowników opieki zdrowotnej do celowego wąchania kału, ponieważ może to zwiększyć ryzyko wdychania organizmów fekalnych.
Próbka powinna zostać pobrana w ciągu 48 godzin od wystąpienia objawów, ponieważ szansa na zidentyfikowanie patogenu zmniejsza się, gdy minie ostra faza choroby (Dougherty i Lister, 2014). W przypadku podejrzenia C difficile – szczególnie u pacjentów przebywających w szpitalu – próbka powinna być pobrana przy pierwszych objawach biegunki, a nie czekać na wystąpienie kolejnych epizodów biegunki (DH, 2012). Próbki powinny być pobierane przed przepisaniem terapii przeciwdrobnoustrojowej (PHE, 2014).
Zbieranie próbki kału
Do pobrania próbki kału należy stosować czystą technikę, aby uniknąć zanieczyszczenia, co może skutkować niewłaściwym leczeniem (Dougherty i Lister, 2015). Niektórzy pacjenci mogą być w stanie samodzielnie zebrać swoją próbkę, ale ważne jest, aby jasno wyjaśnić kroki, podkreślić potrzebę dobrej higieny rąk i wyjaśnić, jak uniknąć zanieczyszczenia próbki. Chociaż należy w miarę możliwości unikać zanieczyszczenia moczem, próbki kału mogą być nadal przetwarzane przez laboratorium, jeśli mocz jest obecny.
Sprzęt
- Czysta szalka na łóżko lub jednorazowy odbiornik – upewnij się, że szalka nie jest zanieczyszczona detergentem lub środkiem dezynfekcyjnym, ponieważ może to wpłynąć na wyniki (PHE, 2014);
- Taca do przenoszenia sprzętu;
- Jałowy pojemnik na próbki z integralną łyżką;
- Niesterylne rękawiczki;
- Apron;
- Formularz próbki i torba na próbki.
Postępowanie
Przedyskutować procedurę z pacjentem, wyjaśniając, dlaczego próbka jest pobierana i kiedy spodziewane są wyniki. Uzyskać ważną świadomą zgodę i udokumentować ją w notatkach pacjenta (Nursing and Midwifery Council, 2015).
- Zapewnić prywatność i godność, ponieważ pacjenci mogą uznać procedurę za krępującą.
- Umyć ręce wodą z mydłem (jeszcze bez ryzyka zakażenia krzyżowego) i zmontować sprzęt.
- Założyć niesterylne rękawiczki i fartuch, aby zmniejszyć ryzyko zakażenia krzyżowego.
- Poprosić pacjenta o oddanie moczu przed pobraniem próbki stolca – pozwala to uniknąć zmieszania moczu z kałem i zanieczyszczenia próbki (PHE, 2014).
- Poprosić pacjenta o wypróżnienie się do basenu lub odbieralnika.
- Jeśli pacjent jest nietrzymający moczu, próbkę można pobrać z bielizny pościelowej, ale należy unikać zanieczyszczenia moczem (Dougherty i Lister, 2015).
- Użyj integralnej łyżki w naczyniu na próbki, aby zebrać wystarczającą ilość kału do wypełnienia około jednej czwartej naczynia na próbki (DH 2012)
- (Rys. 2a). Kał powinien być płynny lub półpłynny i przybrać kształt pojemnika (PHE, 2014) (Rys. 2b).
- Jeśli widoczne są segmenty tasiemca, należy wysłać je do laboratorium. Segmenty tasiemca mogą mieć wielkość od ziaren ryżu do wstążki (Brekle, 2014).
- Zabezpieczyć górną część pojemnika – zapobiegnie to wyciekowi.
- Zdjąć rękawiczki i fartuch i wyrzucić je.
- Umyć ręce wodą z mydłem, aby zmniejszyć ryzyko zakażenia krzyżowego. Alkoholowe płyny do mycia rąk są nieskuteczne w zwalczaniu C difficile i nie powinny być stosowane podczas pracy z potencjalnie zakażonymi stolcami (DH, 2012) (ryc. 2c).
- Zbadać próbkę i zapisać kolor, konsystencję i zapach stolca jako część oceny pielęgniarskiej.
- Znakować próbkę i wypełnić formularz mikrobiologiczny, uwzględniając wszelkie czynniki, takie jak niedawne leczenie antybiotykami, podróż zagraniczna i podejrzenie zatrucia pokarmowego – pomoże to w dokładnym badaniu laboratoryjnym.
- Umieścić próbkę w torebce na próbki.
- Wysłać próbkę do laboratorium tak szybko, jak to możliwe. Zakaźne patogeny, takie jak gatunki shigella i entamoeba, przeżywają tylko przez krótki czas poza organizmem (Brekle, 2014; PHE, 2014). Ważne jest, aby sprawdzić lokalną politykę w celu uzyskania dalszych informacji na temat transportu i przechowywania, jeśli podejrzewa się te zakażenia. W przypadku opóźnienia w transporcie próbki mogą być przechowywane w lodówce, ale powinny być przetworzone w ciągu 12 godzin (PHE, 2014).
- Dokumentować procedurę w notatkach pacjenta.

Obowiązki zawodowe
Ta procedura powinna być wykonywana wyłącznie po zatwierdzonym szkoleniu, nadzorowanej praktyce i ocenie kompetencji oraz przeprowadzona zgodnie z lokalną polityką i protokołami.
Department of Health (2012) Clostridium Difficile Updated Guidance on the Diagnosis and Reporting.
Dougherty L, Lister S (2015) The Royal Marsden Hospital Manual of Clinical Nursing Procedures. Oxford: Blackwell.
Krishna R et al (2013) The nose knows not: poor predictive value of stool sample odor for detection of Clostridium difficile. Clinical Infectious Diseases; 56: 4, 615-616.
Higgins D (2008) Specimen collection 1: obtaining a midstream specimen of urine. Nursing Times; 104: 17, 26-27.
Lewis SJ, Heaton KW (1997) Stool form scale as a useful guide to intestinal transit time. Scandinavian Journal of Gastroenterology; 32: 920-924.
Nursing and Midwifery Council (2015) The Code. Professional Standards of Practice and Behaviour for Nurses and Midwives.
Public Health England (2014) UK Standards for Microbiology Investigations Investigation of Faecal Specimens for Enteric Pathogens.
Shepherd E (2017) Specimen collection 1: ogólne zasady i procedura pozyskiwania próbki moczu ze środkowego strumienia. Nursing Times; 113: 7, 45-47.
.