Abstract
Background: Przedstawiliśmy porównawczą prezentację powikłań obserwowanych u 114 pacjentów z implantacją cewnika portowego. Ponadto zajęliśmy się kwestią, czy pacjenci z zakrzepicą związaną z cewnikiem mają charakterystyczne cechy, oceniając chorych, u których zakrzepica wystąpiła zarówno w miejscu implantacji cewnika, jak i w łożysku naczyniowym.
Metody: W tym badaniu przeanalizowaliśmy dane od 114 pacjentów, którzy przeszli implantację cewnika portu żyły podobojczykowej przez jednego chirurga w Kayseri Teaching Hospital (Turcja) w latach 2013-2016. Cewnik portu podobojczykowego został założony we wszystkich przypadkach. Rozpoznanie zakrzepicy portu postawiono na podstawie sonografii dopplerowskiej lub tomografii komputerowej klatki piersiowej z wzmocnieniem kontrastowym u pacjentów z obrzękiem kończyny górnej, obrzękiem lub bólem szyi i/lub dysfunkcją portu.
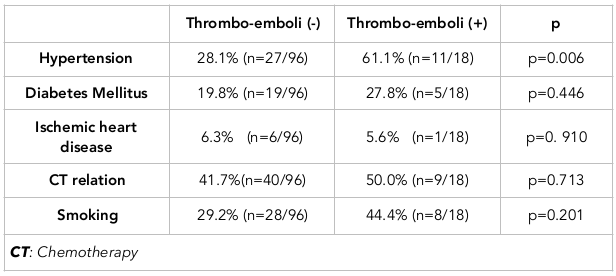
Wyniki: Seroma wykryto tylko w jednym przypadku, obrzęk limfatyczny rozwinął się w jednym przypadku (0,8%), a odma opłucnowa była obserwowana w 3 przypadkach. Żyła podobojczykowa została wszczepiona po prawej stronie u wszystkich pacjentów z odmą opłucnową. Żaden z tych przypadków nie był związany z zakrzepicą. Infekcję portu zaobserwowano w jednym przypadku (0,8%). Odnotowano również jeden przypadek (0,8%) martwicy skóry. Port usunięto u 15 chorych z kilku powodów, które przedstawiono w tabeli 2. Zdarzenia zakrzepowo-zatorowe zaobserwowano u 11 spośród 114 chorych, a zakrzepicę portu u 7 chorych. Częstość występowania nadciśnienia tętniczego w grupie z powikłaniami zakrzepowo-zatorowymi wyniosła 61,1% (11/18 osób), podczas gdy częstość występowania nadciśnienia tętniczego w grupie bez powikłań zakrzepowo-zatorowych wyniosła 28,1% (27/96 osób); różnica ta była istotna statystycznie (p = 0,006).
Wnioski: W tym badaniu, na podstawie powikłań obserwowanych u pacjentów z zakrzepicą związaną z cewnikiem, zaobserwowano, że czynniki takie jak palenie tytoniu czy cukrzyca są związane z zakrzepicą i powinny być brane pod uwagę. Ponadto zaobserwowano, że nadciśnienie tętnicze miało istotny związek z zakrzepowo-zatorowy.
Wprowadzenie
Porty żylne zostały po raz pierwszy wprowadzone przez Niederberhubera i wsp. w 1982 r. Niederhuber i wsp., 1982. Systemy portów żylnych są wykorzystywane do podawania chemioterapii w onkologii. Ponadto mogą być również wykorzystywane do wymiany objętości, detoksykacji, przetaczania krwi i preparatów krwiopochodnych, dożylnego wlewu środków sklerotyzujących, infuzji innych leków, żywienia pozajelitowego, kontroli laboratoryjnej oraz w celach diagnostycznych Biffi i wsp., 2009Esfahani i wsp., 2016Ignatov i wsp., 2009. Ponadto w praktyce onkologicznej w ciągu ostatnich dwóch dekad uważa się, że pacjenci wymagający długotrwałego leczenia chemioterapeutykami odnoszą największe korzyści z zastosowania podskórnych cewników do żylnego portu.
Cewniki zapewniają długotrwałe żywienie pozajelitowe u pacjentów z problemami w karmieniu. Dodatkowo, cewniki zapobiegają urazom i zwiększają komfort pacjentów wymagających okresowego pobierania krwi. Mają również inne zalety, takie jak umożliwienie infuzji środka sklerotyzującego i ułatwienie wymiany płynów. Cewniki portowe są korzystniejsze, zarówno pod względem estetycznym, jak i funkcjonalnym, niż cewniki z końcówką nad skórą, ponieważ są wprowadzane podskórnie i mają zmniejszone ryzyko infekcji.
Poza wyżej wymienionymi zaletami, powikłania mogą wystąpić zarówno podczas implantacji, jak i stosowania tych cewników. W literaturze opisywano przypadki niepożądanych zdarzeń związanych z użytkowaniem tych cewników. Do wczesnych powikłań należą krwawienie lub odma opłucnowa związane z implantacją cewnika, do powikłań długotrwałych – zakażenia. Zakrzepica może rozwinąć się jako powikłanie u pacjentów onkologicznych i u pacjentów nieonkologicznych.
Zakrzepica była często badana w celu zbadania markerów predykcyjnych i identyfikacji czynników ryzyka Erden et al., 2017aErden et al., 2017b. Podejmowano również wiele wysiłków w celu zapobiegania zakrzepicy. Chociaż rutynowo stosuje się płukanie roztworem heparyny, jego rola w profilaktyce zakrzepicy jest kontrowersyjna Cesaro i wsp., 2009Stephens i wsp., 1997. Ponadto, częstość występowania zakrzepicy spowodowanej cewnikowaniem żył centralnych jest znacząco wysoka.
Wielu badaczy opublikowało swoje doświadczenia dotyczące stosowania podskórnych cewników żylnych portowych na przestrzeni czasu. W naszym badaniu, tylko subclavian cewniki były brane pod uwagę. W niniejszym opracowaniu przedstawiamy porównawczą prezentację powikłań zaobserwowanych w badaniu obejmującym 114 pacjentów. Ponadto, odnieśliśmy się do tego, czy pacjenci z zakrzepicą związaną z cewnikiem mają charakterystyczne cechy, oceniając pacjentów, u których zakrzepica rozwinęła się albo przy cewniku, albo przy łożysku naczyniowym.
Materiały – Metody
W tym badaniu przeanalizowaliśmy dane od wszystkich ze 114 pacjentów, którzy przeszli implantację cewnika portu żyły podobojczykowej przez jednego chirurga w Kayseri Teaching Hospital w latach 2013-2016. Badanie to zostało zatwierdzone przez Komisję Etyczną Kayseri Training and Research Hospital.
Implantacja cewnika portu
Pacjenci, u których zalecono chemioterapię, zostali skierowani do naszej kliniki. Wszystkie zabiegi implantacji cewników portowych wykonywano na bloku operacyjnym w znieczuleniu regionalnym z monitorowaniem standardowym. Nie stosowano profilaktyki antybiotykowej. U wszystkich chorych zastosowano jednoświatłowy cewnik portowy o średnicy 8,5 Fr. W większości przypadków jako miejsce cewnikowania preferowano prawą żyłę podobojczykową. Jednakże, lewa żyła podobojczykowa była używana, jeśli prawa żyła podobojczykowa nie kwalifikowała się z powodu poprzedniej mastektomii lub blizn po napromienianiu.
Przed implantacją cewnika, 0,5 cm nacięcie skóry było wykonane tuż poniżej obojczyka. Żyła podobojczykowa była nakłuwana przy użyciu 10 ml strzykawki i igły 18G. Po nakłuciu żyły prowadnik przesuwano do żyły głównej górnej. Następnie wycofywano igłę i wprowadzano peel-away do żyły podobojczykowej przez prowadnik. Gdy peel-away był na swoim miejscu, odciągano prowadnik i cewnik przesuwano do żyły głównej górnej w obrębie peel-away.
W celu umieszczenia portu tworzono podskórną kieszeń nad mięśniem piersiowym na linii pośrodkowej poprzez 3-centymetrowe nacięcie skóry. W celu podłączenia cewnika wprowadzano trokar z nacięcia skórnego na obojczyku i przesuwano go do kieszeni utworzonej nad mięśniem piersiowym. Następnie dystalny koniec cewnika podłączano do portu. Wykonywano aspirację krwi za pomocą igły portowej. Po potwierdzeniu, cewnik portu przepłukiwano zwykłym roztworem soli fizjologicznej, a zbiornik wypełniano rozcieńczoną heparyną (2500 U standardowej heparyny w 100 cm3 zwykłego roztworu soli fizjologicznej). Port mocowano do powięzi mięśnia piersiowego, a tkanki zamykano w standardowy sposób. U wszystkich chorych po zabiegu wykonano zdjęcie radiologiczne klatki piersiowej w celu oceny ewentualnych powikłań. Chory i jego bliscy zostali poinformowani o zasadach pielęgnacji portu i poinstruowani o konieczności przepłukiwania portu heparynizowanym roztworem soli fizjologicznej (500 U heparyny w 10 cm3 soli fizjologicznej) po każdym wlewie leku. Szwy skórne usuwano w 7. dobie. Pacjentów poinstruowano, aby zgłaszali i powiadamiali o wszelkich problemach związanych z portem.
Diagnostyka zakrzepicy
Diagnostykę zakrzepicy portu stawiano na podstawie sonografii dopplerowskiej lub tomografii komputerowej klatki piersiowej ze wzmocnieniem kontrastowym u pacjentów prezentujących obrzęk kończyny górnej, obrzęk lub ból szyi i/lub dysfunkcję portu.
Analiza statystyczna
Dane ciągłe przedstawiono jako średnią i odchylenie standardowe lub medianę i percentyle. Test t-Studenta został użyty do porównania zmiennych ciągłych pomiędzy grupami. Test U Manna-Whitneya został użyty do porównania median zmiennych liczbowych o rozkładzie skośnym. Do porównania zmiennych kategorycznych użyto testu Chi-kwadrat. Analizę korelacji Pearsona wykorzystano do oceny zależności między grupą chorych a grupą kontrolną. A p-value
Wyniki
W tym badaniu wykorzystano dane 114 pacjentów, u których jeden kardiochirurg wszczepił cewnik portu podskórnego do żyły podobojczykowej w celu infuzji leków chemioterapeutycznych.
Wśród pacjentów, u których wszczepiono port, 47,4% stanowili mężczyźni, a 52,6% kobiety. Mediana wieku wynosiła 56 lat (zakres: 21-82 lata). Port wszczepiano do prawej żyły podobojczykowej (96,5% pacjentów) i do lewej żyły podobojczykowej (3,5% pacjentów). Tabela 1 przedstawia rozkład chorób podstawowych pacjentów, u których wykonano implantację portu podobojczykowego.
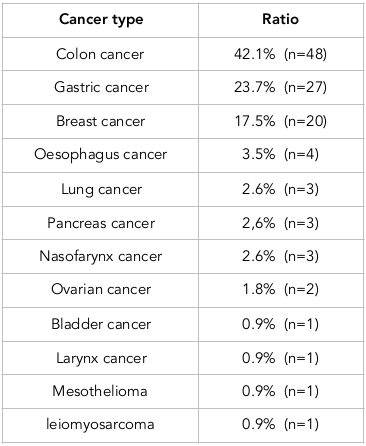

Seroma wykryto tylko w jednym przypadku. W jednym przypadku (0,8%) wystąpił również obrzęk limfatyczny. Odma opłucnowa była obserwowana w 3 przypadkach. Żyła podobojczykowa była wszczepiona do prawej strony we wszystkich pacjentach z odmą opłucnową. Żaden z tych przypadków nie był związany z zakrzepicą. Infekcję portu zaobserwowano w jednym przypadku (0,8%). Również w jednym przypadku (0,8%) wystąpiła martwica skóry.
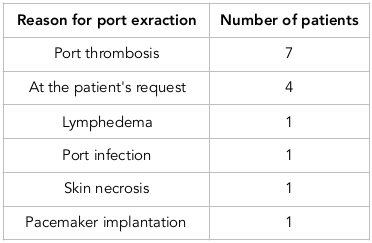
Cewnik portu podobojczykowego był założony we wszystkich przypadkach. Port usunięto u 15 chorych z różnych powodów. Tabela 2 przedstawia powody usunięcia portu. Rewizja portu była konieczna w 2,6% przypadków i była spowodowana zakrzepicą w zbiorniku i świetle (w 2 przypadkach) oraz zaawansowaniem w żyle szyjnej (w 1 przypadku).

Zakrzepica portu
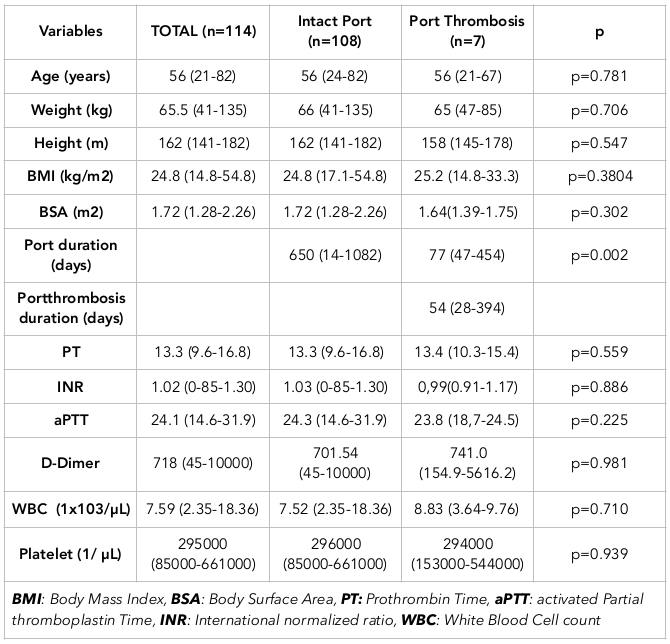
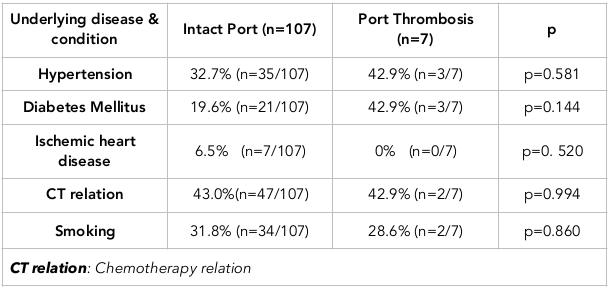
Zakrzepicę portu obserwowano w 7 przypadkach. Mediana czasu do wystąpienia zakrzepicy wynosiła 54 dni (zakres: 28-394 dni). Spośród 7 chorych z zakrzepicą portu u 3 występował rak jelita grubego, u 2 rak piersi, u 1 rak trzustki, a u 1 rak żołądka. Tabela 3 przedstawia porównanie pomiędzy przypadkami z zakrzepicą portu i bez niej. Tabela 4 przedstawia związek zakrzepicy portu z chorobami lub stanami podstawowymi.


Zdarzenia zakrzepowo-zatorowe
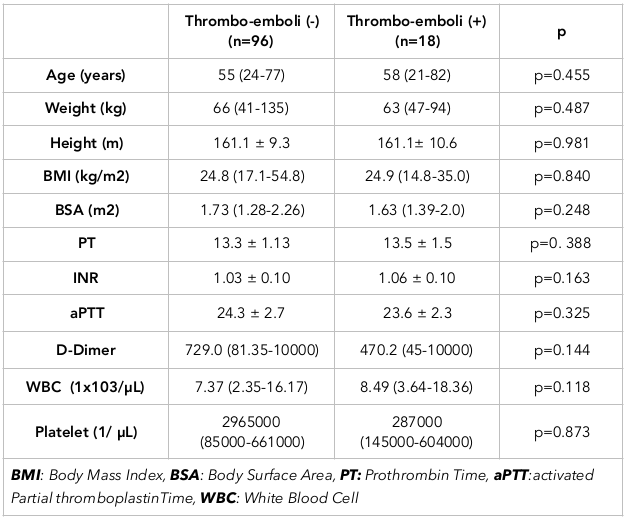
Zdarzenia zakrzepowo-zatorowe zaobserwowano u 11 ze 114 pacjentów, a zakrzepicę portu u 7 pacjentów. Łącznie zdarzenie zakrzepowo-zatorowe lub zakrzepica portu wystąpiły u 18 chorych, natomiast u pozostałych 96 chorych nie stwierdzono tego powikłania. Porównując te grupy stwierdzono, że rozkład wieku pomiędzy grupami był podobny (p=0,455). Rozkład mężczyzn do kobiet wynosił 61,1%/38,9% w grupie z zakrzepicą/zatorowością, podczas gdy w grupie bez zakrzepicy/zatorowości wynosił 44,8%/55,2%. Nie stwierdzono istotnej różnicy płci pomiędzy grupami (p=0,203). W tabeli 5 przedstawiono porównanie grup. Tabela 6 przedstawia związek zakrzepicy/zatorowości z chorobami lub stanami podstawowymi.


Dyskusja
Ponad dwie dekady cewniki portowe były stosowane u pacjentów onkologicznych ze względu na wiele korzyści/zalet. Jednakże, cewniki portowe mogą być związane z pewnymi niepożądanymi stanami, w tym zakrzepicą i zatorowością obwodową. W niniejszym badaniu porównano chorych z powikłaniami zakrzepowo-zatorowymi z chorymi bez tych powikłań i dokonano przeglądu powikłań w badanych grupach.
Pomimo zalet, podczas implantacji lub stosowania cewników portu podobojczykowego może wystąpić kilka powikłań. Działania niepożądane obserwowane w naszym badaniu są ogólnie zgodne z danymi z piśmiennictwa. Ważnym aspektem naszego badania było to, że jeden chirurg wykonał zabieg założenia cewników do portu u 114 chorych. Dzięki tej metodzie uniknięto również różnic w standaryzacji wynikających z zastosowania.
Odma opłucnowa: W literaturze częstość występowania odmy opłucnowej została opisana jako 0,1-3,2% przez Samanc i wsp., 2004. W naszej serii odma opłucnowa wystąpiła u 2,6% (n=3) pacjentów.
Zakażenie cewnika portowego: W naszej serii zakażenie cewnika portu obserwowano tylko u jednego chorego. W literaturze częstość zakażenia cewnika waha się od 0,8% do 7,5% Biffi i wsp., 2009Ignatov i wsp., 2009; Suslu i wsp., 2012. Nie ma wystarczających danych potwierdzających korzyści wynikające ze stosowania antybiotyków przed lub po zabiegach.
Obrzęk limfatyczny: Obrzęk limfatyczny rozwinął się u jednej pacjentki (0,8% kobiet), u której wykonano obustronną mastektomię i dyssekcję węzłów chłonnych. Biorąc pod uwagę, że częstość obrzęku limfatycznego w literaturze wynosiła 3,6%, częstość obrzęku limfatycznego w naszej serii można uznać za lepszą Gandhi i wsp., 2003.
Wykonywanie portów: Ekstrakcja portu była konieczna w 15 ze 114 cewników portowych. Główną przyczyną ekstrakcji była zakrzepica cewnika portowego, a następnie prośba pacjenta. Tabela 2 przedstawia przyczyny ekstrakcji portu.
Rewizja portu: Rewizja portu jest wymagana u 2,6% wszystkich pacjentów. Powody rewizji portu to: zakrzepica przy zbiorniku i świetle u 2 chorych oraz przemieszczenie cewnika do żyły szyjnej u jednego chorego.
Zakażenie skóry: Jako powikłanie implantacji portu, infekcja skóry jest zgłaszana w około 1% przypadków. W zgodzie z literaturą, zakażenie skóry obserwowano tylko u jednego pacjenta (0,88%) w naszej serii Aziret et al., 2015Cil et al., 2006; pacjentka otrzymywała chemioterapię z powodu raka piersi i miała BMI 31,2 kg/m2.
Zakrzepica: Zakrzepica może rozwinąć się we wczesnym okresie, ale również może być opóźniona nawet do 161 dni. Cewniki silikonowe mają stosunkowo gładszą powierzchnię i są mniej trombogenne. Cewniki poliuretanowe lub teflonowe są bardziej trombogenne Morris i wsp., 1992. W naszej serii mediana czasu do zakrzepicy cewnika portowego wynosiła 54 dni (zakres od 28 do 394 dni). Mediana czasu została obliczona na podstawie danych 7 pacjentów z zakrzepicą cewnika portowego i nie obejmowała przypadków z zakrzepicą żylną związaną z portem.
Wskaźnik masy ciała (BMI) lub powierzchnia ciała (BSA): Nie zaobserwowano istotnej różnicy w występowaniu zakrzepowo-zatorowym pomiędzy grupami, gdy oceniano BMI i BSA. Jednak zakażenie skóry obserwowano u pacjentki z BMI wynoszącym 31,2 kg/m2.
Chemoterapia: Chociaż nie było wyraźnej zależności pomiędzy zakrzepowo-zatorową chorobą a podawaniem chemioterapii, zależność ta miała tendencję do bycia silniejszą w grupie zakrzepowo-zatorowej ( Tabela 6 ).
Palenie tytoniu: Chociaż nie stwierdzono istotnej różnicy, zaobserwowano tendencję do występowania zdarzeń zakrzepowo-zatorowych wśród palaczy. Większa liczebność próby może wykazać istotność statystyczną.
Stany współistniejące: Dokonano również przeglądu schorzeń współistniejących (w tym nadciśnienia tętniczego, cukrzycy i choroby niedokrwiennej serca). Nie zaobserwowano wyraźnego związku z chorobą niedokrwienną serca, ponieważ w grupie pacjentów z chorobą zakrzepowo-zatorową był tylko jeden pacjent z chorobą niedokrwienną serca.
Gdy oceniano cukrzycę, zaobserwowano, że wskaźnik cukrzycy był wyższy w grupie pacjentów z chorobą zakrzepowo-zatorową. To odkrycie sugeruje, że znaczący związek może być obserwowany w badaniu wieloośrodkowym z większą liczbą próbek. W naszym badaniu wystąpiła istotna różnica w nadciśnieniu tętniczym pomiędzy grupami.
Thromboembolism-hypertension: W tym badaniu nadciśnienie tętnicze u pacjentów miało kilka składowych, które były związane istotnie z cechami pacjentów z zakrzepicą (w porównaniu do tych bez zakrzepicy). Różnica ta była istotna zarówno dla zakrzepicy cewnikowej, jak i związanej z cewnikiem.
Uważa się, że płytki krwi i śródbłonek są aktywowane podczas nadciśnienia tętniczego, co powoduje predyspozycję do zakrzepicy. Uszkodzenie naczyń spowodowane nadciśnieniem tętniczym rozwija się raczej w wyniku powikłań zakrzepowych niż krwotoków, wynikających ze zwiększonego ciśnienia nadciśnienia Lip, 2000.
W Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT), Spencer i wsp. wykazali obecność zwiększonego stężenia czynnika von Willebranda u pacjentów z uszkodzeniem narządów końcowych; nie udało im się jednak ustalić korelacji między zwiększonym stężeniem czynnika von Willebranda a liczbą płytek krwi lub p-selektyną (rozpuszczalną cząsteczką adhezyjną) Spencer i wsp, 2002.
Wiadomo, że kalibracja i średnica naczyń są ważnymi czynnikami ryzyka zakrzepicy Ogata et al., 2013. W niedawnej metaanalizie zasugerowano, że nadciśnienie tętnicze może być czynnikiem ryzyka zakrzepicy żył głębokich po operacjach ortopedycznych Huang et al., 2016.
Nadciśnienie tętnicze jest czynnikiem ryzyka związanym z ostrą zatorowością płucną, podobnie jak cukrzyca, podwyższone stężenie cholesterolu w surowicy i palenie tytoniu Ageno et al., 2008. Wiadomo już, że nadciśnienie tętnicze prowadzi do predyspozycji do zakrzepicy poprzez wywoływanie miażdżycy Chang-jun, 2013.
Zróżnicowanie typów nowotworów, brak standaryzacji stadiów zaawansowania pacjentów oraz zróżnicowanie chorób współistniejących dla każdego pacjenta można uznać za aspekty ograniczające badanie.
Konkluzja
W naszym badaniu dokonaliśmy przeglądu zdarzeń niepożądanych, szczególnie zdarzeń zakrzepowo-zatorowych, które są związane z cewnikami portowymi wszczepionymi do żyły podobojczykowej. Te zdarzenia są głównymi przyczynami uzasadniającymi ekstrakcję cewnika portowego. W badaniu tym zaobserwowano, że czynniki takie jak palenie tytoniu czy cukrzyca powinny być brane pod uwagę w aspekcie zdarzeń zakrzepowo-zatorowych, natomiast nadciśnienie tętnicze wykazuje istotny związek z tymi zdarzeniami. Korzystne może być badanie cewników portowych wszczepianych przez jednego chirurga w celu standaryzacji, jednak wieloośrodkowe badanie z większą liczebnością próby pozwoli na wyciągnięcie bardziej ostatecznych wniosków.
Skróty
aPTT: activated Partial Thromboplastin Time
BMI: Body Mass Index
BSA: Body Surface Area
CT relation: Chemotherapy relation
INR: International normalized ratio
PT: Prothrombin Time
WBC: White Blood Cell count
Author Contribution
Dr Ruchan ANBAR: chirurg, który umieścił cewniki portowe u pacjentów i pisanie tekstów. Dr.Deniz AVCI: przegląd piśmiennictwa, pisanie tekstów i statystyka. Dr. Ali CETINKAYA: przegląd literatury, pisanie tekstów i statystyka. Wszyscy autorzy zatwierdzili ostateczną wersję manuskryptu.
- W. Ageno, C. Becattini, T. Brighton, R. Selby, P. W. Kamphuisen. Cardiovascular risk factors and venous thromboembolism: A meta-analysis. Circulation. 2008; 117(1) : 93-102 .
View Article Google Scholar - M. Aziret, O. İrkörücü, C. Gökler, E. Reyhan, S. Çetinkünar, T. Çil. Performance of venous port catheter insertion by a general surgeon: A prospective study. International Surgery. 2015; 100(5) : 827-835 .
View Article Google Scholar - R. Biffi, F. Orsi, S. Pozzi, U. Pace, G. Bonomo, L. Monfardini, A. Goldhirsch. Best choice of central venous insertion site for the prevention of catheter-related complications in adult patients who need cancer therapy: A randomized trial. Annals of Oncology : Official Journal of the European Society for Medical Oncology. 2009; 20(5) : 935-940 .
View Article Google Scholar - S. Cesaro, G. Tridello, M. Cavaliere, L. Magagna, P. Gavin, R. Cusinato, M. Carli. Prospective, randomized trial of two different modalities of flushing central venous catheters in pediatric patients with cancer. Journal of Clinical Oncology. 2009; 27(12) : 2059-2065 .
View Article Google Scholar - G. Chang-jun. Czynniki ryzyka zakrzepicy żył głębokich po traumatycznym złamaniu. J N Pharm. 2013; 8 : 99-100 .
- B. E. Cil, M. Canyiğit, B. Peynircioğlu, T. Hazirolan, S. Carkaci, S. Cekirge, F. Balkanci. Implantacja podskórnego portu żylnego u dorosłych pacjentów: A single center experience (PMID:16752357). Diagnostic and Interventional Radiology (Ankara, Turkey). 2006; 12(2) : 93-98 .
- F. Erden, H. Karagoz, A. Avci, D. Avci, A. Cetinkaya, S. Bahadir, A. Erden. Which one is best? platelet/lymphocyte ratio, neutrophil/lymphocyte ratio or both in determining deep venous thrombosis in behcet’s disease? Biomedical Research. 2017a; 28 .
- F. Erden, H. Karagoz, A. Avci, D. Avci, A. Cetinkaya, A. Erden. The values of mean platelet volume and the mean platelet volume/platelet ratio for predicting deep venous thrombosis in Behçet’s disease. LaboratoriumsMedizin-Journal of Laboratory Medicine. 2017b; 41 : 153-157 .
- H. Esfahani, M. Ghorbanpor, A. Tanasan. Implantable Port Devices, Complications and outcome in Pediatric Cancer, a Retrospective Study (PMID:27222696). Iranian Journal of Pediatric Hematology and Oncology. 2016; 6(1) : 1-8 .
- R. T. Gandhi, G. I. Getrajdman, K. T. Brown, E. J. Gandras, A. M. Covey, L. A. Brody. Placement of subcutaneous chest wall ports ipsilateral to axillary lymph node dissection. Journal of Vascular and Interventional Radiology. 2003; 14(8) : 1063-1065 .
View Article Google Scholar - L. Huang, J. Li, Y. Jiang. Stowarzyszenie między nadciśnieniem tętniczym a zakrzepicą żył głębokich po operacji ortopedycznej: A meta-analysis. European Journal of Medical Research. 2016; 21(1) : 13 .
View Article Google Scholar - A. Ignatov, O. Hoffman, B. Smith, J. Fahlke, B. Peters, J. Bischoff, S. D. Costa. An 11-year retrospective study of totally implanted central venous access ports: Powikłania i zadowolenie pacjentów. European Journal of Surgical Oncology. 2009; 35(3) : 241-246 .
View Article Google Scholar - G. Y. H. Lip. Nadciśnienie tętnicze i stan prozakrzepowy. Journal of Human Hypertension. 2000; 14(10-11) : 687-690 .
View Article Google Scholar - S. L. Morris, P. F. Jaques, M. A. Mauro. Wspomagane radiologicznie umieszczanie wszczepialnych podskórnych portów infuzyjnych dla długoterminowego dostępu żylnego. Radiology. 1992; 184(1) : 149-151 .
View Article Google Scholar - J. E. Niederhuber, W. Ensminger, J. W. Gyves, M. Liepman, K. Doan, E. Cozzi. Totally implanted venous and arterial access system to replace external catheters in cancer treatment (PMID:7123491). Surgery. 1982; 92(4) : 706-712 .
- T. Ogata, M. Yasaka, Y. Wakugawa, T. Kitazono, Y. Okada. The Association of deep venous thrombosis with calf vein diameter in acute hemorrhagic stroke. Journal of Stroke and Cerebrovascular Diseases. 2013; 22(7) : 1002-1005 .
View Article Google Scholar - T. Samanc, N. Molinas Mandel, A.K. Bozkurt, F. Kutlu, C. Uras. Ocena powikłań portowych u 115 chorych na nowotwory. Cerrahpaşa J Med. 2004; 35 : 71-77 .
- C. G. Spencer, D. Gurney, A. D. Blann, D. G. Beevers, G. Y. H. Lip, Anglo-Scandinavian Cardiac Outcomes Trial. the ASCOT Steering Committee. Von Willebrand factor, soluble P-selectin, and target organ damage in hypertension: A substudy of the Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT). Hypertension. 2002; 40(1) : 61-66 .
View Article Google Scholar - L. C. Stephens, W. D. Haire, S. Tarantolo, E. Reed, K. Schmit-Pokorny, A. Kessinger, R. Klein. Normal saline versus heparin flush for maintaining central venous catheter patency during apheresis collection of peripheral blood stem cells (PBSC). Transfusion Science. 1997; 18(2) : 187-193 .
View Article Google Scholar - H. Süslü, G. Arslan, K. Tural . The Journal of the Turkish Society of Algology. 2012; 24(1) : 32-36 .
View Article Google Scholar
.