Zusammenfassung
Hintergrund: Wir haben eine vergleichende Darstellung der Komplikationen bei 114 Patienten mit Portkatheter-Implantation vorgenommen. Darüber hinaus untersuchten wir, ob Patienten mit katheterbedingter Thrombose besondere Merkmale aufweisen, indem wir Patienten untersuchten, die entweder an der Katheterimplantationsstelle oder im Gefäßbett eine Thrombose entwickelten.
Methoden: In dieser Studie analysierten wir die Daten von 114 Patienten, bei denen zwischen 2013 und 2016 im Kayseri Teaching Hospital (Türkei) von einem einzigen Chirurgen ein subclavianer Venenportkatheter implantiert wurde. In allen Fällen wurde ein subclavianer Portkatheter eingeführt. Die Diagnose einer Portthrombose wurde mittels Dopplersonographie oder Thorax-CT-Scan mit Kontrastmittelanreicherung bei Patienten gestellt, die Ödeme an den oberen Extremitäten, Schwellungen oder Schmerzen am Hals und/oder einen nicht funktionierenden Port aufwiesen.
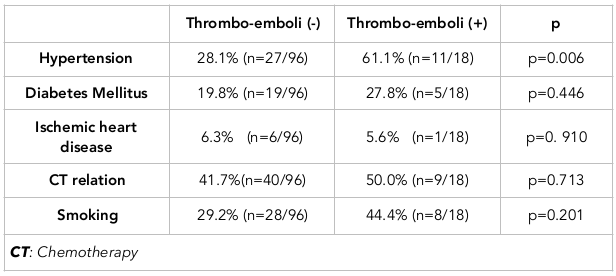
Ergebnisse: Ein Serom wurde nur in einem Fall festgestellt, ein Lymphödem entwickelte sich in einem Fall (0,8 %), und ein Pneumothorax wurde in 3 Fällen beobachtet. Die Vena subclavia wurde bei allen Patienten mit Pneumothorax auf der rechten Seite implantiert. In keinem dieser Fälle trat eine Thrombose auf. Eine Portinfektion wurde in einem Fall (0,8 %) beobachtet. In einem Fall (0,8 %) kam es zu einer Hautnekrose. Bei 15 Patienten wurde der Port aus verschiedenen Gründen entfernt, die in Tabelle 2 aufgeführt sind. Thromboembolische Ereignisse wurden bei 11 der 114 Patienten beobachtet, während eine Portthrombose bei 7 Patienten auftrat. Die Rate der Hypertonie in der Thromboembolie-Gruppe betrug 61,1 % (11/18 Personen), während die Rate der Hypertonie in der Gruppe ohne Thromboembolie 28,1 % (27/96 Personen) betrug; dieser Unterschied war statistisch signifikant (p = 0,006).
Schlussfolgerung: In dieser Studie wurde anhand der Komplikationen, die bei Patienten mit katheterbedingter Thrombose beobachtet wurden, festgestellt, dass Faktoren wie Rauchen oder Diabetes mellitus mit Thromboembolien in Verbindung stehen und berücksichtigt werden sollten. Außerdem wurde festgestellt, dass Bluthochdruck einen signifikanten Zusammenhang mit Thromboembolien aufweist.
Einführung
Venöse Ports wurden erstmals 1982 von Niederberhuber et al. eingeführt Niederhuber et al., 1982. Venöse Portsysteme werden in der Onkologie zur Verabreichung von Chemotherapien eingesetzt. Darüber hinaus können sie auch für den Volumenersatz, die Entgiftung, die Transfusion von Blut und Blutprodukten, die intravenöse Infusion von Sklerosierungsmitteln, andere Arzneimittelinfusionen, die parenterale Ernährung, die Laborkontrolle und diagnostische Zwecke verwendet werden Biffi et al., 2009Esfahani et al., 2016Ignatov et al., 2009. Darüber hinaus wird in der onkologischen Praxis der letzten zwei Jahrzehnte davon ausgegangen, dass Patienten, die eine längere Behandlung mit Chemotherapeutika benötigen, am meisten von subkutanen venösen Portkathetern profitieren.
Die Katheter ermöglichen eine langfristige parenterale Ernährung bei Patienten mit Ernährungsproblemen. Außerdem verhindern die Katheter Traumata und tragen zum Komfort von Patienten bei, denen regelmäßig Blut abgenommen werden muss. Sie haben auch andere Vorteile, wie z. B. die Möglichkeit der Infusion von Sklerosierungsmitteln und die Erleichterung des Flüssigkeitsaustauschs. Portkatheter sind sowohl in ästhetischer als auch in funktioneller Hinsicht vorteilhafter als Katheter mit Spitze über der Haut, da sie subkutan eingeführt werden und ein geringeres Infektionsrisiko aufweisen.
Neben den oben genannten Vorteilen können auch Komplikationen bei der Implantation oder Verwendung dieser Katheter auftreten. In der Tat wurde in der Literatur über unerwünschte Ereignisse bei der Verwendung der Katheter berichtet. Zu den frühen Komplikationen gehören Blutungen oder Pneumothorax im Zusammenhang mit der Katheterimplantation; zu den langfristigen Komplikationen gehören Infektionen. Thrombose kann sowohl bei onkologischen als auch bei nicht-onkologischen Patienten als Komplikation auftreten.
Thrombose wurde häufig untersucht, um prädiktive Marker zu erforschen und Risikofaktoren zu identifizieren Erden et al., 2017aErden et al., 2017b. Es gab auch viele Bemühungen, Thrombosen zu verhindern. Obwohl die Spülung mit Heparinlösung routinemäßig eingesetzt wird, ist ihre Rolle bei der Thromboseprophylaxe umstritten Cesaro et al., 2009Stephens et al., 1997. Darüber hinaus ist die Inzidenz von Thrombosen, die durch zentrale Venenkatheter verursacht werden, ausgesprochen hoch.
Viele Forscher haben im Laufe der Zeit über ihre Erfahrungen mit der Verwendung von subkutanen Venenportkathetern veröffentlicht. In unserer Studie wurden nur subklavische Katheter berücksichtigt. In dieser Studie geben wir eine vergleichende Darstellung der Komplikationen, die in der Studie mit 114 Patienten beobachtet wurden. Darüber hinaus untersuchten wir, ob Patienten mit katheterbedingter Thrombose besondere Merkmale aufweisen, indem wir Patienten untersuchten, die entweder am Katheter oder am Gefäßbett eine Thrombose entwickelten.
Materialien – Methoden
In dieser Studie analysierten wir die Daten aller 114 Patienten, die zwischen 2013 und 2016 von einem einzigen Chirurgen am Kayseri Teaching Hospital einen subklavianen Venenportkatheter implantiert bekommen hatten. Diese Studie wurde von der Ethikkommission des Kayseri Training and Research Hospital genehmigt.
Portkatheter-Implantation
Patienten, denen eine Chemotherapie empfohlen wurde, wurden an unsere Klinik überwiesen. Alle Portkatheterimplantationen wurden im Operationssaal unter Regionalanästhesie mit Standardüberwachung durchgeführt. Eine Antibiotikaprophylaxe wurde nicht durchgeführt. Bei allen Patienten wurde ein einlumiger 8,5-Fr-Portkatheter verwendet. In den meisten Fällen wurde die rechte Vena subclavia als Katheterisierungsstelle bevorzugt. Die linke Vena subclavia wurde jedoch verwendet, wenn die rechte Vena subclavia aufgrund einer vorangegangenen Mastektomie oder Bestrahlungsnarben nicht in Frage kam.
Vor der Katheterimplantation wurde ein 0,5 cm langer Hautschnitt knapp unterhalb des Schlüsselbeins vorgenommen. Die Vena subclavia wurde mit einer 10-ml-Spritze und einer 18-G-Nadel punktiert. Nach der Venenpunktion wurde der Führungsdraht bis zur Vena cava superior vorgeschoben. Dann wurde die Nadel zurückgezogen und das Peel-away durch den Führungsdraht in die Vena subclavia eingeführt. Wenn der Peel-away platziert war, wurde der Führungsdraht zurückgezogen und der Katheter innerhalb des Peel-away zur Vena cava superior vorgeschoben.
Um den Port zu platzieren, wurde über einen 3 cm langen Hautschnitt eine subkutane Tasche über dem Brustmuskel an der Mittellinie angelegt. Um den Katheter anzuschließen, wurde ein Trokar vom Hautschnitt am Schlüsselbein aus eingeführt und in die über dem Brustmuskel angelegte Tasche vorgeschoben. Dann wurde das distale Ende des Katheters an den Port angeschlossen. Mit einer Portnadel wurde eine Blutaspiration durchgeführt. Nach der Bestätigung wurde der Portkatheter mit normaler Kochsalzlösung gespült und das Reservoir mit verdünntem Heparin (2500 U Standardheparin in 100 ml normaler Kochsalzlösung) gefüllt. Der Port wurde an der Faszie des Brustmuskels fixiert, und das Gewebe wurde in der üblichen Weise verschlossen. Bei allen Patienten wurde anschließend eine Röntgenaufnahme des Brustkorbs angefertigt, um mögliche Komplikationen zu beurteilen. Der Patient und seine Angehörigen wurden über die Pflege des Ports informiert und angewiesen, den Port nach jeder Medikamenteninfusion mit heparinisierter Kochsalzlösung (500 U Heparin in 10 cc Kochsalzlösung) zu spülen. Die Hautnähte wurden an Tag 7 entfernt. Die Patienten wurden angewiesen, alle Probleme im Zusammenhang mit dem Port zu melden.
Diagnose einer Thrombose
Die Diagnose einer Portthrombose wurde durch eine Dopplersonographie oder eine Thorax-Computertomographie mit Kontrastmittelanreicherung bei Patienten gestellt, die Ödeme an den oberen Extremitäten, Schwellungen oder Schmerzen am Hals und/oder eine Funktionsstörung des Ports aufwiesen.
Statistische Analyse
Die kontinuierlichen Daten werden als Mittelwert und Standardabweichung oder Median und Perzentile angegeben. Der Student’s t-Test wurde für den Vergleich kontinuierlicher Variablen zwischen den Gruppen verwendet. Der Mann-Whitney-U-Test wurde für den Vergleich der Mediane numerischer Variablen mit schiefer Verteilung verwendet. Der Chi-Quadrat-Test wurde für den Vergleich kategorischer Variablen verwendet. Die Pearson-Korrelationsanalyse wurde verwendet, um die Beziehung zwischen Patienten- und Kontrollgruppen zu bewerten. Ein p-Wert
Ergebnisse
In dieser Studie wurden Daten von 114 Patienten verwendet, bei denen ein einziger Herzchirurg einen subkutanen Portkatheter in die Vena subclavia zur Infusion von Chemotherapeutika implantiert hatte.
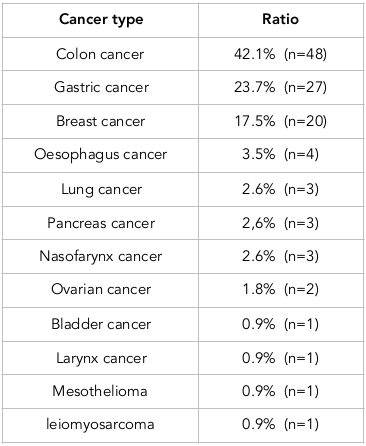
Von den Patienten, bei denen ein Port implantiert worden war, waren 47,4 % männlich und 52,6 % weiblich. Das mediane Alter betrug 56 Jahre (Spanne: 21-82 Jahre). Der Port wurde in die rechte Vena subclavia (96,5 % der Patienten) und in die linke Vena subclavia (3,5 % der Patienten) implantiert. Tabelle 1 zeigt die Verteilung der zugrundeliegenden Erkrankungen der Patienten, bei denen ein Subklavia-Port implantiert wurde.

Serome wurden nur in einem Fall festgestellt. Ein Lymphödem wurde ebenfalls in einem Fall (0,8 %) festgestellt. Ein Pneumothorax wurde in 3 Fällen beobachtet. Bei allen Patienten mit Pneumothorax wurde die Vena subclavia auf der rechten Seite implantiert. In keinem dieser Fälle trat eine Thrombose auf. Eine Portinfektion wurde in einem Fall (0,8 %) beobachtet. In einem Fall (0,8 %) kam es zu einer Hautnekrose.
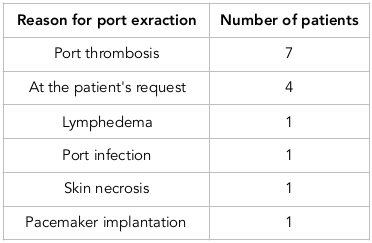
Der subclavianische Portkatheter wurde in allen Fällen eingeführt. Der Port wurde bei 15 Patienten aus verschiedenen Gründen entfernt. In Tabelle 2 sind die Gründe für die Portentfernung aufgeführt. Eine Portrevision war in 2,6 % der Fälle erforderlich, und zwar aufgrund einer Thrombose am Reservoir und am Lumen (in 2 Fällen) und einer Vorverlagerung an der Jugularvene (in 1 Fall).

Portthrombose
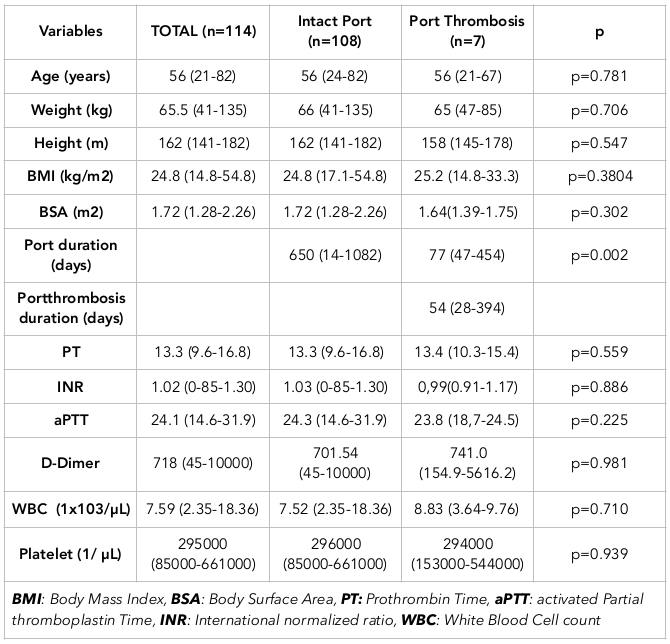
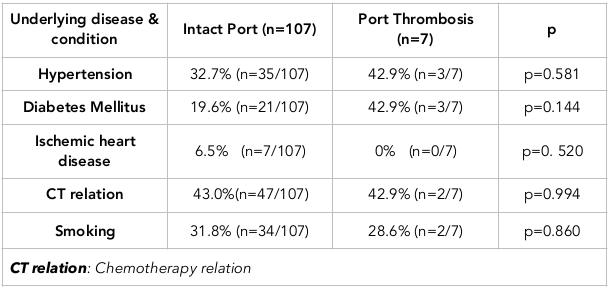
Portthrombose wurde in 7 Fällen beobachtet. Die mediane Zeit bis zur Thrombose betrug 54 Tage (Bereich: 28-394 Tage). Von den 7 Patienten mit Portthrombose hatten 3 ein Kolonkarzinom, 2 ein Mammakarzinom, 1 ein Pankreaskarzinom und 1 ein Magenkarzinom. Tabelle 3 enthält Vergleiche zwischen Fällen mit und ohne Portthrombose. Tabelle 4 zeigt den Zusammenhang zwischen Portthrombose und zugrundeliegenden Krankheiten oder Zuständen.


Thromboembolie
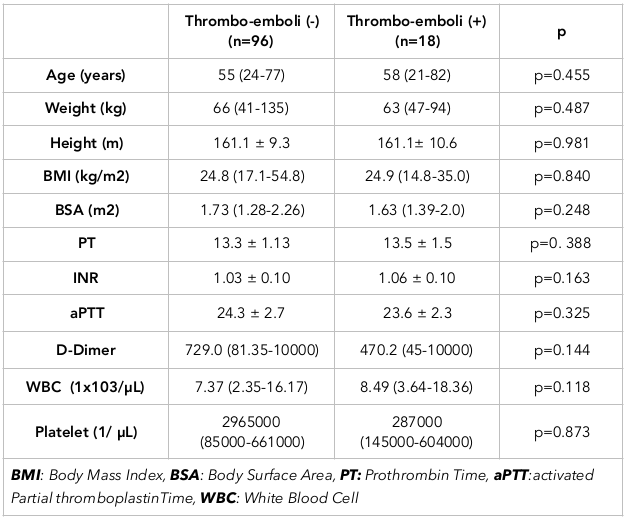
Thromboembolische Ereignisse wurden bei 11 von 114 Patienten beobachtet, während eine Portthrombose bei 7 Patienten beobachtet wurde. Insgesamt kam es bei 18 Patienten zu einem thromboembolischen Ereignis oder einer Portthrombose, während bei den übrigen 96 Patienten keine derartige Komplikation auftrat. Beim Vergleich dieser Gruppen war die Altersverteilung zwischen den Gruppen ähnlich (p=0,455). Das Verhältnis zwischen Männern und Frauen betrug in der Gruppe mit Thrombose/Embolie 61,1 %/38,9 %, während es in der Gruppe ohne Thrombose/Embolie 44,8 %/55,2 % betrug. Es gab keinen signifikanten Unterschied zwischen den Geschlechtern in den Gruppen (p=0,203). Tabelle 5 zeigt den Vergleich der Gruppen. Tabelle 6 zeigt den Zusammenhang zwischen Thrombose/Embolie und zugrundeliegenden Krankheiten oder Bedingungen.


Diskussion
Mehr als zwei Jahrzehnte lang wurden Portkatheter bei onkologischen Patienten aufgrund ihrer vielen Vorteile eingesetzt. Allerdings können Portkatheter mit einigen unerwünschten Zuständen, einschließlich Thrombose und peripherer Embolie, verbunden sein. In dieser Studie haben wir Patienten mit thromboembolischen Komplikationen mit solchen ohne Komplikationen verglichen und die Komplikationen in den Studiengruppen untersucht.
Trotz der Vorteile können bei der Implantation oder Verwendung von subclavianen Portkathetern verschiedene Komplikationen auftreten. Die in unserer Studie beobachteten unerwünschten Ereignisse stimmen im Allgemeinen mit der Literatur überein. Ein wichtiger Aspekt unserer Studie war, dass ein einziger Chirurg das Einsetzen der Portkatheter bei 114 Patienten durchführte. Mit dieser Methode wurden auch Standardisierungsunterschiede aufgrund der Anwendung vermieden.
Pneumothorax: In der Literatur wird die Pneumothorax-Rate mit 0,1-3,2% angegeben (Samanc et al., 2004). In unserer Serie trat ein Pneumothorax bei 2,6 % (n=3) der Patienten auf.
Portkatheterinfektion: In unserer Serie wurde eine Portkatheterinfektion nur bei einem Patienten beobachtet. In der Literatur schwankt die Portkatheterinfektionsrate zwischen 0,8 % und 7,5 % (Biffi et al., 2009; Ignatov et al., 2009; Suslu et al., 2012). Es liegen keine ausreichenden Daten vor, um den Nutzen eines Antibiotikaeinsatzes vor oder nach dem Eingriff zu belegen.
Lymphödeme: Ein Lymphödem entwickelte sich bei einer Patientin (0,8 %), die sich einer beidseitigen Mastektomie und Lymphknotendissektion unterzog. Da die Lymphödemrate in der Literatur mit 3,6 % angegeben wurde, könnte die Lymphödemrate in unserer Serie als besser angesehen werden Gandhi et al., 2003.
Port-Extraktion: Eine Portentfernung war bei 15 von 114 Portkathetern erforderlich. Die Hauptursache für die Extraktion war eine Thrombose im Portkatheter, gefolgt vom Wunsch des Patienten. Tabelle 2 zeigt die Gründe für die Portentfernung.
Portrevision: Eine Portrevision ist bei 2,6 % aller Patienten erforderlich. Zu den Gründen für eine Portrevision gehören: Thrombose am Reservoir und Lumen bei 2 Patienten und Vorschieben des Katheters in die Jugularvene bei einem Patienten.
Hautinfektion: Als Komplikation der Portimplantation wird in etwa 1 % der Fälle über eine Hautinfektion berichtet. In Übereinstimmung mit der Literatur wurde in unserer Serie nur bei einem Patienten (0,88 %) eine Hautinfektion beobachtet Aziret et al., 2015Cil et al., 2006; die Patientin erhielt eine Chemotherapie wegen Brustkrebs und hatte einen BMI von 31,2 kg/m2.
Thrombose: Eine Thrombose kann sich in der ersten Zeit entwickeln, aber auch bis zu 161 Tage verzögert werden. Silikonkatheter haben eine relativ glatte Oberfläche und sind weniger thrombenanfällig. Katheter aus Polyurethan oder Teflon sind bekanntermaßen thrombenanfälliger (Morris et al., 1992). In unserer Serie betrug die mediane Zeit bis zur Portkatheterthrombose 54 Tage (zwischen 28 und 394 Tagen). Die mediane Zeit wurde anhand der Daten von 7 Patienten mit Portkatheterthrombose berechnet und schloss Fälle mit portbedingter Venenthrombose nicht ein.
Body Mass Index (BMI) oder Körperoberfläche (BSA): Es wurde kein signifikanter Unterschied in Bezug auf Thromboembolien zwischen den Gruppen beobachtet, wenn BMI und BSA bewertet wurden. Eine Hautinfektion wurde jedoch bei einer Patientin mit einem BMI von 31,2 kg/m2 beobachtet.
Chemotherapie: Obwohl kein signifikanter Zusammenhang zwischen Thromboembolien und der Verabreichung von Chemotherapeutika bestand, war der Zusammenhang in der Thromboemboliegruppe tendenziell stärker (Tabelle 6).
Rauchen: Obwohl es keinen signifikanten Unterschied gab, zeigte sich, dass Raucher eher zu thromboembolischen Ereignissen neigten. Größere Stichprobengrößen könnten eine statistische Signifikanz ergeben.
Komorbide Erkrankungen: Komorbide Erkrankungen (einschließlich Bluthochdruck, Diabetes mellitus und ischämische Herzkrankheit) wurden ebenfalls untersucht. Es wurde kein deutlicher Zusammenhang mit der ischämischen Herzerkrankung festgestellt, da nur ein Patient mit einer ischämischen Herzerkrankung in der Thromboemboliegruppe war.
Bei der Bewertung des Diabetes mellitus wurde festgestellt, dass die Diabetes mellitus-Rate in der Thromboemboliegruppe höher war. Dieses Ergebnis deutet darauf hin, dass in einer multizentrischen Studie mit größerem Stichprobenumfang ein signifikanter Zusammenhang beobachtet werden könnte. In unserer Studie wurde ein signifikanter Unterschied bei der Hypertonie zwischen den Gruppen festgestellt.
Thromboembolie-Hypertonie: In dieser Studie wies der Bluthochdruck bei den Patienten mehrere Komponenten auf, die signifikant mit den Merkmalen von Patienten mit Thrombose (im Vergleich zu denen ohne Thrombose) verbunden waren. Dieser Unterschied war sowohl für die Katheterthrombose als auch für die katheterbedingte Thrombose signifikant.
Es wird angenommen, dass Thrombozyten und Endothel bei Bluthochdruck aktiviert werden, was zu einer Prädisposition für Thrombose führt. Die durch Bluthochdruck verursachten Schäden in den Gefäßen entwickeln sich eher durch thrombotische Komplikationen als durch Blutungen, die aus dem erhöhten Druck des Bluthochdrucks resultieren Lip, 2000.
Im Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT) wiesen Spencer et al. das Vorhandensein eines erhöhten von-Willebrand-Faktors bei Patienten mit Endorganschäden nach; es gelang ihnen jedoch nicht, eine Korrelation zwischen erhöhten von-Willebrand-Faktor-Spiegeln und Thrombozytenzahlen oder p-Selektin (einem löslichen Adhäsionsmolekül) herzustellen Spencer et al, 2002.
Es ist bekannt, dass Gefäßkalibrierung und -durchmesser wichtige Risikofaktoren für Thrombose sind Ogata et al., 2013. In einer kürzlich durchgeführten Metaanalyse wurde vermutet, dass Bluthochdruck ein Risikofaktor für tiefe Venenthrombosen nach orthopädischen Eingriffen sein könnte Huang et al., 2016.
Bluthochdruck ist ein Risikofaktor für eine akute Lungenembolie, ebenso wie Diabetes mellitus, erhöhte Serumcholesterinwerte und Rauchen Ageno et al., 2008. Es ist bereits bekannt, dass Bluthochdruck zu einer Prädisposition für Thrombose führt, indem er Atherosklerose verursacht Chang-jun, 2013.
Die Vielfalt der Krebsarten, die fehlende Standardisierung der Stadien der Patienten und die Differenzierung der komorbiden Krankheiten für jeden Patienten können als einschränkende Aspekte der Studie angesehen werden.
Schlussfolgerung
In unserer Studie haben wir unerwünschte Ereignisse untersucht, insbesondere thromboembolische Ereignisse, die im Zusammenhang mit in die Vena subclavia implantierten Portkathetern stehen. Diese Ereignisse sind die Hauptursachen, die eine Portkatheterentfernung rechtfertigen. In dieser Studie wurde festgestellt, dass Faktoren wie Rauchen oder Diabetes mellitus im Hinblick auf Thromboembolien in Betracht gezogen werden sollten, während Bluthochdruck einen signifikanten Zusammenhang mit Thromboembolien aufweist. Es könnte von Vorteil sein, Portkatheter zu untersuchen, die von einem einzigen Chirurgen zur Standardisierung implantiert wurden; eine multizentrische Studie mit größerem Stichprobenumfang wird jedoch definitivere Schlussfolgerungen ermöglichen.
Abkürzungen
aPTT: aktivierte partielle Thromboplastinzeit
BMI: Body Mass Index
BSA: Body Surface Area
CT-Relation: Chemotherapie-Relation
INR: International normalized ratio
PT: Prothrombinzeit
WBC: Anzahl der weißen Blutkörperchen
Beitrag der Autoren
Dr. Ruchan ANBAR: Der Chirurg, der die Portkatheter bei den Patienten platzierte und das Verfassen der Texte. Dr. Deniz AVCI: Literaturdurchsicht, Verfassen von Texten und Statistiken. Dr. Ali CETINKAYA: Literaturdurchsicht, Verfassen von Texten und Statistiken. Alle Autoren genehmigten das endgültige Manuskript.
- W. Ageno, C. Becattini, T. Brighton, R. Selby, P. W. Kamphuisen. Kardiovaskuläre Risikofaktoren und venöse Thromboembolien: Eine Meta-Analyse. Circulation. 2008; 117(1) : 93-102 .
Artikel ansehen Google Scholar - M. Aziret, O. İrkörücü, C. Gökler, E. Reyhan, S. Çetinkünar, T. Çil. Durchführung des Einsetzens eines venösen Portkatheters durch einen Allgemeinchirurgen: Eine prospektive Studie. International Chirurgie. 2015; 100(5) : 827-835 .
Artikel ansehen Google Scholar - R. Biffi, F. Orsi, S. Pozzi, U. Pace, G. Bonomo, L. Monfardini, A. Goldhirsch. Die beste Wahl der zentralen Veneneinführungsstelle zur Vermeidung katheterbedingter Komplikationen bei erwachsenen Patienten, die eine Krebstherapie benötigen: A randomized trial. Annals of Oncology : Official Journal of the European Society for Medical Oncology. 2009; 20(5) : 935-940 .
Artikel ansehen Google Scholar - S. Cesaro, G. Tridello, M. Cavaliere, L. Magagna, P. Gavin, R. Cusinato, M. Carli. Prospektive, randomisierte Studie über zwei verschiedene Modalitäten der Spülung zentraler Venenkatheter bei pädiatrischen Patienten mit Krebs. Zeitschrift für klinische Onkologie. 2009; 27(12) : 2059-2065 .
Artikel ansehen Google Scholar - G. Chang-jun. Risikofaktoren einer tiefen Venenthrombose nach einer traumatischen Fraktur. J N Pharm. 2013; 8 : 99-100 .
- B. E. Cil, M. Canyiğit, B. Peynircioğlu, T. Hazirolan, S. Carkaci, S. Cekirge, F. Balkanci. Subkutane venöse Portimplantation bei erwachsenen Patienten: Eine Erfahrung aus einem einzigen Zentrum (PMID:16752357). Diagnostische und Interventionelle Radiologie (Ankara, Türkei). 2006; 12(2) : 93-98 .
- F. Erden, H. Karagoz, A. Avci, D. Avci, A. Cetinkaya, S. Bahadir, A. Erden. Was ist besser? Thrombozyten/Lymphozyten-Verhältnis, Neutrophilen/Lymphozyten-Verhältnis oder beides zur Bestimmung der tiefen Venenthrombose bei Morbus Behçet? Biomedical Research. 2017a; 28 .
- F. Erden, H. Karagoz, A. Avci, D. Avci, A. Cetinkaya, A. Erden. Die Werte des mittleren Thrombozytenvolumens und des mittleren Thrombozytenvolumens/Thrombozytenverhältnisses zur Vorhersage einer tiefen Venenthrombose bei Morbus Behçet. LaboratoriumsMedizin-Journal of Laboratory Medicine. 2017b; 41 : 153-157.
- H. Esfahani, M. Ghorbanpor, A. Tanasan. Implantierbare Portgeräte, Komplikationen und Ergebnisse bei pädiatrischen Krebserkrankungen, eine retrospektive Studie (PMID:27222696). Iranian Journal of Pediatric Hematology and Oncology. 2016; 6(1) : 1-8 .
- R. T. Gandhi, G. I. Getrajdman, K. T. Brown, E. J. Gandras, A. M. Covey, L. A. Brody. Platzierung von subkutanen Brustwandports ipsilateral zur axillären Lymphknotendissektion. Zeitschrift für Vaskuläre und Interventionelle Radiologie. 2003; 14(8) : 1063-1065 .
Artikel ansehen Google Scholar - L. Huang, J. Li, Y. Jiang. Zusammenhang zwischen Bluthochdruck und tiefer Venenthrombose nach orthopädischen Operationen: A meta-analysis. European Journal of Medical Research. 2016; 21(1) : 13 .
Artikel ansehen Google Scholar - A. Ignatov, O. Hoffman, B. Smith, J. Fahlke, B. Peters, J. Bischoff, S. D. Costa. Eine 11-jährige retrospektive Studie über vollständig implantierte zentrale Venenzugangsports: Komplikationen und Patientenzufriedenheit. Europäische Zeitschrift für Chirurgische Onkologie. 2009; 35(3) : 241-246 .
Artikel ansehen Google Scholar - G. Y. H. Lip. Hypertonie und der prothrombotische Zustand. Journal of Human Hypertension. 2000; 14(10-11) : 687-690 .
Artikel ansehen Google Scholar - S. L. Morris, P. F. Jaques, M. A. Mauro. Radiologisch unterstützte Platzierung von implantierbaren subkutanen Infusionsports für einen langfristigen venösen Zugang. Radiology. 1992; 184(1) : 149-151 .
Artikel ansehen Google Scholar - J. E. Niederhuber, W. Ensminger, J. W. Gyves, M. Liepman, K. Doan, E. Cozzi. Vollständig implantiertes venöses und arterielles Zugangssystem als Ersatz für externe Katheter bei der Krebsbehandlung (PMID:7123491). Surgery. 1982; 92(4) : 706-712 .
- T. Ogata, M. Yasaka, Y. Wakugawa, T. Kitazono, Y. Okada. Assoziation von tiefer Venenthrombose mit dem Durchmesser der Wadenvene bei akutem hämorrhagischem Schlaganfall. Journal of Stroke and Cerebrovascular Diseases. 2013; 22(7) : 1002-1005 .
Artikel ansehen Google Scholar - T. Samanc, N. Molinas Mandel, A.K. Bozkurt, F. Kutlu, C. Uras. Bewertung von Portkomplikationen bei 115 Krebspatienten. Cerrahpaşa J Med. 2004; 35 : 71-77 .
- C. G. Spencer, D. Gurney, A. D. Blann, D. G. Beevers, G. Y. H. Lip, Anglo-Scandinavian Cardiac Outcomes Trial. the ASCOT Steering Committee. Von-Willebrand-Faktor, lösliches P-Selektin und Zielorganschäden bei Bluthochdruck: Eine Teilstudie des Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT). Hypertension. 2002; 40(1) : 61-66 .
Artikel ansehen Google Scholar - L. C. Stephens, W. D. Haire, S. Tarantolo, E. Reed, K. Schmit-Pokorny, A. Kessinger, R. Klein. Normale Kochsalzlösung versus Heparinspülung zur Aufrechterhaltung der Durchgängigkeit des zentralen Venenkatheters während der Apherese-Entnahme von peripheren Blutstammzellen (PBSC). Transfusion Science. 1997; 18(2) : 187-193 .
Artikel ansehen Google Scholar - H. Süslü, G. Arslan, K. Tural. . The Journal of the Turkish Society of Algology. 2012; 24(1) : 32-36 .
Artikel ansehen Google Scholar