Introduction
垂直歯根破折(VRF)の症状や臨床症状は、非常に容易に歯内療法の不全または歯周病と間違えられることがあります1、2。 VRFと同様に、歯内療法や歯周病の病態にも、打診や触診による圧痛、咀嚼時の疼痛などの症状が現れることがある。 また、瘻孔、腫脹、膿瘍、深いプロービングデプスなどの臨床的徴候が見られることもあります。3 正しい治療法は、正しい診断によって決まります。 VRFの診断は、特にクラウンのある歯では視認が困難であるため、困難な場合があります。 このため、治療計画を立てる際に VRF が疑われる場合には、診断が困難となります。 VRFの最も予測しやすい治療計画は抜歯であることを理解することが重要である。4,5 VRFは歯内療法で抜歯された歯の13%が有病率である6。
本稿の目的は、根管治療を行った有冠小臼歯の垂直歯根破折の2臨床例を提示し、この病態に見られる徴候・症状について理解を深め、より良い診断に資することである。
Case ReportCase Report 1
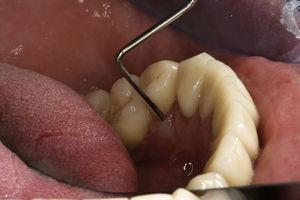
55歳男性が34歯(下顎第1左前歯)と44歯(下顎第1右前歯)の歯内評価を受けに来院した。 歯科病歴で重度のブラキシズムと診断された。 患者はナイトマウスガードをほとんど使用していないことを確認した。 歯内療法は2年前にヨーロッパ歯内療法学会の品質ガイドラインに従った口腔リハビリテーション計画の一環として実施された7. 34番歯には頸部瘻孔と歯肉腫脹があった. この歯は打診や触診に対して圧痛があり、頬側に7mmの歯周ポケットがあり(図1)、周囲には3mmの正常な歯周深度があった。 同じ歯の舌側歯周領域にも同様の欠損が認められました。 X線写真分析により、中顔面から根元にかけての垂直的な骨量減少を確認することができました(図2)。 症状、臨床症状、レントゲン写真から垂直性歯根破折と診断されました。 34番を抜歯することを提案し、了承を得ました。 抜歯後、破折線を確認することができました(図3)<8601><9265><9265><8783><198><413><9265><9265>図1.
歯34の頬側の歯周ポケットをプロービングした図です。 腫脹と瘻孔の存在に注意。
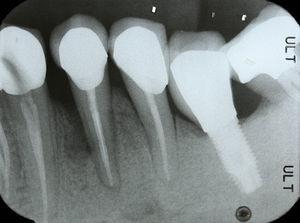
Periapical radiograph showing vertical bone loss on mesial region of tooth 34.
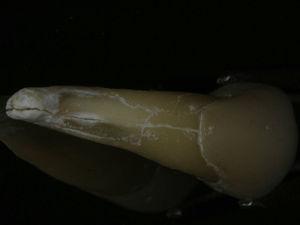
歯34の写真で、歯根の頬側表面に垂直歯根破折線が見られます。
歯44は歯34と同様の症状、臨床症状があり(図4)、放射線分析により、根を取り巻くハロー病変を確認することができました(図5)。 同様の診断と治療法を患者さんに提示し、抜歯後に診断を確定することができました(図6)
舌側歯周ポケットのプロービング 44.
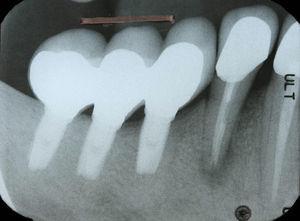
歯根周囲の放射線透過領域を示すX線透視写真 44.
歯44の写真で、根の舌面に垂直方向の歯根破折が見られます。
ケースレポート2
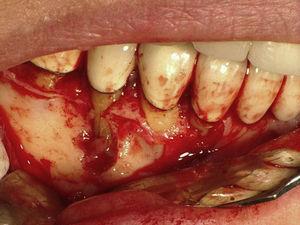
45歳男性が歯25(上顎第二左前歯)の歯内評価を受けに来院しました。 歯科病歴で軽度のブラキシズムが診断された。 歯内療法は2年前に実施された。 歯は打診による圧痛、口蓋部の歯肉腫脹(図7)、口蓋側に8mmの歯周ポケットを有し、その周囲は正常なプロービングデプスであった。 X線写真分析では、根の周囲にハロー病変を確認することができました(図8)。 臨床所見とX線写真から垂直性歯根破折と診断され、抜歯が提案されました。 抜歯後、歯根に付着した肉芽組織(図9)と破折線(図10)を観察することができました。
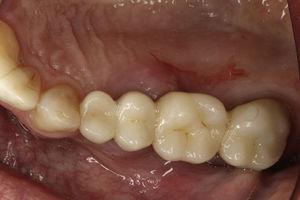
固定式人工歯周囲の口蓋粘膜の炎症を示す臨床写真.
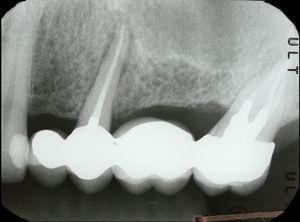
歯根周囲25.
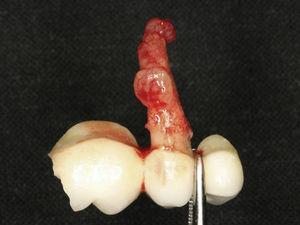
抜去した人工歯と歯根周囲の肉芽組織を示す写真.
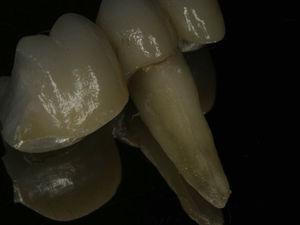
歯根頬側面の垂直的歯根破折.
Discussion
VRFの原因は、過度の機械的根管形成、根充材料の圧縮時の過度の力、ポスト設置のための過度の根管拡大、歯周支持力の欠如、内部吸収または咬合ストレスが考えられます4,8。-10
正確で確定的な診断を行うために、4つの標準的な方法があります。それは、探傷手術中の視診11、抜歯後の視診11、断片の分離がある限りでのX線視診11、破砕のコーンビームCT視診12、13
ほとんどの場合、破断線(図11)を確認することができないため、症状や臨床症状のみに基づいてVRFの診断が行われています。 VRFの最も一般的な徴候は、正常なポケット深さに囲まれた深いプロービングポケットで、この特徴は症例の64%14から93%15に及ぶ有病率である。 この特徴は、骨板上の骨折線を取り囲むように骨吸収が起こっているために現れる(図 12)。 Lustigら5 は、110例のVRFを研究し、2種類の骨吸収を同定することができました:dehiscence defectとfenestration defectです。 dehiscenceは、冠状縁に基部を持つV字型の骨量減少として現れ、91%の症例に認められた。 柵状欠損は、冠状骨板を保存した楕円形の骨欠損として現れ、症例の9%に見られた。 全ての症例において、骨欠損は骨折線を取り囲むように存在していた。 Lustigら5 は、その研究において、骨吸収は、上皮付着の防御線を迂回して骨折線を容易に通過することができた細菌感染後に肉芽組織が骨に置き換わる慢性炎症過程の結果であると結論付けている。 VRF の治療に成功した症例16,17 も報告されていますが、この病態に対するゴールドスタンダー ド治療は、依然として抜歯です4,5 。 VRF の最も一般的な X 線写真の特徴は、歯根の外側面に位置し、歯根周囲に広がるハロー状の放 射線白濁です。3 歯内療法に典型的に見られる歯根周囲の放射線白濁と異なり、VRF では、X 線写真の角状骨量減少と歯根放射白濁も認められます。 これらの結論は、Tamse ら 18 が 92 例の VRF において、67%に歯周ポケット、55%に疼痛、56%に打診による圧痛、33%に膿瘍を確認した結果と一致するものであった。 また、瘻孔が存在する場合、歯肉縁に近い場所に出現することが多いことも観察された。 Cohenら19は打診時痛を69.74%、咀嚼時痛を61.4%に認め、腫脹と瘻孔はそれぞれ15.35%、18.42%にしか認めなかった
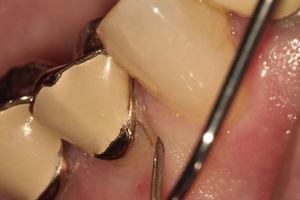
歯根破折を可視化できた症例。
Vertical Root Fracture diagnosed during a exploratory surgery.
今回報告した2例は、骨折が確認できなかったため症状・兆候を解析するだけでVRFと診断されました。 全例に歯肉の腫脹と打診による圧痛を伴う局所的な歯周ポケットがあった。 2例はX線写真で当該歯に関連するハローを認め、1例は垂直性骨欠損の重篤な症例であった。 また、1症例は歯肉縁近くに瘻孔があり、2症例ともブラクサーであった。
結論
垂直的歯根破折を可視化できない場合があるので、診断をつける際には臨床症状や徴候が非常に重要である。 打診による痛みや圧痛などの症状、局所的な歯周ポケット、冠状動脈瘻、レントゲン写真のハローX線透視などの徴候は、垂直歯根破折を示唆することがある。
Ethical disclosuresProtection of human and animal subjects
The authors declare that no experiments performed on human or animals for this investigation.
Confidentiality of data
The authors declare that no patient data appear in this article.
Right to privacy and informed consent.Ethical disclosuresProtection of human and animal subjects
the authors are not disclosed disclosed of human and animal articles for this investigation.All the cases present the same characteristics and the diagnosis must be analyzed by an combination of features which may vary from patients to patient to patient.「患者ごとに異なる複数の症状を分析することで、患者を診断する」。