Inleiding
De symptomen en klinische verschijnselen van verticale wortelfractuur (VRF) kunnen zeer gemakkelijk worden verward met endodontisch falen of parodontale aandoeningen.1,2 Net als bij VRF, kunnen endodontische en parodontale pathologie symptomen vertonen zoals gevoeligheid bij percussie, palpatie en pijn bij het kauwen. Klinische tekenen kunnen ook bestaan uit fistels, zwellingen, abcessen en een diepe sonde.1,2 Radiografische kenmerken zoals verticaal botverlies kunnen ook verenigbaar zijn met verschillende diagnoses.3 Een juiste behandelingsaanpak is afhankelijk van een juiste diagnose. De diagnose van een VRF kan een uitdaging zijn omdat het moeilijk te visualiseren is, vooral bij tanden met kronen. Dit levert problemen op wanneer een behandelaar een behandelplan wil formuleren en er enige twijfel is over een VRF. Het is van toenemend belang dat men begrijpt dat het meest voorspelbare behandelplan voor de VRF het trekken van tanden is.4,5 De VRF heeft een prevalentie van 13% van de geëxtraheerde endodontisch behandelde tanden.6
Het doel van dit artikel is om twee klinische gevallen te presenteren van gekroonde premolaren met wortelkanaalbehandeling die verticale wortelfracturen hebben en om bij te dragen aan een beter begrip van de tekenen en symptomen die bij deze pathologie aanwezig kunnen zijn, zodat een betere diagnose kan worden gesteld.
CasusverslagCasusverslag 1
Een 55-jarige man meldde zich voor een endodontische evaluatie van tand 34 (eerste linker premolaar van de onderkaak) en tand 44 (eerste rechter premolaar van de onderkaak). In de anamnese werd zwaar bruxisme vastgesteld. De patiënt bevestigt dat hij zelden zijn nachtelijke mondbeschermer gebruikt. De endodontische behandelingen waren twee jaar eerder uitgevoerd als onderdeel van een mondrevalidatieplan volgens de kwaliteitsrichtlijnen van de European Society of Endodontology7. Tand 34 had een cervicaal gelokaliseerde fistel en gingivale zwelling. De tand was gevoelig bij percussie en palpatie en had een buccaal gelegen parodontale pocket van 7 mm (afb. 1) omgeven door normale parodontale dieptes van 3 mm. Een soortgelijk defect was aanwezig op het linguale parodontale gebied van dezelfde tand. Een röntgenfoto toonde een verticaal botverlies van het mesiale vlak naar de wortel (Fig. 2). Op basis van de symptomen, klinische en radiografische tekenen werd de diagnose verticale wortelfractuur gesteld. Extractie van tand 34 werd voorgesteld en geaccepteerd. Na de extractie was het mogelijk de breuklijnen te visualiseren (Fig. 3).
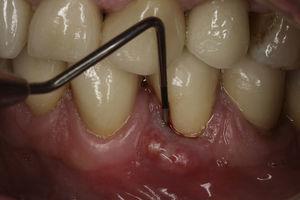
Figuur toont sonderende parodontale pocket aan het buccale aspect van tand 34. Let op de aanwezigheid van zwelling en fistel.
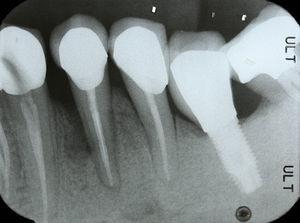
Periapicale radiografie waarop verticaal botverlies te zien is op de mesiale regio van tand 34.
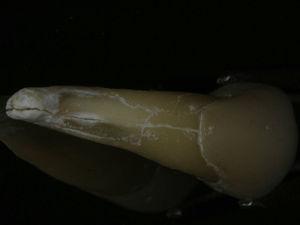
Foto van tand 34 waarop de verticale wortelbreuklijn op het buccale oppervlak van de wortel te zien is.
Tand 44 vertoonde soortgelijke symptomen en klinische verschijnselen als tand 34 (fig. 4), de radiografische analyse kon een halo laesie rondom de wortel aantonen (fig. 5). De diagnose en de behandeling waren vergelijkbaar met die van de patiënt, en na extractie kon de diagnose worden bevestigd (fig. 6).
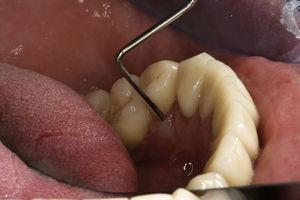
Probing van parodontale pocket in de linguale regio tanden 44.
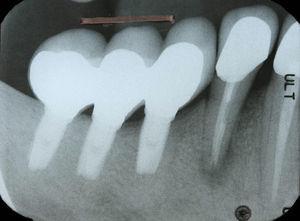
Periapicale radiografie met radiolucent gebied rond de tandwortel 44.
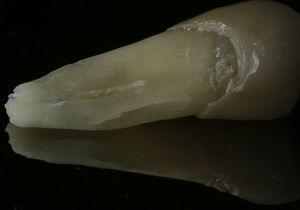
Foto van tand 44 waarop de verticale wortelfractuur op het linguale oppervlak van de wortel te zien is.
Case report 2
Een 45-jarige man meldde zich voor een endodontische evaluatie van tand 25 (maxillaire tweede linker premolaar). Licht bruxisme werd gediagnosticeerd in de tandheelkundige anamnese. De endodontische behandeling was twee jaar eerder uitgevoerd. De tand was gevoelig bij percussie, had een gingivale zwelling in het palatale gebied (Fig. 7) en een palataal gelegen parodontale pocket van 8 mm omgeven door normale sonde dieptes. De radiografische analyse toonde een halo laesie rondom de wortel (Fig. 8). Op basis van de klinische en radiografische bevindingen werd een verticale wortelfractuur gediagnosticeerd en werd extractie voorgesteld. Na het verwijderen van de brug kon granulatieweefsel aan de wortel (Fig. 9) en de breuklijnen (Fig. 10) worden waargenomen.
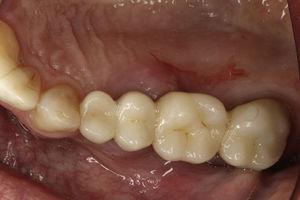
Klinische foto die ontsteking van het palatale slijmvlies rond vaste prothese toont.
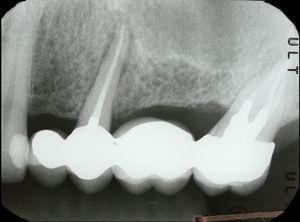
Periapicale radiografie waarop een radiolucent gebied rond de tandwortel te zien is 25.
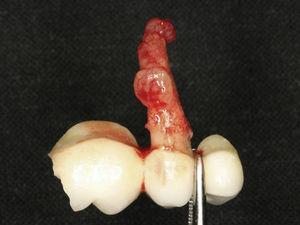
Foto met de verwijderde prothese en granulatieweefsel rond de wortel van de getrokken tand.
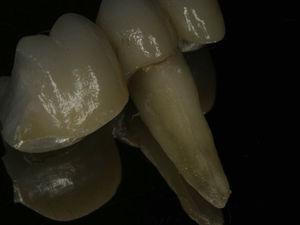
Verticale wortelbreuk op het buccale oppervlak van de wortel.
Discussie
Oorzaken van VRF kunnen zijn: overmatige mechanische wortelkanaalpreparatie, overmatige krachten tijdens het verdichten van wortelvulmateriaal, overmatige kanaalverbreding voor postplaatsing, gebrek aan parodontale steun, interne resorpties of occlusiespanning.4,8-10
Er zijn vier standaardprocedures beschreven om een juiste en definitieve diagnose te kunnen stellen: een visualisatie tijdens een verkennende operatie,11 een visualisatie na tandextractie,11 een radiografische visualisatie zolang er een scheiding van fragmenten is11 en een Cone Beam Computer Tomografie visualisatie van de breuk.12,13
Omdat het meestal niet mogelijk is om de breuklijnen te visualiseren (Fig. 11), is de diagnose van VRF alleen gebaseerd op de symptomen en klinische verschijnselen. Het meest voorkomende teken van VRF is een diepe sondeer pocket omgeven door normale pocket dieptes; dit kenmerk heeft een prevalentie variërend van 64%14 tot 93%15 van de gevallen. Dit kenmerk verschijnt doordat er botresorptie optreedt rondom de fractuurlijn op de botplaat (Afb. 12). Lustig et al.,5 die 110 gevallen van VRF bestudeerden, konden twee soorten botresorptie identificeren: een dehiscentiedefect en een fenestratiedefect. De dehiscentie verschijnt als een V-vormig botverlies met basis in de coronale rand en was aanwezig in 91% van de gevallen. Het fenestratiedefect verschijnt als een ovaalvormig botverlies met behoud van de coronale botplaat en was aanwezig in 9% van de gevallen. In alle gevallen bevonden de botdefecten zich rond de breuklijn. Lustig et al.5 concludeerden in hun werk dat de resorptie het gevolg is van een chronisch ontstekingsproces waarbij het granulatieweefsel het bot vervangt na een bacteriële infectie die een gemakkelijke doorgang kon krijgen door de breuklijn en daarbij de verdedigingslinie van de epitheliale aanhechting omzeilde. Dezelfde auteurs stellen voor om, na een correcte diagnose van VRF, de tand onmiddellijk te extraheren om een ernstiger resorptie van de botplaat te voorkomen.5 Ondanks enkele gerapporteerde gevallen16,17 van succesvolle behandeling van VRF, blijft de gouden standaardtherapie voor deze pathologie het extraheren van de gebroken tand.4,5 De radiografische analyse kan enkele aanwijzingen geven met betrekking tot dit botverlies. Het meest voorkomende radiografische kenmerk van VRF is een halo-radiolucentie die zich aan de laterale zijde van de wortel bevindt en zich uitbreidt tot het periapicale gebied,3 in tegenstelling tot de periapicale radiolucentie die alleen de periapex blijft omringen, wat typisch is voor de endodontische aandoening.3 Radiografisch angulair botverlies en parodontale radiolucentie kunnen ook aanwezig zijn in de VRF.3 Llena-Puy et al.8 concludeerden in hun studie van 25 gevallen van VRF dat parodontale pocket en een diffuse pijn de meest voorkomende waarnemingen waren. Deze conclusies komen overeen met de resultaten van Tamse et al.18 waar in 92 gevallen van VRF een parodontale pocket kon worden vastgesteld in 67%, pijn in 55%, gevoeligheid bij percussie in 56%, een abces in 33% van hen. Deze auteurs konden ook vaststellen dat de fistel, indien aanwezig, vaak dichter bij de gingivarand bleek te liggen. Cohen et al.19 registreerden pijn bij percussie in 69,74% van de gevallen, pijn bij kauwen in 61,4%, terwijl de aanwezigheid van zwelling en fistel slechts aanwezig waren in respectievelijk 15,35% en 18,42%.
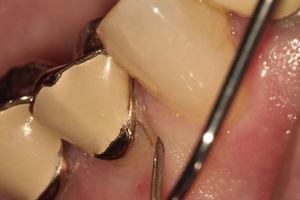
Een geval waarbij het mogelijk was de wortelbreuk te visualiseren.
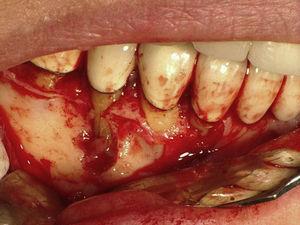
Verticale wortelfractuur gediagnosticeerd tijdens een verkennende operatie.
In beide gevallen die in dit rapport worden gepresenteerd, werd de VRF gediagnosticeerd enkel door analyse van de symptomen en tekens, aangezien het niet mogelijk was om een fractuur te visualiseren. Alle gevallen hadden een gelokaliseerde parodontale pocket met gingivale zwelling en gevoeligheid bij percussie. Bij twee van de gebitselementen was op de röntgenfoto een halo te zien die met het gebitselement in kwestie was geassocieerd en bij één van de gebitselementen was sprake van ernstig verticaal botverlies. In een van de gevallen was er een fistel in de buurt van de gingivarand en in beide gevallen ging het om een patiënt die bruxte.
Conclusies
Omdat het soms niet mogelijk is de verticale wortelfractuur te visualiseren, zijn klinische verschijnselen en symptomen uiterst belangrijk bij het stellen van een diagnose. Symptomen zoals pijn en gevoeligheid bij percussie of tekenen zoals gelokaliseerde parodontale pockets, coronaal gelokaliseerde fistels en radiografische halo radiolucenties kunnen wijzen op een verticale wortelfractuur. Niet alle gevallen vertonen dezelfde kenmerken, en de diagnose moet worden gesteld door een combinatie van kenmerken te analyseren die van patiënt tot patiënt kunnen verschillen.
Ethische openbaarmakingenBescherming van menselijke en dierlijke proefpersonen
De auteurs verklaren dat voor dit onderzoek geen experimenten op mensen of dieren zijn uitgevoerd.
Confidentialiteit van gegevens
De auteurs verklaren dat in dit artikel geen gegevens van patiënten voorkomen.
Recht op privacy en geïnformeerde toestemming