Wprowadzenie
Objawy i oznaki kliniczne pionowego złamania korzenia (vertical root fracture – VRF) mogą być bardzo łatwo mylone z niepowodzeniem endodontycznym lub chorobą przyzębia.1,2 Podobnie jak w przypadku VRF, patologia endodontyczna i periodontologiczna może dawać objawy, do których należą: tkliwość przy wstrząsaniu, palpacji i ból przy żuciu. Objawy kliniczne mogą być również obecne w postaci przetoki, obrzęku, ropnia i dużej głębokości sondowania.1,2 Cechy radiograficzne, takie jak pionowy ubytek kości, mogą być również zgodne z kilkoma diagnozami.3 Prawidłowe podejście do leczenia zależy od prawidłowej diagnozy. Rozpoznanie VRF może stanowić wyzwanie, ponieważ jest on trudny do uwidocznienia, szczególnie w zębach z koronami. Stwarza to trudności, gdy lekarz chce opracować plan leczenia, a istnieją pewne wątpliwości co do istnienia VRF. Ważne jest, aby zrozumieć, że najbardziej przewidywalnym planem leczenia VRF jest ekstrakcja zęba.4,5 Częstość występowania VRF wynosi 13% wśród ekstrahowanych zębów leczonych endodontycznie.6
Celem niniejszej pracy jest przedstawienie dwóch przypadków klinicznych koronowanych zębów przedtrzonowych leczonych kanałowo, w których doszło do pionowego złamania korzeni oraz przyczynienie się do lepszego zrozumienia oznak i objawów, które mogą występować w tej patologii, tak aby można było postawić lepszą diagnozę.
Raport przypadku 1
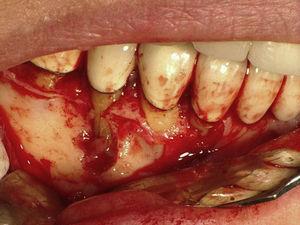
55-letni mężczyzna zgłosił się na ocenę endodontyczną zęba 34 (pierwszy lewy przedtrzonowiec żuchwy) i zęba 44 (pierwszy prawy przedtrzonowiec żuchwy). W wywiadzie stomatologicznym rozpoznano bruksizm ciężki. Pacjent potwierdza, że rzadko używa nocnej ochrony jamy ustnej. Leczenie endodontyczne przeprowadzono dwa lata wcześniej w ramach rehabilitacji jamy ustnej zgodnie z wytycznymi jakości Europejskiego Towarzystwa Endodontycznego7. Ząb 34 miał zlokalizowaną przyszyjkową przetokę i obrzęk dziąsła. Ząb był tkliwy przy uderzaniu i palpacji, miał zlokalizowaną policzkowo kieszonkę przyzębną o głębokości 7 mm (Ryc. 1), otoczoną prawidłową głębokością przyzębia wynoszącą 3 mm. Podobny ubytek był obecny w okolicy przyzębia językowego tego samego zęba. Analiza radiologiczna wykazała pionową utratę kości w okolicy mezjalnej w stosunku do korzenia (Ryc. 2). Na podstawie objawów, obrazu klinicznego i radiologicznego postawiono diagnozę pionowego złamania korzenia. Zaproponowano i zaakceptowano ekstrakcję zęba 34. Po ekstrakcji możliwe było uwidocznienie linii złamania (Ryc. 3).
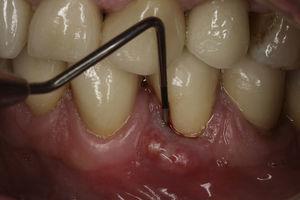
Zdjęcie przedstawiające sondowanie kieszonki przyzębnej po stronie policzkowej zęba 34. Zwraca uwagę obecność obrzęku i przetoki.
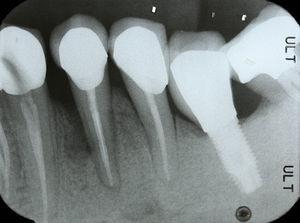
Radiogram okołowierzchołkowy ukazujący pionowy ubytek kości na okolicy mezjalnej zęba 34.
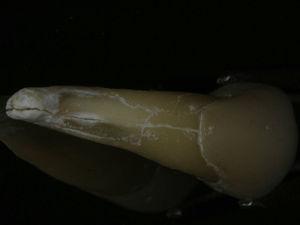
Zdjęcie zęba 34 przedstawiające pionową linię złamania korzenia na powierzchni policzkowej korzenia.
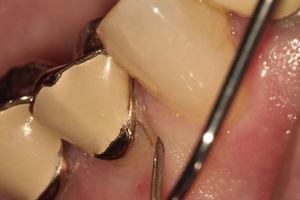
Ząb 44 miał objawy i oznaki kliniczne podobne do zęba 34 (Ryc. 4), analiza radiologiczna wykazała zmianę typu halo otaczającą korzeń (Ryc. 5). Podobną diagnozę i leczenie przedstawiono pacjentowi, a po ekstrakcji udało się potwierdzić rozpoznanie (ryc. 6).
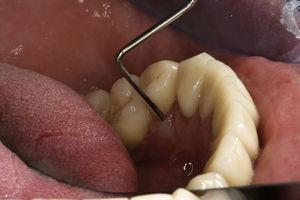
Przegląd kieszonek przyzębnych w okolicy językowej zęby 44.
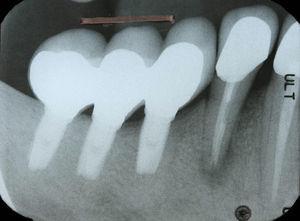
Radiogram okołowierzchołkowy ukazujący radiolukcyjny obszar wokół korzenia zęba 44.
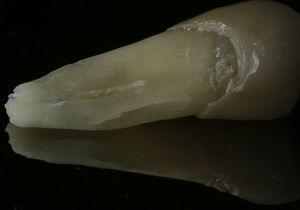
Fotografia zęba 44 ukazująca pionowe złamanie korzenia na powierzchni językowej korzenia.
Raport przypadku 2
45-letni mężczyzna zgłosił się na ocenę endodontyczną zęba 25 (drugi przedtrzonowiec szczęki po stronie lewej). W wywiadzie stomatologicznym rozpoznano lekki bruksizm. Leczenie endodontyczne przeprowadzono dwa lata wcześniej. Ząb wykazywał tkliwość przy opukiwaniu, obrzęk dziąseł w okolicy podniebiennej (ryc. 7) oraz podniebienną kieszonkę przyzębną o średnicy 8 mm otoczoną sondami o prawidłowej głębokości. Analiza radiologiczna wykazała zmianę typu halo otaczającą korzeń (Ryc. 8). Na podstawie wyników badań klinicznych i radiograficznych rozpoznano pionowe złamanie korzenia i zaproponowano ekstrakcję. Po usunięciu mostu można było zaobserwować tkankę ziarninową przyczepioną do korzenia (Ryc. 9) oraz linie złamania (Ryc. 10).
Fotografia kliniczna przedstawiająca zapalenie błony śluzowej podniebienia wokół protezy stałej.
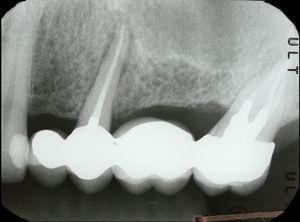
Radiogram okołowierzchołkowy ukazujący radiolukcyjny obszar wokół korzenia zęba 25.
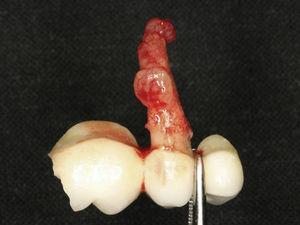
Fotografia przedstawiająca usuniętą protezę i tkankę ziarninującą wokół korzenia usuniętego zęba.
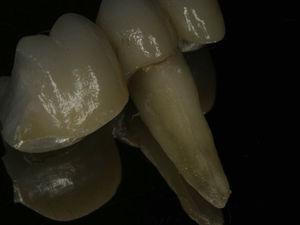
Pionowe złamanie korzenia na powierzchni policzkowej korzenia.
Dyskusja
Przyczyny VRF mogą obejmować nadmierną mechaniczną preparację kanału korzeniowego, nadmierne siły podczas zagęszczania materiałów wypełniających, nadmierne poszerzenie kanału w celu umieszczenia wkładu, brak wsparcia przyzębia, wewnętrzne resorpcje lub stres okluzyjny.4,8-10
Opisano cztery standardowe procedury pozwalające na postawienie prawidłowej i ostatecznej diagnozy: wizualizacja podczas zabiegu zwiadowczego,11 wizualizacja po usunięciu zęba,11 wizualizacja radiograficzna, o ile istnieje separacja odłamów11 oraz wizualizacja złamania za pomocą tomografii komputerowej wiązki stożkowej.12,13
Ponieważ w większości przypadków nie jest możliwe uwidocznienie linii złamania (Ryc. 11), diagnoza VRF opiera się jedynie na objawach i oznakach klinicznych. Najczęstszym objawem VRF jest głęboka kieszonka sondująca otoczona kieszonkami o prawidłowej głębokości; cecha ta występuje od 64%14 do 93%15 przypadków. Cecha ta pojawia się z powodu resorpcji kości wokół linii złamania na blaszce kostnej (ryc. 12). Lustig i wsp.,5 badając 110 przypadków VRF, byli w stanie zidentyfikować dwa rodzaje resorpcji kości: defekt dehiscencji i defekt fenestracji. Dehiscencja objawia się jako ubytek kostny w kształcie litery V z podstawą w brzegu koronowym i występowała w 91% przypadków. Defekt fenestracji pojawia się jako owalny ubytek kostny zachowujący koronową blaszkę kostną i był obecny w 9% przypadków. We wszystkich przypadkach ubytki kostne otaczały linię złamania. Lustig i wsp.5 w swojej pracy stwierdzili, że resorpcja jest konsekwencją przewlekłego procesu zapalnego, w którym tkanka ziarninowa zastępuje kość w następstwie infekcji bakteryjnej, która mogła łatwo przedostać się przez linię złamania omijając linię obrony przyczepu nabłonkowego. Ci sami autorzy proponują, po prawidłowym rozpoznaniu VRF, niezwłoczne usunięcie zęba, aby zapobiec bardziej nasilonej resorpcji blaszki kostnej.5 Pomimo kilku opisanych przypadków16,17 udanego leczenia VRF, złotym standardem terapii tej patologii pozostaje usunięcie złamanego zęba.4,5 Analiza radiograficzna może dostarczyć pewnych wskazówek związanych z utratą kości. Najczęstszą radiologiczną cechą VRF jest radiolukcja typu halo zlokalizowana na bocznej powierzchni korzenia i rozciągająca się na powierzchnię okołowierzchołkową,3 w przeciwieństwie do radiolukcji okołowierzchołkowej otaczającej tylko okołowierzchołek, która jest typowa dla choroby endodontycznej.3 Radiograficzna kątowa utrata kości i radiolukcja przyzębia mogą być również obecne w VRF.3 Llena-Puy i wsp.8 w swoim badaniu 25 przypadków VRF stwierdzili, że kieszonki przyzębne i rozproszony ból były najczęstszymi obserwacjami. Wnioski te pokrywają się z wynikami badań Tamse i wsp.18, gdzie w 92 przypadkach VRF udało się zidentyfikować kieszonkę przyzębną w 67%, ból w 55%, tkliwość przy perkusji w 56%, ropień w 33% z nich. Autorzy ci byli również w stanie zaobserwować, że przetoka, jeśli była obecna, często pojawiała się bliżej brzegu dziąsła. Cohen i wsp.19 odnotowali ból przy wstrząsaniu w 69,74% przypadków, ból pod żucie w 61,4%, podczas gdy obecność obrzęku i przetoki występowała tylko odpowiednio u 15,35% i 18,42%.
Przypadek, w którym możliwa była wizualizacja pęknięcia korzenia.
Pertikalne złamanie korzenia rozpoznane podczas zabiegu zwiadowczego.
W obu przypadkach przedstawionych w niniejszym opracowaniu VRF rozpoznano jedynie na podstawie analizy objawów i oznak, ponieważ nie było możliwości uwidocznienia złamania. Wszystkie przypadki miały zlokalizowaną kieszonkę przyzębną z obrzękiem dziąseł i tkliwością przy uderzaniu. Dwa z zębów miały na zdjęciu radiologicznym aureolę związaną z danym zębem, a jeden miał ciężki przypadek pionowej utraty kości. Jeden z przypadków miał przetokę zlokalizowaną w pobliżu brzegu dziąsła i oba przypadki dotyczyły pacjenta, który brukslował.
Wnioski
Ponieważ może nie być możliwe uwidocznienie pionowego złamania korzenia, objawy kliniczne są niezwykle ważne przy próbie postawienia diagnozy. Objawy, takie jak ból i tkliwość przy wstrząsaniu lub objawy takie jak zlokalizowane kieszonki przyzębne, przetoki zlokalizowane koronowo oraz radiograficzne halo radiolucencje mogą wskazywać na pionowe złamanie korzenia. Nie wszystkie przypadki prezentują te same cechy, a diagnoza musi być przeprowadzona poprzez analizę kombinacji cech, które mogą różnić się u poszczególnych pacjentów.
Ujawnienia etyczneOchrona ludzi i zwierząt
Autorzy oświadczają, że w tym badaniu nie przeprowadzano żadnych eksperymentów na ludziach ani zwierzętach.
Poufność danych
Autorzy oświadczają, że w tym artykule nie pojawiają się żadne dane pacjentów.
Prawo do prywatności i świadoma zgoda