Evaluering af synsbanen kan være en integreret del af diagnosticering og håndtering af mange tilstande.
Af Kristie Draskovic, OD, og John J. McSoley, OD
- Udgivelsesdato:
- Udløbsdato:
- Målsætning:
- Fakultet/Redaktionsudvalg:
- Krediterklæring:
- Joint-Sponsorship Statement:
- Oplysningserklæring:
- Fald 1. Hypofyse-makroadenom
- Tabel 1. Optiske neuropatier, der almindeligvis påvises ved synsfelttestning
- Case 2. Multipel sklerose
- Tilfælde 3. Paracentral glaukomdefekt
- Tabel 2. Kriterier for glaukomatøs synsfeltdefekt med høj specificitet og følsomhed13,14
- Tabel 3. Forslag til bedømmelse af progression
Udgivelsesdato:
marts 2016
Udløbsdato:
marts 1, 2019
Målsætning:
Undersøgelse af synsfeltet ved hjælp af automatiseret perimetri kan hjælpe klinikere med at evaluere læsioner, der påvirker synsbanen, etablere basislinjer og screene for visse medicininducerede optikusneuropatier. Det kan også hjælpe med at overvåge progression eller recidiv af sygdomme, vejlede behandlingsbeslutninger og hjælpe med at lokalisere læsioner. Denne artikel vil hjælpe klinikere med bedre at forstå og fortolke synsfelter i glaukomatøse og ikke-glaukomatøse sygdomsprocesser.
Fakultet/Redaktionsudvalg:
Kristie Draskovic, OD, og John J. McSoley, OD
Krediterklæring:
Dette kursus er COPE-godkendt til 2 timers CE-kreditering. COPE ID er 48599-GL. Kontroller venligst dit statslige licensnævn for at se, om denne godkendelse tæller med i dit CE-krav til relicensure.
Joint-Sponsorship Statement:
Dette efteruddannelseskursus er joint-sponsoreret af Pennsylvania College of Optometry.
Oplysningserklæring:
Dr. Draskovic og McSoley har ingen økonomiske relationer at offentliggøre.
Undersøgelse af synsfeltet er afgørende, når man overvejer potentielt synstab fra tilstande, der påvirker synsbanen. Automatiseret standardperimetri er et nyttigt redskab til identifikation og opfølgning af mange neurologiske tilstande samt glaukom og mistænkt glaukom. Der findes i øjeblikket flere forskellige apparater, men i den følgende diskussion vil brugen af Humphrey Field Analyzer (HFA, Zeiss) blive behandlet som et eksempel.
Anatomi og fysiologi
På grund af synsbanens anatomi kan klinikere påvise områder, der giver anledning til bekymring ved mange tilstande, der forårsager synsforstyrrelser (figur 1). Da lys, der bevæger sig fra det temporale synsfelt, falder på den nasale nethinde, ses nethindelæsioner i den nøjagtigt modsatte kvadrant af synsfeltet. Alle præchiasmatiske læsioner, herunder læsioner på nethinden og synsnerven, vil give anledning til defekter isoleret på det berørte øje.1
Da nasale fibre er ansvarlige for det temporale synsfelt, vil en læsion ved det optiske chiasma resultere i en synsfeltdefekt, der påvirker det temporale felt på begge øjne og giver anledning til den klassiske bitemporale hemianopsi, som respekterer den vertikale midterlinje.1 Læsioner af det optiske chiasma kan være resultatet af hypofyseadenomer, suprasellære meningiomer, kraniopharyngiomer eller aneurismer. I nogle tilfælde kan synsfeltdefekter vende efter behandling af årsagen.2
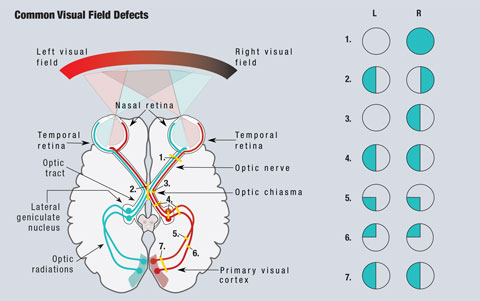
Klik på billedet for at forstørre. Fig. 1. Der er vist en forenklet skematisk fremstilling af synsbanen. Læsioner, der afbryder synsbanen, fører til synsfeltdefekter. (1) En fuldstændig højre synsnervelæsion medfører fuldstændigt tab af det højre synsfelt. (2) En læsion i midtlinjen af det optiske chiasma fører til en bitemporal hemianopsi. (3) En læsion af de ikke-krydsede fibre af den højre synsnerve ved det optiske chiasma fører til en nasal hemianopsi på højre øje. (4) En komplet læsion af den højre optikusbane, den laterale geniculære kerne eller de optiske radiationer medfører en komplet homonym hæmianopsi på venstre side. (5) En læsion af de højre øvre optiske radiationer resulterer i en venstre inferior quadranopsi. (6) En læsion ved de højre nedre optiske radiationer medfører en venstre superior quadranopsi. (7) En læsion af både de øverste og nederste højre optiske radiationer forårsager en venstre homonym hemianopsi. Illustration af Miquel Perello Nieto.
Fibre, der er ansvarlige for synsfeltet til højre for midterlinjen, findes på venstre side af hjernen og omvendt. Som følge af denne krydsning forårsager alle postchiasmale læsioner, herunder læsioner af den optiske kanal og de optiske radiationer, en homonym hemianopsi.1 Disse defekter befinder sig på samme side af synsfeltet i hvert øje og respekterer den lodrette midterlinje. Når defekterne kun ses superior eller inferior, kaldes det en quadranopsi. I tilfælde af ufuldstændige hemianopsi-defekter er anteriore læsioner normalt mere inkongruente, mens posteriore læsioner vil være mere kongruente mellem de to øjne.1
Glaukomatøst synsfelttab repræsenterer skader på de axoner, der bevæger sig langs det retinale nervefiberlag, og følger normalt et buet mønster til synsnerven. Skader på disse axoner vil give anledning til lokaliserede synsfeltdefekter, oftest buede scotomer, nasale trin og paracentrale scotomer. Et normalt synsfelt strækker sig længst temporalt til 90 grader, 70 grader både superior og inferior og 60 grader nasalt og fra fiksering. De mest værdifulde oplysninger om neurologiske underskud og glaukombehandling opnås inden for 30 grader fra fiksering.2
Teststrategi
Automatiseret statisk perimetri – og specifikt tærskelperimetri – præsenterer en stimulus af fast størrelse, men af variabel intensitet. Følsomheden af de forskellige teststeder registreres på grundlag af patientens respons på disse stimuli. En stimulus i størrelse III (som er 4 mm2 , når den projiceres på en skål på 30 cm) anvendes almindeligvis i klinisk praksis.
Der findes forskellige tærskeltestmønstre. 30-2-testmønsteret tester 76 steder inden for 30 grader fra fiksering, mens et 24-2-testmønster tester 54 steder, der fjerner for ringen af punkter ved 30 grader (undtagen de to punkter, der spænder over den horisontale meridian nasalt). Disse mest perifere punkter er mere udsat for variabilitet, og 24-2 forkorter testtiden ved at fjerne disse perifere punkter fra testen. Afstanden mellem testpunkternes placering er seks grader.
Dertil kommer, at 10-2-testmønsteret er rettet mod 64 punkter inden for 10 grader fra fiksering, der er adskilt med to grader. Denne mulighed er at foretrække, når der opstår centrale eller paracentrale defekter med 24-2 og 30-2, eller når feltet bliver så indsnævret, at de perifere punkter ikke er klinisk anvendelige. Klinikere kan også vælge at øge stimulusstørrelsen til V, hvilket kan give højere følsomhedsværdier og et større dynamisk område, hvorigennem man kan følge patienterne for ændringer. På nuværende tidspunkt findes der imidlertid ingen algoritme for test af SITA-typen, og der findes heller ikke en tilgængelig sammenligning med en normativ database eller progressionsanalyse.
Fald 1. Hypofyse-makroadenomEn patient præsenterede sig til konsultation i forbindelse med atypisk, progressivt normalspændingsglaukom. |
|
|

|
|
|
| Efter at patienten gennemgik en transsphenoidal operation for at fjerne den sellære masse, viser synsfeltet, ovenfor, en forbedring af synsfeltdefekten på højre øje og en opløsning af defekten på venstre øje. Klik på billedet for at forstørre det. | |
Nyere undersøgelser viser, at 10-2 synsfeltet kan være nyttigt til at identificere mere end avanceret glaukom.3,4 En undersøgelse afslørede, at nogle glaukom-patienter havde betydelige centrale klyngefejl set på 10-2 testmønstre på trods af et normalt centralt 30-2 synsfelt.4 Undersøgelsen tyder på, at glaukomatøs forringelse af det centrale synsfelt på grund af dårlig rumlig prøvetagning ikke kunne opfanges af 30-2 testgitteret alene, og at der var behov for en tættere vurdering af de centrale 10 grader.4 Det tyder også på, at en ændring af det konventionelle testmønster for synsfeltet kan forbedre opdagelsen af tidlige glaukomatøse defekter i de centrale 10 grader.4
I daglig praksis udfører læger ofte 10-2 felter, når små centrale eller paracentrale scotomer vises ved 30-2 og 24-2 testning, eller når synsstyrken mistænkes eller trues med at blive nedsat som følge af felttab. Et 10-2 testmønster kan også være et nyttigt supplement, når der er stor variabilitet mellem testene af paracentrale punkter på et 24-2 mønster. Den stigende opmærksomhed på gangliecellefunktionen i makulærregionen kan også øge opmærksomheden på det område af synsfeltet, der testes med 10-2-mønsteret.
Pålidelighed
Indikatorer for pålideligheden af synsfeltets ydeevne omfatter fikseringstab og både falske positive og falske negative svar.
Tabel 1. Optiske neuropatier, der almindeligvis påvises ved synsfelttestning |
|
| Idiopatisk intrakraniel hypertension | Førligt: forstørret blind plet Sent: Generaliseret forsnævring5,6 (kan forbedres med behandling) |
| 0ptisk neuritis | – Diffus synsfelttab (i næsten halvdelen af tilfældene) – Andet: Altitudinal defekt, centrale eller cecocentrale scotomer, buede eller dobbelte buede defekter og hemianopiske defekter5,7 |
| Non-arteritisk anterior iskæmisk optisk neuropati | – Altitudinale defekter, der respekterer den horisontale midterlinje, er mest almindelige – Andet: centrale scotomer, buedefekter og quadranopsier5,8 |
| Posterior iskæmisk optikusneuropati | – Centralfeltdefekt5,9 |
| Hereditære optiske neuropatier – Leber’s hereditære optiske neuropati – Dominant optisk atrofi |
– Cecocentral og central synsfelttab5 |
| Optisk nervehoveddrusen | – Kan efterligne et glaukomatøst mønster |
| Thyroid oftalmopati | – Stor variabilitet – Kan delvist eller helt forsvinde efter behandling2 |
| Medicin-induceret toksisk optisk neuropati | – Ethambutol (til tuberkulosebehandling) toksicitet kan forårsage centrale scotomer og, mindre hyppigt, perifer indsnævring og altitudinale defekter5 – Vigabatrin (et antiepileptisk lægemiddel), kan forårsage feltdefekter, der begynder som bilaterale nasale defekter og senere udvikler sig til koncentriske feltdefekter, mens det centrale felt forbliver intakt12 |
Fiksering kan overvåges ved periodisk præsentation af en stimulus til det fysiologiske blindspot (Heijl-Krakau-metoden) eller ved at overvåge positionen af den corneale lysrefleks. På HFA indikerer opadgående afbøjning en ændring i position eller fiksering; nedadgående afbøjning indikerer, at den corneale lysrefleks ikke kan lokaliseres, f.eks. under en ændring i hovedets eller øjenlågets position.
Falsk positive reaktioner opstår, når en patient reagerer på et tidspunkt, hvor der ikke er nogen tilknyttet stimulus, eller når en reaktion fysiologisk set ikke er mulig. Patienter med høje falsk positive værdier beskrives ofte som “trigger happy”. Dette kan afsløre et synsfelt, der virker mere følsomt eller mere normalt end forventet, eller kan føre til unormalt høje tærskelfølsomhedsværdier.
Falsk negative resultater opstår, når en patient ikke reagerer på en stimulus, der er lysere end den, der allerede er set, eller når svaret ikke er i overensstemmelse med mønsteret af svar i det pågældende område. Den falsk negative værdi kan være en indikation af pålidelighed eller en afspejling af sygdomsprocessen. Abnormale regioner i synsfeltet er forbundet med større variabilitet inden for og mellem testene. Som følge heraf indgår områder af synsfeltet med lav følsomhed ikke i beregningen af den falsk negative værdi.
Tærskelfølsomheden er rådata med værdier registreret i decibel. Tallene angiver graden af dæmpning i forhold til den maksimalt mulige stimulus. Værdier på
Den samlede afvigelse repræsenterer afvigelsen fra de forventede værdier baseret på den aldersmatchede normaldatabase. Mønsterafvigelsen korrigerer for feltets samlede følsomhed ved at fjerne generaliserede depressioner (f.eks. fra grå stær) for at identificere eventuelle områder med lokaliserede abnormiteter. Både den samlede afvigelse og mønsterafvigelsen har tilknyttede sandsynlighedsværdier (p), der er beregnet på grundlag af fordelingen inden for en normalpopulation. Intervallet af normale værdier er bredere perifert end centralt. P-symbolerne angiver hyppigheden af, at den testede værdi forekommer i en normal aldersmatchet population. Afvigelser vises på kortet, hvis den testede tærskelværdi er dårligere end de nederste 5 % af normalen for den pågældende alder.2 Hvis p
Case 2. Multipel skleroseEn patient, der blev diagnosticeret med multipel sklerose (MS), præsenterede sig med synstab. |
|
 |
|
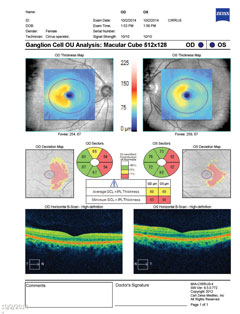
|
|
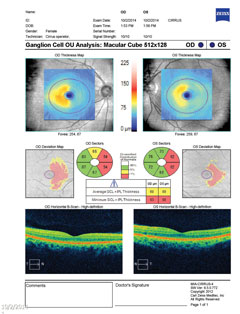
| Ovenfor viser synsfeltet en ufuldstændig højre homonym hæmianopi. Klik på billedet for at forstørre. Til venstre viser gangliecelleanalysen nasal udtynding på højre øje og temporal udtynding på venstre øje, hvilket er i overensstemmelse med synsfeltfundene. Klik på billedet for at forstørre. |
|
Mønsterstandardafvigelse (PSD) er en vægtet standardafvigelse fra den forventede værdi baseret på aldersmatchede normalværdier og middelafvigelsesindekset (MD). PSD afslører afstanden mellem forskellige punkter inden for feltet. PSD er følsom for både tidlige og fokale glaukomdefekter. En lav PSD-værdi kan ses med normale synsfelt, et synsfelt, der er ensartet nedtrykt, eller et helt blindt felt. En tilknyttet p-værdi er sandsynligheden for, at værdien forekommer.
MD er et vægtet gennemsnit af værdierne i det numeriske plot med den samlede afvigelse. MD kan påvirkes af et diffust fald i den samlede følsomhed eller af en lokaliseret defekt. En MD på 0 angiver en normal værdi, mens en negativ værdi repræsenterer en afvigelse eller et tab i forhold til den normale database. Gennemsnitlig afvigelse vægter centrale punkter tungere.
Visual field index (VFI) er en anden alderskorrigeret vurdering, udtrykt som en procentdel, hvor perimetrisk normal er 100 % og perimetrisk blind er 0 %. Ved beregning af VFI vægtes centrale punkter stærkere end perifere punkter. Det giver en score for et individuelt synsfelt og bruges i progressionsanalyser.2
Glaucoma hemifield test (GHT) sammenligner den relative følsomhed af mønsterafvigelsesværdierne for fem zoner i det øverste og nederste hæmifelt. Hver af disse zoner sammenlignes med sin spejlzone i det modsatte hæmifelt, og begge zoner sammenlignes med den normative database. GHT kan påvise glaukomatøst synsfelttab med høj sensitivitet og høj specificitet gennem fem mulige kategorier: uden for de normale grænser, borderline, generel reduktion af sensitiviteten, unormalt høj sensitivitet og inden for de normale grænser.
Interpretation
Etablering af et pålideligt baseline-visusfelt er afgørende i forbindelse med glaukombehandling og fremtidig overvågning af eventuel progression. Klinikere bør indhente mindst to reproducerbare baseline synsfelt for at opdage mindre trin af ændringer. Ved erkendelse af progression, især efter eskalering af behandlingen på tidspunkter med progression, vil det kræve, at klinikeren etablerer en ny baseline.
Tilfælde 3. Paracentral glaukomdefekt
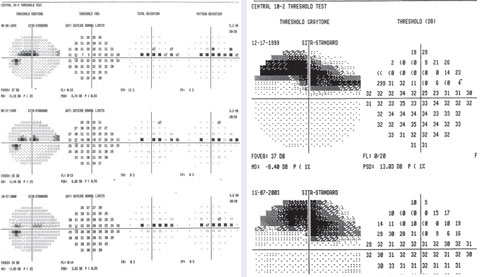
Et eksempel på variable punkter i overordnet paracentral scotom på 24-2 med en fokal dyb defekt på 10-2.
Synsfelt udført før den aktuelle medicinske eller kirurgiske behandling eller i en længere periode, hvor man har været tabt til opfølgning efter behandling, bør ikke anvendes til at bestemme progression. Klinikere bør bruge de nye baseline-visuelfelter, der udføres efter disse behandlingsændringer, og ethvert efterfølgende visuelfelt til at bedømme progression.
En pålidelig og repræsentativ baseline er også vigtig for programmer til analyse af progression. Visuelle felter har tendens til at have større variabilitet med mere excentrisk placering og midterste følsomheder, og langtidsfluktuation gør det mere udfordrende at bedømme progression. Følsomhedspunkter på mellemniveau har tendens til at være variable, mens testværdier i de øvre og nedre følsomhedsområder er mere stabile. Etablering af et pålideligt, reproducerbart baseline-visusfelt kan bidrage til at fjerne nogle af disse udfordringer.
Non-glaukomatøse optiske neuropatier
Synsfelt kan hjælpe med at evaluere læsioner, der påvirker synsbanen, etablere basislinjer og fungere som screeningsredskaber for visse lægemidler, der er forbundet med optiske neuropatier. De kan også overvåge progression eller tilbagefald af sygdomme, samtidig med at de hjælper med at styre behandlingsbeslutninger og endda med at lokalisere læsioner.5 Den mest almindelige synsfeltmanifestation af en ikke-glaukomatøs optikusneuropati er en central defekt. Jo større scotomaet er, jo større er sandsynligheden for, at synsstyrken er nedsat (tabel 1).
Retinalsygdom
Synsfeltdefekter forårsaget af nethindesygdom har tendens til at have veldefinerede, skarpe grænser, der forekommer dybere end de fleste glaukomdefekter med mindre variabilitet.2 Almindelige tilstande, der påvirker makulaområdet, såsom aldersrelateret makuladegeneration og central serøs chorioretinopati, kan give anledning til centrale scotomer, der kan ses på 10-2 samt nogle 24-2 og 30-2 test, afhængigt af skadens omfang.
Retinitis pigmentosa giver anledning til perifere synsfeltdefekter, som kan føre til tunnelsyn med kun en central ø i fremskreden sygdom.
Arterielle okklusioner viser typisk absolutte områder med defekt, mens venøse okklusioner kan være mere overfladiske og diffuse.2 Disse findes ofte samtidig med glaukom, hvilket gør fortolkningen mere udfordrende.
Chorioretinitis eller tilknyttede ar kan maskere glaukomatøse defekter med en bue- eller kileformet defekt. En nethindeløsning vil give anledning til en relativ defekt, mens retinoschisis vil have en absolut defekt. Disse tilstande er ofte meget mere perifere end det, der ville fremstå ved konventionel central testning med 24-2 eller 30-2.
Glaukomdefekter
En defekt kan være en generaliseret eller lokaliseret depression af følsomheden i forhold til den normaliserede database. Generelle depressioner ses hyppigst i forbindelse med grå stær, men kan også opstå som følge af ukorrigeret refraktiv fejl eller miosis. Lokaliserede defekter kan beskrives yderligere ved hjælp af størrelse, dybde og placering for at hjælpe med diagnosen. En relativ defekt opstår, når følsomheden er mindre end normalt, eller kan være nedsat i forhold til andre områder af synsfeltet, men synet er fortsat. Der er tale om en absolut defekt, når stimulus præsenteres ved maksimal lysstyrke og ikke ses.
Glaukomatøst synsfelttab kan først forekomme i det nasale eller i det buede område (Bjerrum-området). Disse defekter kan strække sig fra den blinde plet, rundt om makulaområdet og slutte brat ved den horisontale meridian nasalt. Tidlige glaukomatøse defekter er ofte lokaliserede relative scotomer (tabel 2).
En betydelig test-retest-variabilitet er kendetegnende for synsfeltområder, der er påvirket af glaukomatøst synsfelttab. Variable sensitivitetsreduktioner, der forekommer i det samme område, men ikke altid i de samme testpunktplaceringer, går almindeligvis forud for konsistente glaukomatøse feltdefekter.2 Variabilitet, som det ses med falsk negative resultater, kan indikere pålidelighed, men større mængder af variabilitet ses ofte på grund af selve sygdommen.
Tabel 2. Kriterier for glaukomatøs synsfeltdefekt med høj specificitet og følsomhed13,14
- Klynge af tre eller flere ikke-kantede punkter på mønsterafvigelsen med p
- GHT uden for normalgrænserne på to på hinanden følgende felter
- PSD
- Asymmetri af MD >1.50dB, der er gentagelig og i forbindelse med klinisk mistanke15,16
Når synfelter er upålidelige, bør de gentages for at etablere basislinjer, bekræfte en defekt eller bekræfte mistanke om progression. Normalt gentages synfelter ikke samme dag på grund af patientens træthed, hvilket kan påvirke pålideligheden. Det er sjældent presserende at få gentaget synsfeltet med det samme, da glaukom generelt er en langsomt progredierende optisk neuropati, og behandlingsbeslutninger er drevet af ændringshastigheden.2 Hver praksis bør standardisere en foretrukken teststrategi og et foretrukket testmønster og gentage den samme test for at muliggøre mere præcise sammenligninger ved opfølgende testning.10
Progression
Evaluering af ændringer giver behandleren mulighed for at afgøre, om tilstanden er stabil, progredierende eller forbedrende. Progression i et synsfelt kan skyldes et diffust fald i følsomhed, eksisterende defekter kan blive dybere eller udvides, eller der kan opstå nye defekter. Nedtrykte områder udvikler sig oftest, før nye områder af synsfeltet bliver påvirket. Der ses undertiden en indledende stigning i variabiliteten i synsfeltet, før en ændring eller progression bliver konstant. Det er vigtigt at skelne, om beviserne viser langtidsfluktuationer eller en forværringstendens. Når klinikere konstaterer, at synsfeltet er blevet dårligere, skal de afgøre, om ændringen skyldes glaukom eller en anden sygdomsenhed. Statistisk og klinisk signifikante ændringer i synsfeltet giver behandleren mulighed for at foretage de nødvendige ændringer i patientens behandlings- og forvaltningsplan.
Praktikerne skal også vurdere, hvordan progressionshastigheden kan ændre patientens livskvalitet.2 Klinikere skal f.eks. være mere forsigtige med at behandle yngre patienter med hurtigere progression og monokulære patienter (tabel 3).
Selv om det er vanskeligt at forudsige, hvilke patienter der vil progrediere langsomt vs. hurtigt, bør patientens behandling ændres i overensstemmelse hermed, når først en progressionshastighed er evalueret over tid. Den yngre patient, der viser tegn på hurtig progression af synsfeltdefekter, vil f.eks. have brug for en mere aggressiv behandlingsplan end en ældre patient med langsom progression af en tidlig synsfeltdefekt. Det er rimeligt, at patienternes behandling og ledelse tilpasses individuelt ud fra deres specifikke kliniske billede, herunder deres felttab og progressionshastighed. Forskning viser, at hvis progressionshastigheden bestemmes, og der ikke iværksættes nogen behandlingsændring, kan tidligere progressionshastigheder være forudsigelige for fremtidige hastigheder.10,11 Samtidig kan nedgangshastighederne ændres ved optrapning af behandlingen. Når der er foretaget et indgreb, bør der fastsættes en ny baseline.
Tabel 3. Forslag til bedømmelse af progression
- Tre punkter i et unormalt område falder med 10dB*
- To nye punkter, nær en defekt reduceres med 10dB*
OR
- To punkter i centrale 15 grader eller tre uden for 15 grader reduceres med 10dB*
OR
- Statistiske sammenligninger (p
*På to eller flere på hinanden følgende felter14,17
Evaluering af ændringer over tid er kritisk i forbindelse med behandling af glaukom. Med GPA-softwaren (Guided Progression Analysis), der findes på HFA, identificeres to baseline-visuelfeltprøver. Efterfølgende test af synsfeltet sammenlignes derefter med den gennemsnitlige basislinje ved hjælp af mønsterafvigelsesværdierne. Når de opfølgende værdier falder i en grad, der er større end variabiliteten i en alders- og defektmatchet population af stabile glaukompatienter, identificeres punktet. Hvis ændringen fortsætter ved gentagne gentagelser, markeres punkterne som mulige (to på hinanden følgende) eller sandsynlige (tre eller flere på hinanden følgende felter).
GPA anvender både trend- og hændelsesanalyse til at hjælpe behandlere med at identificere og kvantificere progression i synsfeltet. Hændelsesanalyse ser efter en statistisk signifikant ændring af et punkt eller en gruppe af punkter, mens trendanalyse kvantificerer retningen af ændringen over tid eller ændringshastigheden, herunder fremtidige fremskrivninger. Klinikere kan rette deres opmærksomhed mod den potentielle undervurdering af diffust tab, subtile artefakter, der kan være forbundet med mønsterafvigelse, og behovet for et tilstrækkeligt antal synsfelt af høj kvalitet (mindst fem) for at opnå en optimal analyse. GPA påvirkes dog mindre af katarakt end andre analyseværktøjer. Hver teststrategi anvender sin egen normative database.2 Et yderligere mål er at identificere en progressionshastighed og udskille de patienter, der udvikler sig hurtigt og har brug for stadig mere aggressiv behandling.
Progression af ikke-glaukomatøse optikusneuropatier
Da GPA blev etableret specifikt til behandling af glaukom, skal klinikere anvende en anden tilgang, når de evaluerer for mulig progression i ikke-glaukomatøse tilstande. Regressionsanalyse af VFI eller middelafvigelse samt en oversigtsrapport om serier kan være nyttig ved evaluering af andre tilstande.2
Følgning
Brug den samme teststrategi og det samme testmønster for at muliggøre lettere sammenligning og overvågning af progression. Det er vigtigt at følge etablerede glaukompatienter med perimetri for at kunne afgøre, om den nuværende behandling er tilstrækkelig, eller om der er behov for behandlingsændringer baseret på synsfeltets stabilitet eller progression.
Hyppigheden af opfølgningen vil afhænge af sygdommens omfang og det kliniske forløb. Patienter, der udviser stabilitet, kan med rimelighed øge deres opfølgningsinterval.
Artefakter
Der er flere artefakter, der kan opstå, hvilket medfører yderligere udfordringer i forbindelse med fortolkningen af synsfeltet. Klinikere skal skelne mellem ægte synsfeltdefekter fra patologi, der korrelerer med det kliniske billede, og artefakter, der kan opstå. I perioder, hvor det ikke er klart, om synsfeltdefekten er ægte eller en artefakt, bør synsfeltet gentages i en passende tidslinje baseret på dit niveau af mistanke og det kliniske billede. Artefakter, som man skal holde øje med, omfatter:
– Øjenlåg og ptose af øjenbryn. Dette kan forårsage en tæt overordnet defekt langs de overlegne kantpunkter. Patienter med visuelt signifikant ptose kan have gavn af at få deres øjenlåg tapet til testning.
– Randefekter. Placeringen af prøvningslinseholderen kan føre til et randartefakt, hvis den er for langt fra patientens øje, hvilket skaber et helt eller delvist ringskotom.
– Forkert refraktiv fejl. Dette kan føre til en generaliseret depression i følsomheden, som kan efterligne den af en katarakt. En høj refraktiv fejl kan skabe en forstørrende eller formindskende effekt og kræver en korrekt beregning af vertexafstanden. Brug af det forkerte linsestyrketegn eller manglende brug af den nye brydningsfejl, efter at en patient har fået foretaget en kataraktoperation, er to almindelige fejl.
– Patientens træthed. Dette kan manifestere sig med længere testtider, høj falsk negativ værdi eller fortrinsvis unormal perifer følsomhed. Perifere punkter testes senere i testforløbet og kan være markant reduceret i tilfælde af træthed eller aftagende opmærksomhed, hvilket resulterer i et mørkere, lobulært ring- eller kløverbladsmønster på gråskalaen.
Der findes en indlæringskurve for både patienter og dem, der administrerer testen. Bevidsthed om disse almindeligt forekommende artefakter giver mulighed for forbedret fortolkning af synsfeltet og anerkendelse af begrænsninger i testresultaternes pålidelighed og kvalitet.
Hvorfor vi tester
Forståelse af synsbanen kan give en udbyder værdifuld indsigt i lokalisering af læsioner. Hver praksis bør standardisere en foretrukken teststrategi og et foretrukket testmønster og gentage den samme test ved opfølgningsbesøg for at muliggøre mere præcise sammenligninger under hele opfølgningstesten.18
Glaukombehandling bør fokusere på at forebygge tab af synsfelt i en grad, der påvirker patientens livskvalitet. Det er vigtigt at evaluere hele det kliniske billede for at sikre, at variabler korrelerer og falder sammen. Test bør gentages, hvis der er usikkerhed, for at etablere mere pålidelige basismålinger og bekræfte en eventuel progression.
Drs. Draskovic og McSoley er ansatte optometrister ved Bascom Palmer Eye Institute.
1. Lens A, Langley T, Nemeth SC, Shea C. Visual Pathway. In: Ocular Anatomy and Physiology. Thorofare, NJ: SLACK; 1999:90-5.
2. Heijl A, Patella VM, Bengtsson B. The Field Analyzer Primer: Effective Perimetry. 4th ed. Carl Zeiss Meditec; 2012.
3. Park HY, Hwang BE, Shin HY, Park CK. Kliniske ledetråde til at forudsige tilstedeværelsen af parafoveal scotoma på Humphrey 10-2 synsfeltet ved hjælp af et Humphrey 24-2 synsfelt. Am J Ophthalmol. 2016;161:150-9.
4. Ehrlich AC, Raza AS, Ritch R, et al. Modifying the conventional visual field test pattern to improve the detection of early glaucomatous defects in the central 10° (Ændring af det konventionelle testmønster for synsfeltet for at forbedre påvisningen af tidlige glaukomatøse defekter i det centrale 10°). Transl Vis Sci Technol. 2014 Oct;3(6):6.
5. Kedar S, Ghate D, Corbett JJ. Visuelle felter i neuro-oftalmologi. Indian Journal of Ophthalmology. 2011;59(2):103-9.
6. Wall M, George D. Idiopatisk intrakraniel hypertension. En prospektiv undersøgelse af 50 patienter. Brain. 1991;114:155-80.
7. Keltner JL, Johnson CA, Spurr JO, Beck RW. Baseline synsfeltprofil ved optikusneuritis. Erfaringerne fra forsøg med behandling af optikusneuritis. Optic Neuritis Study Group. Arch Ophthalmol. 1993;111:231-4.
8. Hayreh SS, Zimmerman B. Visual field abnormalities in nonarteritic anterior ischemic optic neuropathy: their pattern and prevalence at initial examination. Arch Ophthalmol. 2005;123:1554-62.
9. Hayreh SS. Posterior iskæmisk optisk neuropati: kliniske træk, patogenese og behandling. Eye (Lond). 2004;18:1188–206.
10. Bengtsson B. Forudsigelse af glaukomatøst synsfelttab ved ekstrapolering af lineære tendenser. Arch Ophthalmol. 2009;127(12):1610-5.
11. Heijl A. Reduktion af intraokulært tryk og glaukomudvikling. Arch Ophthalmol. 2002;120(10):1268-79.
12. Willmore LJ, Abelson MB, Ben-Menachem E, et al. Vigabatrin: 2008 update. Epilepsia. 2009;50:163–73.
13. Katz J, Sommer A, Gaasterland DE, Anderson DR. En sammenligning af analytiske algoritmer til påvisning af glaukomatøst synsfelttab. Arch Ophthalmol. 1991;109(12):1017-25.
14. Hodapp E, Parrish RK II, Anderson DR. Kliniske beslutninger i forbindelse med glaukom. St. Louis: The CV Mosby Co;1993:52-61.
15. Feuer WJ, Anderson DR. Statisk tærskel asymmetri i tidligt glaukomatøst synsfelttab. Ophthalmology. 1989;96:1285-97.
16. Brenton RS, Phelps CD, Rojas P, Woolson RF. Interokulære forskelle i synsfeltet hos normale personer. Invest Ophthalmol Vis Sci. 1986;27:799-805.
17. Anderson DR, Chauhan B, Johnson C, et al. Kriterier for progression af glaukom i klinisk behandling og i resultatundersøgelser. Am J Ophthalmol. 2000;130(6):827-29.
18. Weinreb RN. Progression af glaukom: The 8th Consensus Report of the World Glaucoma Association. Amsterdam: Kugler Publications; 2011.