US Pharm. 2014;39(3):HS2-HS8.
ABSTRACT: La tossicità da acetaminofene è una delle cause più comuni di avvelenamento sia intenzionale che non intenzionale negli Stati Uniti. È diventata la causa più comune di insufficienza epatica acuta e la seconda causa più prevalente di insufficienza epatica che richiede il trapianto. L’acetaminofene è spesso raccomandato dai medici e altamente utilizzato dai pazienti sia nei prodotti da prescrizione che in quelli da banco per una varietà di condizioni. La FDA sta aggiornando da tempo le sue raccomandazioni sull’uso dell’acetaminofene per migliorare la sicurezza del paziente. Questo articolo esamina l’eziologia, i segni e i sintomi della tossicità da acetaminofene e il ruolo del farmacista nella prevenzione dell’abuso di acetaminofene.
L’acetaminofene è spesso raccomandato dai medici e altamente utilizzato dai pazienti in prodotti da prescrizione e da banco per una varietà di condizioni, rendendolo senza dubbio uno dei farmaci più comuni incontrati dai farmacisti.1-3 Negli Stati Uniti, il 40% della popolazione adulta ha riferito di usare acetaminofene OTC mensilmente, e il 23% della popolazione adulta ha riferito di usare acetaminofene OTC o da prescrizione settimanalmente.1,2
L’acetaminofene (paracetamolo o APAP) ha proprietà analgesiche e antipiretiche simili a quelle dell’aspirina, ma proprietà antinfiammatorie minime.4 È indicato per dolori o febbre da lievi a moderati, e non è associato a disturbi di stomaco o sanguinamento alle dosi raccomandate. Se usato in modo appropriato, ha un profilo di sicurezza ed efficacia molto ben definito.5 Tuttavia, l’epatotossicità è una conseguenza comune del consumo eccessivo, che può provocare una serie di problemi, tra cui anomalie della funzione epatica, insufficienza epatica acuta e persino la morte.6
La tossicità da acetaminofene è una delle cause più comuni di avvelenamento sia intenzionale che non intenzionale negli Stati Uniti. Infatti, c’è stato un costante aumento dell’incidenza della tossicità da acetaminofene nell’ultimo decennio.7,8 Ciò è probabilmente attribuito alla diffusa disponibilità di acetaminofene sia come singolo ingrediente che in combinazione con altri farmaci da banco e da prescrizione in varie concentrazioni e formulazioni. Le overdose associate all’acetaminofene sono responsabili di circa 56.000 visite al pronto soccorso, 26.000 ricoveri e oltre 450 decessi ogni anno.9 La tossicità epatica indotta dall’acetaminofene è diventata la causa più comune di insufficienza epatica acuta e la seconda causa più comune di insufficienza epatica che richiede il trapianto.10,11 Pertanto, è imperativo che i farmacisti riconoscano i segni e i sintomi del sovradosaggio e della tossicità, e consigli i loro pazienti sul dosaggio e l’uso corretto.
Farmacocinetica
In seguito all’ingestione, l’acetaminofene viene rapidamente assorbito dal tratto gastrointestinale (GI) e distribuito rapidamente in tutto il corpo. Le concentrazioni plasmatiche di picco vengono raggiunte entro 30-60 minuti4; il cibo può ritardare il tempo di picco della concentrazione, ma l’entità dell’assorbimento non viene influenzata.12 Con le overdose, le concentrazioni plasmatiche di picco vengono solitamente raggiunte entro 4 ore.13 L’emivita dell’acetaminofene è di circa 2 o 3 ore dopo dosi terapeutiche, ma può essere aumentata a più di 4 ore in pazienti con lesioni epatiche.4,12,14
L’acetaminofene è ampiamente metabolizzato dal fegato attraverso tre vie epatiche principali: glucuronizzazione, solfatazione e ossidazione CYP450 2E1.12 Circa il 90% dell’acetaminofene viene coniugato a metaboliti solfati e glucuronidati che vengono eliminati per via renale.14 Del restante acetaminofene, circa il 2% viene escreto invariato nelle urine e il resto subisce l’ossidazione mediata dal CYP450 per formare un metabolita reattivo, la N-acetil-p-benzochinone immina (NAPQI).15-18 In circostanze normali, questo metabolita tossico reagisce con i gruppi sulfidrilici nel glutatione, convertendolo in metaboliti innocui prima di essere escreto nelle urine.4
Tossicità
I farmaci possono avere effetti tossici per varie ragioni. La tossicità di alcuni farmaci è legata alla formazione di un metabolita indesiderato; di conseguenza, la tossicità dell’acetaminofene è legata alla produzione di NAPQI. Con grandi dosi acute o con l’uso cronico, le principali vie metaboliche – i sistemi di coniugazione glucuronide e solfato – diventano sature, e più acetaminofene viene metabolizzato dal sistema CYP450. Questo si traduce in un aumento della produzione di NAPQI. Quando il glutatione è esaurito per circa il 70%, il NAPQI comincia ad accumularsi negli epatociti, con conseguente danno epatico.15,16,18 Pertanto, la sostituzione del glutatione con composti che simulano il glutatione, come la N-acetilcisteina, serve come utile antidoto alla tossicità da acetaminofene.
La tossicità da acetaminofene può derivare sia da un sovradosaggio acuto che da un uso eccessivo cronico. Il sovradosaggio acuto è definito come il consumo di una quantità tossica di un farmaco in un periodo di 8 ore, mentre il sovradosaggio cronico si verifica come risultato di dosi ripetute al limite raccomandato o superiore.12 Le overdose involontarie possono anche verificarsi come risultato dell’ingestione di più prodotti contenenti acetaminofene. La dose raccomandata di acetaminofene negli adulti è da 650 a 1.000 mg ogni 4-6 ore, per non superare i 4.000 mg in un periodo di 24 ore; nei bambini, la dose raccomandata è da 10 a 15 mg/kg ogni 4-6 ore, per non superare i 50-70 mg/kg nelle 24 ore.12 Dosi singole di più di 150 mg/kg o 7,5 g negli adulti sono state considerate potenzialmente tossiche, anche se la dose minima associata al danno epatico può variare da 4 a 10 g.6,12,14,19 Nei bambini, singole dosi da 120 mg/kg a 150 mg/kg sono state associate a epatotossicità; tuttavia, è improbabile che dosi <200 mg/kg provochino tossicità.14,20
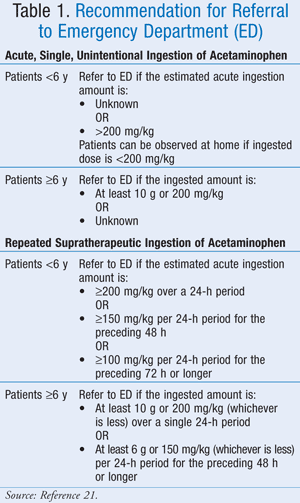
Mentre la dose massima esatta non è stata ben definita, l’American Association of Poison Control Centers (AAPCC) ha raccomandato che, indipendentemente dalla quantità di droga ingerita, un paziente deve essere portato per una valutazione medica se mostra segni o sintomi compatibili con la tossicità.21 L’AAPCC ha fornito le linee guida per il ricovero in ospedale sia per l’ingestione acuta, singola e involontaria di acetaminofene che per l’ingestione ripetuta e sovraterapeutica di acetaminofene (TABELLA 1).21
Presentazione clinica
A prescindere dal fatto che la tossicità da acetaminofene si verifichi a causa di una singola overdose o dopo ripetuta ingestione sovraterapeutica, la progressione dell’intossicazione da acetaminofene può essere descritta in quattro fasi sequenziali: effetti tossici preclinici (fase uno), danno epatico (fase due), insufficienza epatica (fase tre), e recupero (fase quattro).6,22 I pazienti trattati durante la fase preclinica possono sviluppare un danno epatico transitorio ma recuperare completamente.22 I pazienti che non vengono trattati fino a quando il danno epatico è già evidente hanno una prognosi variabile; tuttavia, quelli che presentano un’insufficienza epatica hanno un tasso di mortalità dal 20% al 40%.22
La prima fase si verifica poche ore dopo l’ingestione di una dose tossica e dura da 12 a 24 ore. È importante notare il ritardo nella comparsa dei sintomi, poiché gli operatori sanitari dovrebbero capire le implicazioni della tossicità che seguirà questo periodo di quiescenza. I sintomi durante le prime 24 ore non sono diagnostici o specifici e comprendono nausea, vomito, diaforesi, anoressia e letargia, la cui gravità sarà in diretta correlazione con l’entità della dose ingerita.8
Nella seconda fase, che si verifica fino a 24-48 ore dopo l’ingestione, ci può essere un falso senso di recupero in quanto i sintomi gastrointestinali migliorano o scompaiono.6,8 Tuttavia, man mano che l’epatotossicità continua ad emergere, può emergere dolore addominale o tenerezza del quadrante superiore destro. Inoltre, i valori di laboratorio cominceranno a mostrare prove di epatotossicità; gli enzimi epatici, il lattato, il fosfato, il tempo di protrombina e il rapporto internazionale normalizzato (INR) aumenteranno drammaticamente.6,8,12 La maggior parte dei pazienti non progredisce oltre questa fase, specialmente se viene somministrato l’antidoto acetilcisteina.8,12
Alcuni pazienti progrediranno alla fase tre, che di solito si verifica da 3 a 5 giorni dopo la somministrazione. Questa fase è caratterizzata dalla ricomparsa o dal peggioramento di nausea e vomito accompagnati da malessere, ittero e sintomi nervosi centrali tra cui confusione, sonnolenza e coma.6 Può verificarsi una necrosi epatica grave e possibilmente fatale. Anche se meno comune, l’insufficienza renale, come dimostrato dall’oliguria, può manifestarsi come risultato della necrosi tubulare indotta dall’acetaminofene.6,8,12 I livelli degli enzimi epatici raggiungeranno il loro picco, misurando fino a 10.000 IU/L. Anche l’ittero, l’ipoglicemia, le anomalie di sanguinamento e di coagulazione e l’encefalopatia epatica saranno evidenti.8,12 La morte può verificarsi come conseguenza delle complicazioni associate all’insufficienza epatica, compresa l’insufficienza del sistema multiorgano, l’edema cerebrale e la sepsi.15
Infine, la fase quattro comporta la sopravvivenza e il recupero, generalmente con il ritorno della piena funzione epatica e senza effetti a lungo termine.6 Circa il 70% dei pazienti che entrano nella fase quattro si riprendono completamente, mentre dall’1% al 2% dei pazienti sviluppano un’insufficienza epatica fatale.6 Una grave tossicità da acetaminofene non trattata porta alla morte entro 4-18 giorni dall’ingestione.6
Pazienti ad aumentato rischio
Poiché il meccanismo della tossicità da acetaminofene avviene attraverso la formazione di NAPQI, qualsiasi fattore che influenza la disponibilità degli enzimi metabolici influenzerà quindi la tossicità. L’uso di alcol, la malnutrizione e l’induzione degli enzimi CYP450 da parte di farmaci, compreso il trattamento a lungo termine con carbamazepina, primidone, rifampicina, efavirenz e erba di San Giovanni, possono influire su come un individuo risponde all’acetaminofene.23 I pazienti affetti da uno dei suddetti fattori dovrebbero essere identificati in modo che i farmacisti possano consigliarli da vicino su come usare l’acetaminofene in modo sicuro.
Accuratamente, l’etanolo funge sia da substrato che da inibitore del CYP2E1, limitando la quantità di NAPQI formata. Al contrario, nell’uso cronico di alcol, l’etanolo è un induttore del CYP2E1, portando a un potenziale aumento della formazione di NAPQI in caso di sovradosaggio di acetaminofene. Un’altra conseguenza dell’uso cronico di alcol è l’esaurimento delle riserve di glutatione, riducendo l’ultima difesa contro la formazione di NAPQI.17 Non ci sono prove che suggeriscono che l’uso di acetaminofene in dosi terapeutiche sia tossico in un alcolista; quindi, in quantità terapeutiche l’acetaminofene può essere usato in modo sicuro sia acutamente che cronicamente.23-25
Anche se controverso, l’inedia (digiuno prolungato) e la malnutrizione sono ulteriori fattori di rischio per la tossicità da acetaminofene.16,18,23 Similmente all’uso cronico di alcol, la malnutrizione causa l’esaurimento delle riserve di glutatione. Tuttavia, è anche provato che la funzione del CYP2E1 è marcatamente ridotta in questa popolazione di pazienti. Questi effetti si contrapporrebbero quindi l’un l’altro, risultando potenzialmente in nessun cambiamento nella tossicità.26 Ciononostante, è ancora prudente identificare tali pazienti e metterli in guardia sul loro potenziale di rischio aumentato.
Gestione
Al momento della presentazione, il paziente dovrebbe essere valutato accuratamente. Deve essere ottenuta una dettagliata anamnesi recente di farmaci. I livelli di acetaminofene nel siero dovrebbero idealmente essere prelevati almeno 4 ore dopo l’ingestione. I farmacisti possono giocare un ruolo importante raccogliendo informazioni pertinenti come la quantità di droga assunta, la forma di dosaggio ingerita, il tempo trascorso dall’ultima dose ingerita e se sono stati assunti altri farmaci. Tutti questi fattori sono importanti quando si analizzano le concentrazioni di acetaminofene nel siero.
Se il paziente si presenta entro un’ora dall’ingestione, la decontaminazione gastrica può essere considerata; il carbone attivo è l’unico metodo di decontaminazione GI raccomandato. La somministrazione di carbone attivo può essere considerata, specialmente in pazienti che hanno ingerito formulazioni a rilascio ritardato di acetaminofene o che hanno assunto altri farmaci che rallentano l’assorbimento dell’acetaminofene.12 Tuttavia, a causa delle rapide fasi di assorbimento e distribuzione dell’acetaminofene, questo metodo è poco utile col passare del tempo.27-29 Il carbone attivo deve essere somministrato solo se il paziente è mentalmente vigile e ha le vie respiratorie intatte. Dovrebbe anche essere evitato in quelli con un aumentato rischio di aspirazione, vomito incontrollato, o coingestione di un corrosivo o proconvulsivo.30
Acetilcisteina: Il pilastro del trattamento della tossicità da acetaminofene è l’acetilcisteina. Questo agente ricostituisce le riserve epatiche di glutatione e aumenta la coniugazione del solfato, prevenendo l’accumulo di NAPQI.31 L’acetilcisteina può essere utile nei pazienti che presentano un’insufficienza epatica indotta da acetaminofene, poiché migliora l’emodinamica e l’uso di ossigeno, diminuisce l’edema cerebrale e migliora la produzione energetica mitocondriale.14,22
L’acetilcisteina può prevenire l’insufficienza epatica da un sovradosaggio di acetaminofene se somministrata abbastanza presto (entro 8-10 ore dopo un sovradosaggio acuto), ma può essere ancora utile fino a 48 ore dopo l’ingestione.6,11,14,31 Il nomogramma standard di tossicità da acetaminofene, il nomogramma Rumack-Matthew, può essere utilizzato per determinare la probabilità di gravi danni epatici. Tuttavia, è reso inefficace quando si valuta la possibile tossicità dovuta a ingestioni multiple nel tempo, quando il tempo di ingestione è sconosciuto, o quando si verifica un metabolismo alterato.11 Tenendo conto di questo, l’acetilcisteina dovrebbe essere somministrata in qualsiasi caso di insufficienza epatica acuta o quando c’è qualsiasi evidenza di tossicità epatica in cui si sospetta un sovradosaggio di acetaminofene.11
L’acetilcisteina è disponibile per via orale e per via endovenosa; la scelta dipende dallo scenario clinico.21 La somministrazione orale può essere vantaggiosa per i pazienti con effetti tossici preclinici o danno epatico, sebbene la presenza di stato mentale alterato e vomito possa limitarne l’uso.22 Il regime di dosaggio per l’acetilcisteina orale è una dose di carico di 140 mg/kg, seguita da 17 dosi di 70 mg/kg ogni 4 ore per un totale di 72 ore.11 I pazienti con insufficienza epatica dovrebbero ricevere una terapia IV.22 L’infusione IV continua è raccomandata ad una dose di carico di 150 mg/kg IV in 200 mL D5W infusi per 60 minuti seguita da una dose di mantenimento di 50 mg/kg per 4 ore, seguita da una seconda dose di mantenimento di 100 mg/kg in 1.000 mL D5W somministrata per 16 ore.11 Se il paziente è sotto i 40 kg, i liquidi devono essere regolati secondo le linee guida per evitare sovraccarico di liquidi, iponatriemia e convulsioni. Se il paziente sta bene ma non si è ancora ripreso completamente dopo la dose raccomandata, la terapia con acetilcisteina può essere continuata utilizzando l’ultima dose orale o l’ultima dose di infusione IV. L’acetilcisteina deve essere continuata oltre la durata del protocollo fino a quando le concentrazioni di acetaminofene non sono rilevabili, la AST sierica si è normalizzata o è migliorata significativamente, e vi è la risoluzione di qualsiasi evidenza di insufficienza epatica.13
A causa del suo sapore e odore sgradevole, il vomito si verifica frequentemente con la somministrazione orale di acetilcisteina.31,32 Gli effetti avversi associati all’acetilcisteina per via endovenosa includono reazioni anafilattoidi, tra cui rash, prurito, angioedema, broncospasmo, tachicardia e ipertensione.31,32 Inoltre, quando si usa l’acetilcisteina per via endovenosa, i farmacisti devono essere consapevoli del potenziale di errori di trattamento. Il regime complicato, la durata della terapia e la necessità di più operatori sanitari per somministrare le dosi in vari siti di trattamento aumentano notevolmente il rischio di errori.33 Uno studio retrospettivo ha identificato un’incidenza del 33% di errori di medicazione con l’acetilcisteina per via endovenosa.33 Il tipo di errore più comune riscontrato in questo studio era un ritardo nella terapia, che può potenzialmente ridurre l’efficacia dell’acetilcisteina. Un altro errore comune individuato è stata la somministrazione non necessaria di acetilcisteina, con conseguenti costi non necessari. È importante che gli operatori sanitari si consultino con i centri antiveleni in caso di overdose da acetaminofene. Essi possono fornire le informazioni più aggiornate sul dosaggio e i protocolli per garantire la corretta somministrazione di acetilcisteina.
FDA Labeling
Nella speranza di aumentare la sicurezza e ridurre la tossicità, la FDA ha da tempo aggiornato le sue raccomandazioni sull’uso di acetaminofene. Alla fine degli anni ’90, la ricerca ha dimostrato che l’acetaminofene era una delle principali cause di insufficienza epatica acuta negli Stati Uniti, e che la maggior parte dei casi erano dovuti a overdose accidentali.34 Nel 1998, la FDA ha pubblicato un’etichetta di avvertimento sui prodotti a base di acetaminofene che invitava i pazienti che consumavano più di tre bevande alcoliche al giorno a consultare un medico prima di usare questo farmaco. Con il passare degli anni e la correlazione tra acetaminofene e tossicità epatica divenne ancora più evidente, la FDA convocò una riunione per agire su queste scoperte. Nel 2002, il comitato consultivo della FDA ha raccomandato di mettere un avviso di tossicità epatica su tutti i prodotti contenenti acetaminofene. Nel 2009, è stata sviluppata una nuova etichettatura per aiutare i pazienti a identificare facilmente quali prodotti contengono acetaminofene, riducendo il potenziale di overdose accidentali. Un’avvertenza “scatola nera” è stata poi posta su tutti i prodotti a base di acetaminofene soggetti a prescrizione sottolineando il potenziale rischio di gravi danni al fegato, ed è stato implementato un avvertimento per la rara ma grave anafilassi e altre reazioni di ipersensibilità.34
Nell’agosto 2013, la FDA ha messo in guardia i consumatori da reazioni cutanee rare ma gravi e potenzialmente fatali, come la sindrome di Stevens-Johnson (SJS), la necrolisi epidermica tossica (TEN) e la pustola esantematica generalizzata acuta (AGEP), legate all’uso di acetaminofene.35 I pazienti devono essere consigliati per i segni e i sintomi di reazioni cutanee, come desquamazione, vesciche, arrossamento e distacco della pelle, per cui devono interrompere qualsiasi ulteriore uso del farmaco e consultare immediatamente un medico.
La FDA ha anche annunciato che a partire da gennaio 2014, la quantità di acetaminofene presente nei prodotti combinati su prescrizione deve essere limitata a 325 mg per compressa o capsula.36,37 Nel maggio 2011, i produttori di prodotti a base di acetaminofene senza prescrizione hanno annunciato volontariamente che una sola concentrazione di acetaminofene liquido per bambini (160 mg/5 mL) sarà l’unica disponibile; le gocce concentrate per bambini non saranno più prodotte.38
Anche se sono stati fatti progressi, alcune cose sono ancora da determinare. Il comitato consultivo della FDA ha votato a favore di molti cambiamenti che si pensa possano migliorare la sicurezza e diminuire la tossicità, ma la FDA non ha ancora preso provvedimenti. Per esempio, mentre la dose massima giornaliera di acetaminofene era precedentemente fissata a 4 g/giorno, il comitato consultivo della FDA suggerisce di diminuirla nel tentativo di ridurre le overdose.37 È importante notare che alcuni produttori hanno già aggiornato le loro etichette per riflettere queste raccomandazioni, sebbene non sia ancora obbligatorio farlo. Si stanno anche compiendo sforzi per migliorare l’etichettatura dei prodotti, migliorare l’educazione del paziente, creare una formulazione pediatrica universale, eliminare i prodotti combinati di acetaminofene e ridurre la forza dei prodotti OTC di acetaminofene a 325 mg per compressa con una dose singola massima di 650 mg.37 Sebbene non sia stato raggiunto un consenso definitivo su nessuna di queste questioni, gli operatori sanitari dovrebbero educare i loro pazienti sull’importanza di seguire le istruzioni dell’etichetta.
Ruolo del farmacista
I farmacisti sono nella posizione di promuovere efficacemente l’uso sicuro dell’acetaminofene. Molti pazienti non sono a conoscenza della dose massima giornaliera di acetaminofene e del potenziale di tossicità.39 Inoltre, i pazienti potrebbero non capire che l’acetaminofene è contenuto in più di 600 prodotti diversi.39 Tutti i pazienti che ricevono una prescrizione per un prodotto contenente acetaminofene devono essere consigliati per garantire la consapevolezza del principio attivo. I farmacisti devono assumere un ruolo proattivo nell’educare i pazienti che acquistano prodotti OTC a base di acetaminofene. I farmacisti sono vitali per prevenire l’abuso di acetaminofene garantendo l’uso sicuro del farmaco attraverso l’educazione del paziente e una revisione della storia dei farmaci dei pazienti.
Inoltre, i farmacisti dovrebbero raccomandare ai pazienti di contattare la linea nazionale di assistenza al veleno se sospettano un’overdose di acetaminofene. Il numero verde è 1-800-222-1222.40 Chiamando questo numero, i pazienti saranno collegati al più vicino centro regionale di controllo dei veleni con specialisti disponibili 24 ore al giorno, 7 giorni alla settimana. Questi specialisti saranno in grado di aiutare a valutare e gestire la potenziale overdose di acetaminofene. Tali attività ridurranno al minimo il rischio di dosaggio inappropriato, duplicazione della terapia e uso inappropriato di farmaci.
1. Kaufman DW, Kelly JP, Rosenberg L, et al. Modelli recenti di uso di farmaci nella popolazione adulta ambulatoriale degli Stati Uniti: l’indagine Slone. JAMA. 2002;287:337-344.
2. Paulose-Ram R, Hirsch R, Dillon C, et al. Prescrizione e nonprescription uso analgesico tra la popolazione adulta degli Stati Uniti: risultati dal terzo National Health and Nutrition Examination Survey (NHANES III). Pharmacoepidemiol Drug Saf. 2003;12:315-326.
3. Paulose-Ram R, Hirsch R, Dillon C, et al. Uso frequente mensile di analgesici non stupefacenti selezionati senza prescrizione e con prescrizione tra gli adulti statunitensi. Pharmacoepidemiol Drug Saf. 2005;14:257-266.
4. Burke A, Smyth EM, Fitzgerald GA. Agenti analgesici-antipiretici; farmacoterapia della gotta. In: Brunton LL, Laso JS, Parker K, eds. Goodman and Gilman’s the Pharmacological Basis of Therapeutics. 11a ed. New York, NY: McGraw-Hill; 2006:671-716.
5. Watkins PB, Kaplowitz N, Slattery JT, et al. Aumenti di amino-transferasi in adulti sani che ricevono 4 grammi di acetaminofene al giorno: uno studio controllato randomizzato. JAMA. 2006;296:87-93.
6. Chun LJ, Tong MJ, Busuttil RW, et al. Epatotossicità da acetaminofene e insufficienza epatica acuta. J Clin Gastroenterol. 2009;43:342-349.
7. Bronstein AC, Spyker DA, Cantilena LR, et al. Rapporto annuale 2011 dell’American Association of Poison Control Centers’ National Poison Data System (NPDS): 29° rapporto annuale. Clin Toxicol. 2012;50:911-1164.
8. Schilling A, Corey R, Leonard M, et al. Acetaminofene: vecchio farmaco, nuovi avvertimenti. Cleve Clin J Med. 2010;77:19-27.
9. Nourjah P, Ahmad SR, Karwoski C, et al. Stime di overdose associate all’acetaminofene (paracetamolo) negli Stati Uniti. Pharmacoepidemiol Drug Saf. 2006;15:398-405.
10. Larson AM, Polson J, Fontana RJ, et al. Insufficienza epatica acuta indotta da acetaminofene: risultati di uno studio prospettico multicentrico degli Stati Uniti. Epatologia. 2005;42:1364-1372.
11. Lee WM, Larson AM, Stravitz T. AASLD position paper: the management of acute liver failure: update 2011. Baltimora, MD: American Association for the Study of Liver Diseases; settembre 2011. www.aasld.org/practiceguidelines/Documents/AcuteLiverFailureUpdate2011.pdf. Accessed December 15, 2013.
12. Tylenol (acetaminofene) informazioni professionali sul prodotto. Fort Washington, PA: McNeil Consumer Healthcare; 2010.
13. Hendrickson RG. Acetaminofene. In: Nelson LS, Lewin NA, Howland M, eds. Goldfrank’s Toxicologic Emergencies. 9° ed. New York, NY: McGraw-Hill; 2011:483-99.
14. Hodgman MJ, Garrard AR. Una revisione dell’avvelenamento da acetaminofene. Crit Care Clin. 2012;499-516.
15. Larson AM. Epatotossicità da acetaminofene. Clin Liver Dis. 2007;11:525-548.
16. Rumack BH. Epatotossicità da acetaminofene: i primi 35 anni. J Toxicol Clin Toxicol. 2002;40:3-20.
17. Nelson SD. Meccanismi molecolari dell’epatotossicità causata da acetaminofene. Semin Liver Dis. 1990;10:267-278.
18. Lee WH. Epatotossicità indotta da farmaci. N Engl J Med. 1995;333:1118-1127.
19. Fontana RJ. Insufficienza epatica acuta con sovradosaggio di acetaminofene. Med Clin North Am. 2008;92:761-794.
20. Accademia Americana di Pediatria Comitato sui farmaci. Tossicità dell’acetaminofene nei bambini. Pediatria. 2001;108:1020-1024.
21. Dart RC, Erdman AR, Olson KR, et al. Avvelenamento da acetaminofene: una linea guida di consenso basata sull’evidenza per la gestione fuori dall’ospedale. Clin Toxicol. 2006;44:1-18.
22. Heard KJ. Acetilcisteina per avvelenamento da acetaminofene. N Engl J Med. 2008;359:285-292.
23. Ferner RE, Dear JW, Bateman DN. Gestione dell’avvelenamento da paracetamolo. BMJ. 2011;342:d2218.
24. Kuffner EK, Dart RC, Bogdan GM, et al. Effetto delle dosi massime giornaliere di acetaminofene sul fegato di pazienti alcolisti: uno studio randomizzato, in doppio cieco, controllato con placebo. Arch Intern Med. 2001;161:2247-2252.
25. Kuffner EK, Green JL, Bogdan GM, et al. L’effetto dell’acetaminofene (quattro grammi al giorno per tre giorni consecutivi) sui test epatici in pazienti alcolisti – uno studio randomizzato multicentrico. BMC Med. 2007;5:13.
26. Rumack BH. Acetaminofene idee sbagliate. Epatologia. 2004;40:10-15.
27. Christophersen AB, Levin D, Hoegberg LC, et al. Carbone attivo da solo o dopo la lavanda gastrica: una simulazione di grande intossicazione da paracetamolo. Br J Clin Pharmacol. 2002;53;312-317.
28. Sato RL, Wong JJ, Sumida SM, et al. Efficacia della somministrazione di carbone super-attivato in ritardo (3 ore) dopo l’overdose di acetaminofene. Am J Emerg Med. 2003;21:189-191.
29. Spiller HA, Winter ML, Klein-Schwartz W, et al. Efficacia del carbone attivo somministrato più di quattro ore dopo un’overdose di acetaminofene. J Emerg Med. 2006;30:1-5.
30. Chyka PA, Seger D, Krenzelok EP, et al. Position paper: single-dose activated charcoal. Clin Toxicol. 2005;43:61-87.
31. Kozer E, Koren G. Gestione dell’overdose di paracetamolo: controversie attuali. Sicurezza dei farmaci. 2001;24:503-512.
32. Sandilands EA, Bateman DN. Reazioni avverse associate all’acetilcisteina. Clin Toxicol. 2009;47:81-88.
33. Hayes BD, Klein-Schwartz W, Doyon S. Frequenza degli errori di medicazione con acetilcisteina endovenosa per sovradosaggio di acetaminofene. Ann Pharmacother. 2008;42:766-770.
34. 29-30 giugno 2009: Riunione congiunta del Drug Safety and Risk Management Advisory Committee con il Anesthetic and Life Support Drugs Advisory Committee e il Nonprescription Drugs Advisory Committee: Materiale informativo della FDA. Aggiornato il 30 luglio 2013. www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/Drugs/DrugSafetyandRiskManagementAdvisoryCommittee/UCM164897.pdf. Accesso 15 dicembre 2013.
35. FDA Drug Safety Communication: FDA avverte di rare ma gravi reazioni cutanee con l’acetaminofene, antidolorifico/riducente. 1 agosto 2013. www.fda.gov/Drugs/DrugSafety/ucm363041.htm. Accessed December 16, 2013.
36. FDA Drug Safety Communication: I prodotti a base di acetaminofene da prescrizione devono essere limitati a 325 mg per unità di dosaggio; l’avviso nel riquadro evidenzierà il potenziale di grave insufficienza epatica. 13 gennaio 2011. www.fda.gov/Drugs/DrugSafety/ucm239821.htm. Accessed December 16, 2013.
37. Krenzelok EP. Commento: la riunione del comitato consultivo dell’acetaminofene della FDA. Qual è il futuro dell’acetaminofene negli Stati Uniti? La prospettiva di un membro del comitato. Clin Toxicol. 2009;47:784-789.
38. Pappas M, Bryan K. L’industria OTC annuncia la transizione volontaria a una concentrazione di farmaci pediatrici liquidi mono-ingrediente di acetaminofene. Consumer Health Care Products. 11 maggio 2011. www.chpa.org/05_04_11_PedAcet.aspx. Accesso 15 dicembre 2013.
39. Hornsby LB, Whitley HP, Hester EK, et al. Indagine sulle conoscenze dei pazienti relative al riconoscimento, al dosaggio e alla tossicità dell’acetaminofene. J Am Pharm Assoc. 2010;50:485-489.
40. American Association of Poison Control Centers. www.aapcc.org. Acceduto il 25 febbraio 2014.
.